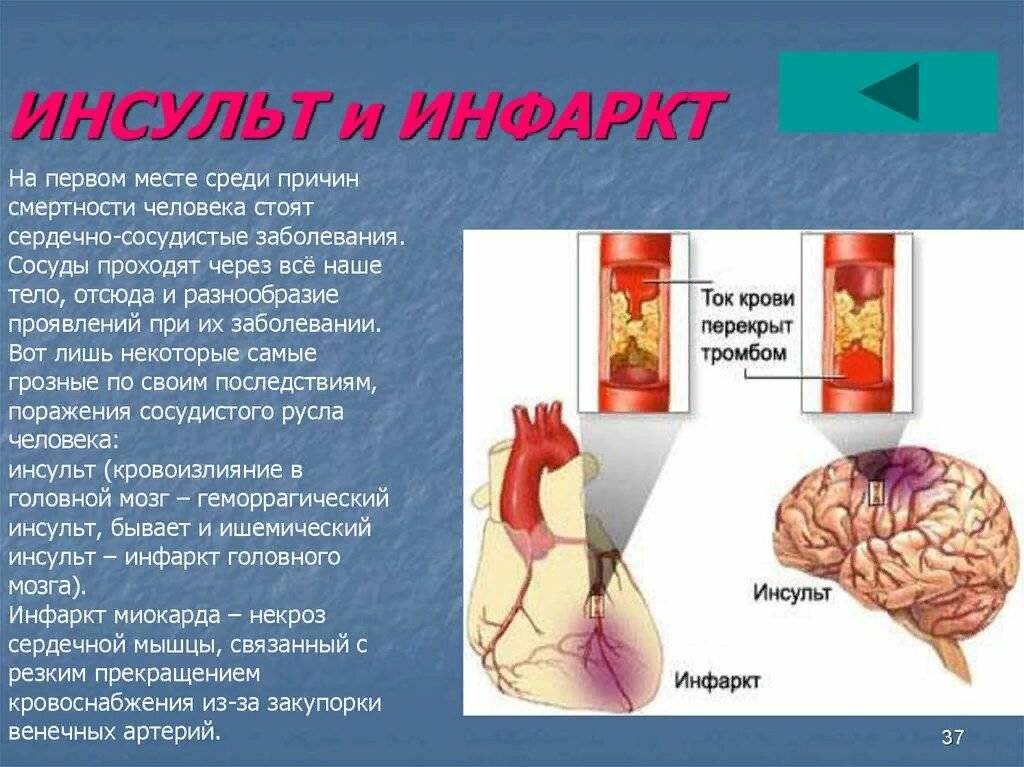
Инфаркт миокарда – симптомы
Острый сердечный приступ сопровождается сильными грудными болями, способными даже вызвать шок. Иногда симптомы инфаркта бывают нечеткими, особенно это касается женщин. В этом случае приступ легко принять за усталость или грипп, это особо опасно, т. к. больной может не понять всю серьезность заболевания. Если не обратиться за помощью, то риск смерти возрастает в несколько раз. Чтобы предотвратить болезнь, необходимо знать основные симптомы инфаркта миокарда:
- боль и дискомфорт в груди;
- тошнота, рвота;
- боль в верхней части тела, отдающая в спину, руки, шею, зубы;
- затрудненное дыхание;
- тревожность;
- паническая атака;
- головокружение;
- обильное потоотделение;
- возможен обморок.

Давление при инфаркте
Распознавать вовремя признаки появления приступа помогают определенные условия. Как правило, предвестники инфаркта (нарушение сна, усталость) часто возникают за несколько дней до того момента, когда происходит перекрытие кровотока и начинается некроз. Давление при инфаркте повышается. Но это лишь в первый день, дальше оно падает. Низкое АД может приводить к развитию анемии головного мозга, что сопровождается обмороком и помутнением сознания. Нормализация давления считается положительным явлением.
Пульс при инфаркте
Если у человека начинает учащаться пульс, то это сигнал к развитию заболевания. Как правило, пульс при инфаркте составляет 50-60 ударов в минуту. Кожа при ощупывании в тяжелых случаях часто холодная, при этом пульс прощупывается слабо, отмечаются перебои. Чем обширнее приступ, тем ярко выражена тахикардия (учащенное сердцебиение) и быстрее пульс.
Боли при инфаркте
Сердечный приступ сопровождается сильными грудными болями, которые иррадиируют в левую руку. При этом человек чувствует покалывание пальцев. В определенных случаях боль из руки способна переходить в онемение, отражаться в шее, плечах, челюсти. Возможны боли в животе, неприятные ощущения отмечаются в желудке, зоне пупка. Продолжительность болей при инфаркте составляет примерно 20 минут. При стенокардии и инсульте неприятные ощущения могут быть такими же, поэтому точно поставить диагноз может специалист. Существуют атипичные формы боли, маскирующиеся под другие недуги:
- Астматическая форма недуга напоминает приступ астмы. У человека появляется кашель, чувство заложенности грудной клетки. Выражение лица измученное, губы – синие, дыхание – шумное.
- Абдоминальный недуг характеризуется болью верхней части живота. Болезнь сопровождается рвотой, тошнотой, вздутием живота, икотой, поносом.
- Церебральная форма характеризуется тошнотой, потерей сознания, болью в животе.

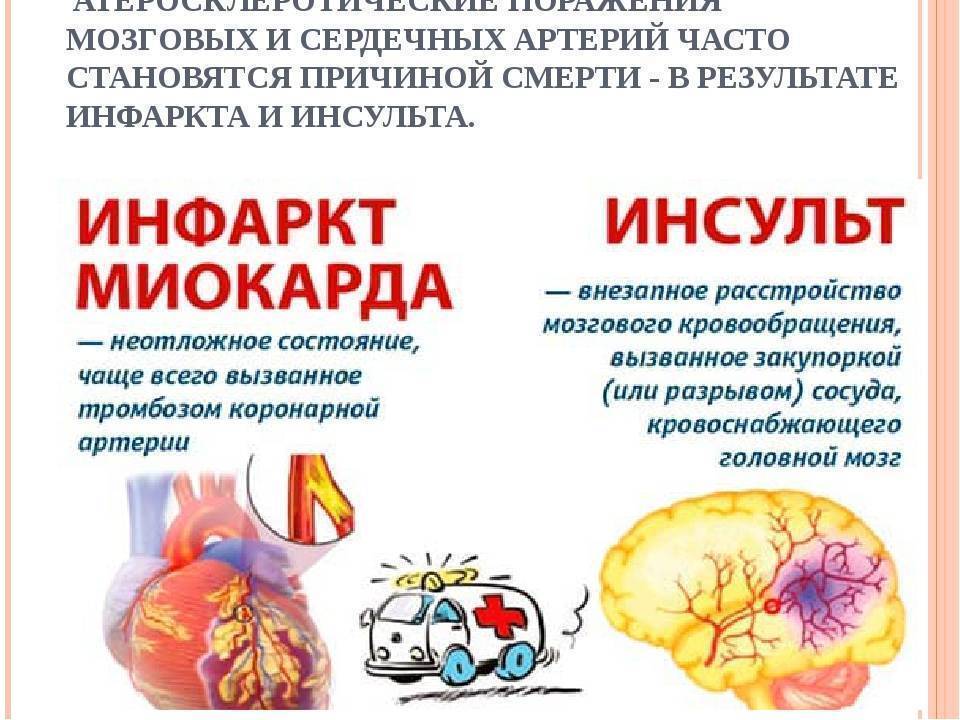
Ишемический инсульт: причины, признаки, первая помощь, лечение, осложнения, прогноз
Провоцирующими факторами в этих случаях являются:
- Наследственная предрасположенность. При наличии проблем с сердцем и сосудами у близких родственников велика вероятность их появления в последующих поколениях.
- Вредные привычки. Увлечение курением, алкоголем приводит к регулярному отравлению организма токсинами. А несоблюдение правил рационального питания ведет к развитию ожирения. В результате значительного увеличения нагрузки на сосуды происходит истончение их стенок, которые становятся хрупкими и менее эластичными.
- Внешние факторы. Токсические вещества, циркулирующие в воздухе крупных и промышленных городов, оказывают чрезвычайно пагубное влияние на организм человека.
- Стрессовые ситуации. Регулярное расшатывание нервной системы, усугубленное сидячим образом жизни, также негативно сказывается на состоянии сердечно-сосудистой системы.
Подобное заболевание известно всем, потому что очень уж распространено и, в отличие от другой, иногда такой мудреной и трудно выговариваемой медицинской терминологии, ишемический инсульт головного мозга сам за себя говорит. Его называют еще инфарктом мозга, но у людей, далеких от медицины, инфаркт ассоциируется с сердцем, а поэтому такое состояние в мозге обычно называют инсультом, который, оказывается, тоже имеет свои разновидности, но это для специалистов…
Для людей, просто интересующихся таким вопросом, возможно, интересно будет узнать, что бывает геморрагический инсульт, который называют кровоизлиянием в головной мозг, и ишемический. О втором и пойдет речь в этой статье.
Инфаркт мозга случается обычно у людей за 60 лет, которые в прошлом-то и не особо страдали от артериальной гипертензии, давление имели или нормальное, или слегка повышенное, но настолько, что болезнью это не считали.
Однако у других больных последствия ишемического инсульта остаются на всю жизнь в виде нарушения речи, параличей и других неврологических симптомов. Если, конечно, после тяжелого инфаркта мозга человек выживает.
Ишемия мозга наступает, потому что тромб или эмбол перекрыли путь кровотоку. Кроме этого, значительно увеличивает риск нарушения мозгового кровообращения атеросклеротический процесс.
Нетрудно догадаться, что люди, перенесшие в прошлом транзиторные ишемические атаки (ТИА), преходящие нарушения мозгового кровообращения (ПНМК) и имеющие в наличии артериальную гипертензию будут подвержены такому заболеванию намного чаще.

К ишемическому инсульту способен также привести ряд хронических заболеваний, в том числе, сердца и сосудов, к которым можно отнести:
- Врожденные пороки сердца и сосудов;
- Высокая вязкость крови;
- Замедленный кровоток;
- Активный ревматический эндокардит с поражением клапанов левой половины сердца (образование тромбов на митральном или аортальном клапане является причиной тромбоэмболии мозговых сосудов);
- Проведение дефибрилляции, которая часто сопровождается отрывом тромботических масс;
- Искусственные водители ритма и кардиостимуляторы;
- Ишемическая болезнь сердца;
- Сердечная недостаточность со снижением артериального и венозного давления;
- Расслаивающая аневризма аорты;
- Инфаркт миокарда, спутникам которого может стать развитие тромбообразования в полости левого желудочка при вовлечении эндокарда в патологический процесс, что будет источником тромбоэмболии просвета мозговых сосудов;
- Мерцательная аритмия;
- Нарушение липидного обмена за счет увеличения липопротеидов низкой плотности и триглицеридов;
- Сахарный диабет и ожирение, которые, как правило, являются факторами риска для целого круга сердечно-сосудистых патологий;
- «Малый» ишемический инсульт в анамнезе;
- Возраст старше 60 лет;
- Злоупотребление алкоголем и курение;
- Гиподинамия;
- Прием оральных контрацептивов;
- Мигрень;
- Гематологические заболевания (коагулопатии, парапротеинемии).
Перечисленные патологические состояния являются факторами риска, которые способствуют возникновению причин ишемического инсульта, где основными можно считать следующие:
- Тромбоз;
- Артериальная эмболия;
- Атеросклеротические поражения позвоночной, базилярной, а также ветвей внутренней сонной артерий.
— тромбоз в сосудах;
— атеросклероз;
https://youtube.com/watch?v=VmYBsMFkCps
— гипертония;

— алкогольная, никотиновая и наркотическая зависимость;
— стрессы, неправильный рацион питания;
— чрезмерные физические нагрузки.
Очаговые последствия
Очаговые симптомы ишемического инсульта напрямую зависят от места развития ишемии. Чаще всего наблюдаются нарушения речи, двигательных функций. Наиболее опасные последствия: проблемы с глотанием пищи, ухудшение зрения.
Процесс восстановления человека потребует серьезных физических и временных затрат. Причем большой вклад в реабилитацию придется вложить родственникам больного. Это связано с тем, что личностные изменения, которые может спровоцировать инсульт, врачами рассматриваются как тяжелые.
- Нарушение двигательной активности. В этой ситуации разговор идет о параличе, парезе. Парализовать человека после инсульта может с достаточно высокой вероятностью. Примерно 70% пациентов сталкиваются с гемипарезом, выраженном в легкой и умеренной степени. В данном случае у человека наблюдаются нарушения чувствительности, ухудшение зрения, проблемы с речью. Редко возникает изолированное нарушение двигательных функций. Постепенное восстановление прежней двигательной активности (хотя бы частично) наблюдается уже в первые 5-10 суток после перенесенного инсульта. Полностью восстановить функции организм человека может примерно за 5-6 месяцев. Прогноз благоприятный в том случае, если в первые месяцы у больного происходит самопроизвольное восстановление двигательной активности.
- Трофические нарушения. Через несколько недель после инсульта у 20% больных наблюдаются различные трофические нарушения суставов. Негативное влияние оказывается на суставы верхних конечностей (больше всего страдают пальцы, локти, запястья). В нижних конечностях подобные проблемы наблюдаются редко. Основная симптоматика, которая позволяет определить развитие трофических нарушений: болевой синдром в суставах, ограниченность движения (из-за боли), формирование контрактур (как следствие). В некоторых случаях наблюдается формирование мышечных атрофий, происходит повышение склонности к возникновению пролежней.
- Проблемы с речью. Люди, которые перенесли инсульт, зачастую сталкиваются с речевыми проблемами. Причем сложность может заключаться не только в том, чтобы непосредственно разговаривать, но и понимать речь. Кроме того, часто пациенты попросту забывают имена близких людей, названия знакомых предметов. Речевые проблемы наблюдаются примерно в 50% случаев. Обычно подобные нарушения сочетаются с расстройствами двигательной активности. В первые 5-6 месяцев речевые функции восстанавливаются частично. Для полного возвращения прежней речи необходимо проходить реабилитацию, заниматься со специалистами в течение 1-2 лет. В особо сложных случаях наблюдается возникновение деменции, психических расстройств и неврозов.
При каком АД может быть инсульт
А может ли быть инсульт при нормальном давлении, так как считается, что в основном нарушение мозгового кровообращения происходит на фоне гипертонии. Да. Инсульт может произойти при любых показателях артериального давления. Здесь играют роль не только значения АД, но и его резкие подъемы или снижения, наличие сопутствующих заболеваний и индивидуальные особенности организма.
Инсульт при гипертонии
у пациентов, страдающих артериальной гипертонией, риск развития нарушения мозгового кровообращения увеличивается в несколько раз, особенно у хронических больных. Это объясняется атеросклеротическим поражением сосудов головного мозга и мелких сосудов различных органов.
Гипертонические кризы, которые развиваются на 2 стадии заболевания и сопровождаются головной болью в области затылка, тошнотой, рвотой, не приносящей облегчения, головокружением, шумом в ушах, могут давать преходящую неврологическую симптоматику.
Стойкое повышение АД до 180 мм рт. ст. на 120 мм рт. ст. и его скачки выше этого уровня приводят в итоге к развитию инсульта. Но не всегда эти цифры АД являются показательными. Бывает ли инсульт ниже этих значений? Для некоторых пациентов подъем верхнего давления до 150–160 мм рт. ст. уже является критическим. В данном случае развитие инсульта может идти по следующему сценарию:
- внезапное повышение верхнего АД до 200 мм рт. ст. на фоне эмоционального стресса или физической нагрузки, которое приводит к ухудшению общего состояния и сопровождается сильной головной болью, тошнотой, рвотой. Развитие гипертонического криза требует немедленной помощи, так как пораженные сосуды могут не выдержать высокого давления. В этом случае большую роль играет эмоциональный фон пациента, который может провоцировать скачки давления. Поэтому наряду с гипотензивными средствами показан прием препаратов, обладающих седативным действием;
- постоянные высокие показатели давления на фоне нормального самочувствия. Пациент не ощущает никаких негативных симптомов и не предъявляет жалоб. Но это опасное состояние, которое при определенных сдвигах во внутренней среде организма может привести к развитию инсульта. Сердечно-сосудистая система не может долго выдержать такое давление, в результате чего происходит сбой и появление неврологической симптоматики.
Ввиду опасности развития осложнений при артериальной гипертонии прием гипотензивных средств необходимо осуществлять постоянно под наблюдением врача. Обязательный контроль АД в домашних условиях позволит вовремя снизить его при внезапном скачке или удерживать на нормальных для каждого пациента цифрах.
Инсульт при низком давлении
при показателях АД 110 мм на 70 мм рт. ст. или 90 мм на 60 мм рт. ст. острое нарушение мозгового кровообращения может так же произойти. Спровоцировать инсульт при пониженном давлении могут несколько факторов, основными из которых считаются:
- резкий скачок давления до высоких для гипотоника верхних цифр в 160–180 мм рт. ст. на фоне переутомления, стрессовой ситуации, физического перенапряжения или приема лекарственных препаратов, способствующих подъему АД;
- разрыв аневризмы на фоне атеросклероза сосудов, произошедшего вследствие тяжелого физического труда, вынужденного длительного пребывания тела в наклонном положении, или патологией свертывающей системы крови, когда имеет место высокий уровень протромбина, провоцирующий образование тромбов;
- развитие ортостатического коллапса, когда резкий переход из горизонтального в вертикальное положение сопровождается дополнительным падением уже низкого давления. В этом случае может возникнуть кратковременная ишемия головного мозга и, как результат, инсульт при низком давлении.
Поэтому пациенты, страдающие сердечно–сосудистыми заболеваниями и имеющие гипотонию, должны получать специфическое лечение с целью предупреждения развития нарушения мозгового кровообращения.
Инсульт при нормальном давлении
развитие этого серьезного заболевания вполне возможно и при нормальных показателях АД, так как при определенных обстоятельствах нормальное давление может давать скачок или вверх или вниз.
А учитывая, что сердечно–сосудистым заболеваниям подвержены пациенты зрелого и старшего возраста, наличие атеросклероза с его проявлениями диагностируется в полном объеме. Поэтому бывает ли инсульт при нормальных показателях давления — однозначно можно сказать, что бывает.
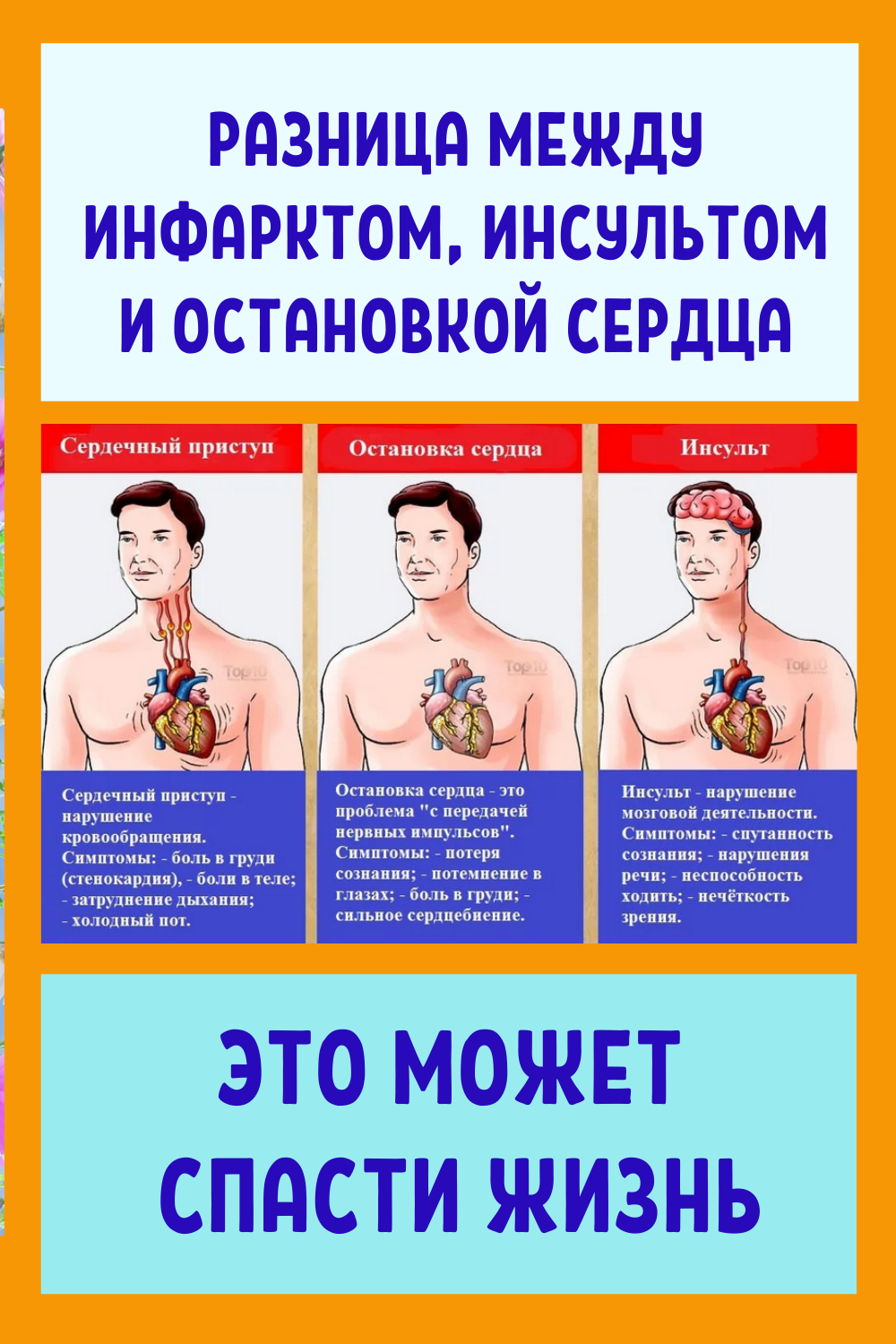
Что хуже и страшнее для сердца и головного мозга?
Отвечая на вопрос, что страшнее инсульт или инфаркт, подавляющее большинство врачей дает однозначный ответ – конечно, первое. Именно это заболевание в 80% случаев приводит к инвалидности.
Проблематика столь высокого процента – это не только отсутствие экстренной помощи, но и не умение диагностировать болезнь на ранних стадиях.
Симптоматика этих жизненно опасных заболеваний имеет много общего, но клиническая картина последствий (состояния больного) будет существенно отличаться.
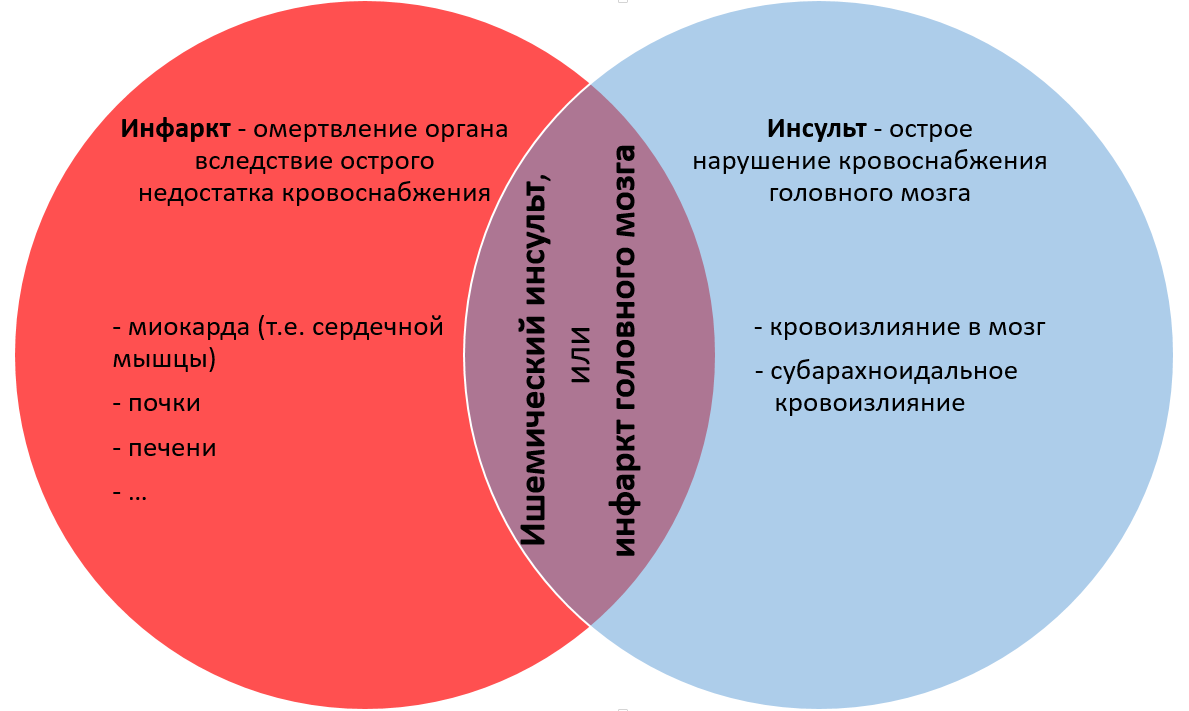
Разница между инсультом и инфарктом:
- инфаркт поразит отдельный орган или сердечную мышцу;
- инсульт – головной мозг.
Кардиологи, занимающиеся научной деятельностью, не дают однозначный ответ на вопрос, что хуже – инфаркт или инсульт, поскольку оба заболевания при определенных обстоятельствах приводят как к инвалидности, так и к летальному исходу. Обширный инфаркт является причиной серьезных и многочисленных повреждений в организме человека, справится с которыми можно только прилагая усилия. Инсульт же, поражает важнейший орган, являющийся центром управления организма.
Преимущество инфаркта миокарда можно обозначить следующим образом: сильно изношенное сердце можно пересадить, что невозможно сделать с поврежденным мозгом.
Самым нежелательным и опасным сценарием, является одновременное развитие этих болезней. Согласно статистике, шансы на выживание в таком случае, минимальны.
Профилактика патологий
Профилактика инфаркта головного мозга и инсульта предполагает отказ от вредных привычек и поддержание принципов здорового образа жизни. Чтобы предотвратить развитие патологий, придерживаются рекомендаций:
- Организация здорового питания.
- Дозированные физические нагрузки. Физическая активность способствует ускорению кровообращения, что ассоциируется с улучшением кровоснабжения всех отделов мозга и тела.
- Поддержание нормального веса тела.
- Контроль показателей артериального давления и уровня глюкозы в сыворотке крови.
Пациентам рекомендуется избегать стрессовых ситуаций, чрезмерных физических и психических нагрузок. В рамках последних исследований инсульт рассматривается как клинический синдром, отражающий сосудистое поражение мозга, протекающее в острой форме. Профилактика предполагает своевременное лечение соматических патологий, в том числе болезней сердца и сосудов, эндокринных нарушений.
Разница между инсультом ишемического типа и инфарктом, протекающим в головном мозге, отсутствует, в чем можно убедиться, разобравшись в механизмах развития заболеваний. Существуют различия между инфарктом мозгового вещества и геморрагическим инсультом (разный патогенез), а также между инсультом любого типа и инфарктом, протекающим за пределами ЦНС – в других частях тела и органах.
Просмотров: 2 267
Первые признаки инфаркта миокарда: когда начинать действовать?
Инфаркт миокарда – это острое состояние, возникающее при ишемической болезни сердца и сопровождающееся выраженной недостаточностью кровообращения в коронарных сосудах и некрозом части тканей мышцы сердца. В 10 – 12% случаев оно опасно для жизни больного. Чаще инфаркт наступает у мужчин старше 60 лет, но после наступления менопаузы женщины так же попадают в группу риска. В последние годы наблюдается существенное «омоложение» данного состояния и развитие наркоза сердечной мышцы у 20-30 летний молодых людей наблюдается все чаще.
У 90% больных с ИБС инфаркт провоцируется тромбозом венечной артерии, вызываемым атеросклерозом. Так же провоцировать недостаточность коронарного кровообращения могут следующие причины:
тромбоз и спазм коронарных сосудов;
травмы сердца;
опухоли или метастазы.
В группу риска по развитию инфаркта входят люди с такими патологиями и состояниями:
атеросклероз;
гипертоническая болезнь;
ожирение;
сахарный диабет;
повышенный уровень ЛПНП в крови;
адинамия;
нарушения свертываемости крови;
курение и алкоголизм;
чрезмерные психоэмоциональные и физические нагрузки.
Обычно приступ начинается внезапно, но у некоторых больных может присутствовать предынфарктное состояние, проявляющееся повышением температуры, тахикардией и аритмией, синюшностью слизистых оболочек, резкой бледностью, повышением артериального давления с его последующим снижением. Такое состояние может длиться от нескольких часов до нескольких суток или недель.
Основным признаком инфаркта является сильнейшая боль за грудиной, которая носит продолжительный характер. Она отличается от возникающих при стенокардии болей тем, что проявляется на протяжении более чем 15 минут и не устраняется даже повторным приемом Нитроглицерина. Обычно боль возникает после физического или психоэмоционального перенапряжения.
Незамедлительные действия по оказанию первой помощи при инфаркте должны выполняться сразу же после возникновения следующих симптомов:
сильная и продолжительная боль за грудиной жгучего, кинжального, разрывающего, сдавливающего характера (она присутствует на протяжении получаса и не устраняется или купируется лишь частично привычным приемом Нитроглицерина);
сильное беспокойство и страх смерти;
боль отдает в левую (иногда в правую) руку, лопатку, межлопаточную зону, шею, зубы;
холодный липкий пот;
головокружение или обморок;
бледность;
тошнота;
затрудненность дыхания и одышка (иногда);
учащенный и аритмичный пульс.
Примерно в 20% случаев инфаркт миокарда протекает в нетипичной форме и не сопровождается болями в области сердца. В таких случаях симптомы могут быть следующими:
с атипичным местом локализации боли – она сосредотачивается в левой руке, на кончике мизинца левой руки, в шейно-грудном отделе позвоночника или в лопатке, в зоне нижней челюсти или шее, болевой синдром дополняется типичными проявлениями инфаркта;
при гастрическом типе приступа – расстройства пищеварения и боли в животе;
при астматическом – одышка и удушье, сухой кашель;
при аритмическом – учащенный и аритмичный пульс;
при церебральном – помрачение сознания, головокружение, тошнота и рвота, нарушения речи;
при отечном – выраженная слабость, одышка, быстрое нарастание отеков;
при безболевом – дискомфорт в грудной клетке, слабость, повышенная потливость.
Первые признаки инфаркта и любые подозрения на его развития – повод для вызова Скорой помощи. Оператору необходимо обязательно сообщить о симптомах и предположении вероятности развития инфаркта. После этого следует сразу же приступить к оказанию доврачебной неотложной помощи.
Первая помощь при инсульте
При инсульте запрещено давать больному какие-либо таблетки, питье, еду – у пациента может возникнуть паралич глотательных мышц, и он может просто задохнуться. До приезда медиков пациента следует уложить на бок, приподняв голову – это позволит избежать асфиксии рвотными массами, если пациента начнет тошнить.
Согласно статистике, смертность от заболеваний сердечно-сосудистой системы довольно высока. А их проявления молодеют, и зачастую поражают людей, которым еще не исполнилось 40 лет. В связи с этим, каждому нужно научиться распознавать признаки инфаркта и инсульта, а также знать в чем заключаются мероприятия первой помощи, и осуществлять их на деле.
Признаки и симптомы инсульта
https://youtube.com/watch?v=BlCmBf9fG58
При данном заболевании нарушается мозговое кровообращение, что может повлечь частичную гибель клеток мозга. Чаще всего случается инсульт ишемический и геморрагический.
О том, что у человека случился инсульт, можно определить по следующим внешним признакам:
нарушенная ориентация в пространстве;
Пациент при инсульте может испытывать следующие симптомы:
сонливость и заторможенность;
головную боль и головокружение;
шум или заложенность в ушах;
снижение памяти и ухудшение внимания;
чувство онемения в конечностях;
Существует простой тест на признаки и симптомы инсульта. Для этого пострадавшего просят: улыбнуться; повторить простую фразу; поднять вверх руки; наклонить голову, прижав при этом к груди подбородок; высунуть язык. При затруднении выполнения хотя бы одной из просьб, к пострадавшему следует вызывать неотложку.
Первая помощь при инсульте
Если у пострадавшего обнаружены признаки, указывающие на возможный инсульт, ему требуется первая помощь при остром нарушении мозгового кровообращения.
До того как приедут врачи скорой помощи, пациента укладывают на спину. Голову нужно немного приподнять, подложив невысокую подушку или, в случае ее отсутствия, ее подобие.
Больной должен иметь доступ воздуха. Поэтому, если он находится в помещении — открыть окно или форточку.
Следующий момент — одежда должна быть свободной (снять галстук, ремень или пояс, расстегнуть пуговицы и др.).
Если пострадавший рвет, голову нужно повернуть на бок, рвотные массы удалить, если во рту есть протезы — снять.
При потере сознания, нельзя давать нюхать нашатырный спирт, во избежание ухудшения состояния пациента.
Если у больного отсутствует дыхание или нет сердцебиения, ему необходима сердечно-легочная реанимация.
Первая помощь при инсульте должна быть оказана немедленно, это очень важно, ибо для благоприятного исхода и предотвращения необратимых изменений в мозге, важны первые 6 часов после приступа. Также очень важно: с пострадавшим нужно разговаривать спокойно, не впадать в панику, чтобы он почувствовал, что его жизнь вне опасности
Также очень важно: с пострадавшим нужно разговаривать спокойно, не впадать в панику, чтобы он почувствовал, что его жизнь вне опасности
Признаки и симптомы инфаркта
Со слов докторов, инфаркт начинается с очень сильными болевыми ощущениями в грудной клетке (слева), которая длится долго (0.5 часа и более).
Существуют внешние признаки инфаркта, описанные больным, по которым можно определить возможное наличие заболевания. К таким относятся:
сильная длительная боль в грудине, не проходящая после приема глицерина;
сбой сердечного ритма;
Первая помощь при инфаркте
Заподозрив у человека признаки инфаркта, нужно сразу же вызвать скорую помощь, а пациенту должна быть оказана первая помощь при инфаркте. Она заключается в выполнении следующих действий:
больного уложить, несколько приподняв верхнюю часть тела;
одежда должна быть свободной (снять галстук, ремень или пояс, расстегнуть пуговицы и др.);
обеспечить доступ воздуха;
дать пострадавшему валидол, нитроглицерин или 30 капель корвалола;
дать ½ таблетки аспирина чтобы снизить вязкость крови;
сдерживать больного от движений
Важным моментом при инфаркте является частая проверка артериального давления. Если давление резко снизилось, нитроглицерин и валидол больше давать нельзя, а если — в норме, можно повторить прием препарата.
Если у больного не ощущается дыхание и отсутствует пульс, его укладывают на спину, ноги нужно приподнять сантиметров на 20 выше положения тела. Свои руки положить на нижнюю часть грудины и ладонями сильно надавить несколько раз.
После прибытия скорой помощи, необходимо поставить в известность врача о проведенных мероприятиях первой помощи пострадавшему. После необходимо заниматься реабилитацией после инфаркта.
Симптомы инфаркта и инсульта
Симптомы инсульта различного происхождения в целом похожи, но имеет некоторую специфику. У человека может наблюдаться головная боль, нарушение чувствительности, онемение части тела, нарушение зрения и речевых функций, неспособность двигать конечностями, потеря ориентации в пространстве и времени, потеря сознания, судороги. Если ишемическому инсульту часто предшествуют длительные головные боли, постепенно усиливающееся головокружение и шум в ушах, эти жалобы могут быть озвучены окружающим больного людям, то геморрагический инсульт, как правило, возникает на фоне полного благополучия, когда его развитие ничто не предвещает.
Первые признаки инфаркта и инсульта не имеют выраженной специфичности, особенно для человека, далекого от медицинских знаний. При этом часто бывает, что оба этих состояния возникают одновременно, что еще более усложняет диагностику. Усугубляется сложность диагностики тем, что оба состояния имеют одинаковые предпосылки, возникают, как правило, при наличии одних и тех же хронических заболеваний – артериальной гипертензии, сахарном диабете, варикозной болезни вен нижних конечностей, ожирении. Вредные привычки и неправильное питание также могут способствовать развитию инфаркта и инсульта.
Общие симптомы, характерные для обоих заболеваний:
- резкое появление бледности кожных покровов, не связанное с факторами окружающей среды;
- приступ головных болей, головокружение, спутанность сознания, возможная потеря сознания. Характерно нарушение координации движений, дезориентация в пространстве и времени;
- отмечается резкое повышение артериального давления или же наоборот его падение после приступа, часто сопровождающееся аритмией или брадикардией;
- появление чувства сдавления грудной клетки, одышки, нерегулярных дыхательных движений вплоть до полной остановки дыхания.
Если некоторые симптомы двух этих жизнеопасных состояний весьма похожи, возникает закономерный вопрос, чем отличается инфаркт от инсульта?
Поскольку под инфарктом обычно подразумевается поражение сердечной мышцы, а инсульт – это поражение ткани головного мозга, дополнительно к общей симптоматике будут наблюдаться симптомы, характерные для нарушения функций конкретного органа, а клиническая картина обоих состояний в итоге будет отличаться:
- Болевой синдром при инфаркте миокарда имеет локализацию в области грудной клетки, боль может отдавать в левое плечо, иногда в левую руку и нижнюю челюсть. Боли при инсульте чаще сконцентрированы в области головы, имеют опоясывающий характер, сопровождаются головокружением, возникает ощущение, что черепная коробка либо сдавливается снаружи, либо ее распирает изнутри.
- При инсульте чаще наблюдается нарушение сознания, ориентировки, координации движений, человек не имеет возможности совершать активные действия конечностями, управлять ими, не владеет своим телом. Инфаркт миокарда сопровождается общей слабостью, но при этом человек в состоянии управлять своим телом, может удерживать определенное положение тела, чаще всего осознает, где он находится, и лишь при обширном поражении сердечной мышцы наблюдается неврологическая симптоматика схожая с инсультом. Связано это обычно с вторичной ишемией головного мозга в результате нарушения нормального кровообращения.
- Инфаркт часто сопровождается повышением активности больного, он пытается занять более удобное местоположение, ищет в одежде или рядом расположенной мебели лекарственные препараты, которые могли бы купировать болевой синдром. При инсульте пациент наоборот становится более вялым, апатичным, ему трудно передвигаться, постепенно нарастает неврологическая симптоматика.
- Инфаркт может сопровождаться появлением одышки, сухого кашля, учащением дыхания, ощущением нехватки воздуха. В отличие от инфаркта при обширном инсульте дыхание, как правило, ослабленное, теряет ритмичность, может наблюдаться его резкая остановка.
В некоторых случаях инфаркт и инсульт возникают одновременно, тогда крайне сложно распознать какое из этих состояний является угрожающим жизни пациента в большей степени, но в любом случае необходимо как можно быстрее начать оказывать неотложную помощь.
Основные различия
Чтобы подытожить предыдущий пункт, скажем: отличается инсульт вариативностью своих причин и источников. Хотя самыми популярными по-прежнему остаются атеросклероз и тромбоз сосудов. А уже предшествующими этой болезни факторами выступают:
- Болезнь повышения АД – гипертония.
- Чрезмерное потребление наркотических и лекарственных препаратов, а также алкоголя и табака.
- Наследственность и экология, ускоряющая инфаркт.
- Перенесенные или находящиеся в острой форме инфекционные заболевания.
- Стресс, неправильное питание, отсутствие или чрезмерные физические нагрузки.
Основным отличием первого от другого выступает нарушение питания в тканях. Да и в целом инсульт считается более широким понятием.