Методы лечения
Гипертензия
Основной метод лечения гипертензии – повышенного артериального давления – прием препаратов для его снижения. Вид медикаментозного средства подбирается в зависимости от возраста, пола, сопутствующих заболеваний и показателей АД. Используется несколько типов антигипертензивных средств:
- Тиазидные диуретики (мочегонные средства) – помогают организму выводить натрий и воду, снижать объем циркулирующей крови. Зачастую являются первыми, но не единственными назначаемыми средствами. Среди веществ выделяют гидрохлоротиазид, хлорталидон. Пожилым людям прописывают комбинацию диуретиков и блокаторов кальциевых каналов. Побочное действие – частое мочеиспускание.
- Бета-блокаторы снижают нагрузку на сердце, расширяя кровеносные сосуды, замедляют сердцебиение. Обычно используются в комбинации с другими средствами.
- Ингибиторы ангиотензин-превращающего фермента (АПФ), такие как «Лизиноприл», «Каптоприл», расслабляют стенки сосудов, поэтому особенно подходят людям с заболеваниями почек.
- Блокаторы рецепторов ангиотензина II направлены на подавление синтеза вещества, которое сужает сосуды. Препараты «Лозартан» и «Кандесартан» также подходят при почечной патологии.
- Блокаторы кальциевых каналов расслабляют кровеносные сосуды, замедляют частоту сердечных сокращений.
- Ингибиторы ренина замедляют выработку фермента, продуцируемого почками, – одного из элементов цепочки, которая приводит к росту артериального давления. Препарат нельзя сочетать с ингибиторами АПФ и блокаторами рецепторов ангиотензина.
Если показатели АД не стабилизируются, кардиолог назначает дополнительные препараты:
- Альфа-блокаторы («Доксазозин» и «Празозин»)– снижают поток нервных импульсов к клеткам кровеносных сосудов, подавляя активность веществ, которые вызывают их сужение.
- Альфа-бета-блокаторы («Карведилол») действуют аналогично альфа-адреноблокаторам, но также замедляют сердцебиение, чтобы снизить объем прокачиваемой крови.
- Препараты центрального действия («Клонидин», «Метилдопа») подавляют функцию нервной системы, направленную на повышение частоты сердечных сокращений и сужение сосудов.
- Вазодилататоры («Миноксидил») работают внутри мышечных стенок артерий, предотвращая сосудистые спазмы.
- Антагонисты альдостерона блокируют работу вещества, которое приводит к задержке натрия, отекам и повышению артериального давления.
Гипертония
При лечении гипертонической болезни требуется устранение других факторов, которые сопутствуют повышенному артериальному давлению:
- Использовать назначенные врачом антигипертензивные препараты.
- Принимать нитровазодилататоры (сиднонимины и источник оксида азота – амилнитрит) при стенокардии, к которым относится нитроглицерин.
- Корректировать липидный профиль крови с помощью статинов.
- Принимать аспирин или низкомолекулярный варфарин для предотвращения тромбообразования.
Некоторые классы антигипертензивных препаратов, такие как ингибиторы АПФ, бета-блокаторы и блокаторы кальциевых каналов, улучшают эхокардиографические параметры при симптоматической и бессимптомной диастолической дисфункции левого желудочка. Диуретики назначают также при систолической дисфункции.
Как диагностируется гипертония?
Диагностика гипертонии основана на измерении артериального давления. Измеряется с помощью прибора тонометра: надуваемая манжета, прикрепленная к циферблату (стеклянному экрану, содержащая ртуть), которая показывает напряжение.
Давление увеличивается особенно во время физических усилий, поэтому в идеале напряжение должно измеряться у пациентов после лежания не менее 15 минут.
Гипертония подтверждается, если артериальное давление превышает 140 для систолического давления или 90 для диастолического давления после нескольких измерений.
Чтобы быть уверенным, что это не временный рост кровяного давления, например, из-за стресса, давление необходимо измерять в течение трех последовательных обследований в период от 3 до 6 месяцев, чтобы подтвердить диагностика гипертонии.
Это необходимо, потому что гипертония часто бессимптомна, это обследование проводится регулярно во время визитов к врачу.
Когда у здорового пациента наблюдается умеренное повышение, рекомендуется измерять артериальное давление вне больницы, дома.
В случае высокого кровяного давления врач также ищет другие факторы риска сердечно-сосудистых заболеваний, такие как, например, семейный анамнез, сахарный диабет, ожирение, курение или повышенный уровень холестерина.
Как мерить кровяное давление самостоятельно?
Рекомендуется, чтобы врач проверял ваше кровяное давление 3-4 раза в год. Тем временем, врач может предложить осуществлять мониторинг кровяного давления в домашних условиях с помощью самоконтроллера, автоматического тонометра.
По оценкам, к 2018 году 54% людей в мире, проходивших лечение от гипертонии, были оснащены самоизмерительными приборами.
Давление рекомендуется мерить следующим образом:
- 3 измерения с интервалом в 1 или 2 минуты, утром перед завтраком;
- 3 измерения вечером перед сном;
- подряд в течение трех дней.
Записывайте после каждого раза значения, полученные в ходе самодиагностики и принесите их на консультацию врачу. Обычно значения, полученные дома, ниже, чем у врача.
Как выбрать тонометр для измерения артериального давления?
Тонометр соответствуют определению медицинского устройства. Они принадлежат к классу IIA. Подбирать тонометр необходимо в аптеке, где фармацевт должен будет объяснить прицеп работы каждого устройства и посоветовать то, что подойдет именно вам.
Автоматический тонометр не работают точно по тому же принципу, что и устройства, используемые врачами.
Существует два типа: модели для запястья и плеча. Модели, устанавливаемые на запястье, компактны. При измерениях необходимо быть внимательным, следить за тем, чтобы запястье было правильно расположено по отношению к сердцу. Они хорошо подходят для людей с ожирением.
Модели плечевых устройств часто легче в использовании, но необходимо выбрать манжету, адаптированную под вас.
Симптоматика
В большинстве случаев тенденция к повышенным показателям АД отмечается у людей после 45 лет. Особенно риску развития гипертензии подвержены женщины, находящие в постклимактерическом периоде. К сожалению, человек не всегда придает значение сигналам, которые организм подает в виде симптомов развивающегося патологического состояния. Следствием подобного невнимания часто является гипертонический криз – резкий скачок артериального давления. Но постепенный процесс может длиться годами.
Вовремя распознать болезнь и принять меры для устранения ее причин поможет правильная оценка следующих симптомов гипертензии:
- покраснение кожных покровов лица,
- шум в ушах,
- чувство внутреннего давления на глазные яблоки,
- интенсивные мигрени, часто больному кажется, что боль словно стягивает голову невидимым обручем, распространяясь на область лба, виски, затылок,
- после сна отмечается отечность век и лица,
- больные жалуются на кружение «мушек» перед глазами.
Поскольку гипертоническая болезнь в большинстве случаев сопровождается гипертензией в хронической форме, ее признаки совпадают с вышеперечисленными симптомами.
Важно! При длительном повышении артериального давления есть риск формирования тяжелых нарушений в работе всей кардио системы. Это негативно влияет на мелкие сосуды, которые не выдерживают натиск давления и повреждаются
Также может снизиться восприятие тактильных ощущений, зрения и слуха вплоть до полной глухоты.
Причины повышения артериального давления
Повышение давления возникает из-за увеличения периферического сопротивления сосудов. Спазм приводит к уменьшению просвета сосудов, что провоцирует скачок давления. Если нет патологических изменений в организме, способных повысить давление, то выделяют провоцирующие причины.
- Наследственный фактор. Если один или оба родителя страдали гипертонией, то риски развития заболевания у ребенка повышается.
- Гиподинамия. Малоподвижный образ жизни приводит к развитию застойных процессов в организме, нарушению обменных реакций, плохому питанию органов и тканей. Отсюда развитие остеохондроза, при котором происходит сдавливание нервных корешков, иннервирующих сосуды. Это вызывает гипертонус капилляров. Вместе с этим длительное сидение в одной позе приводит к затеканию мышц. Они сдавливают спинную артерию, нарушают в ней кровоток, вызывают снижение циркуляции в головном мозге.
- Стресс. Во время сильного эмоционального возбуждения происходит выброс адреналина. Он вызывает частое сердцебиение, повышает сосудистый тонус. Результатом такого действия становится повышенное давление.
 Стресс и повышенное давление
Стресс и повышенное давление
Питание. Пристрастие к жирной, высококалорийной пище приводит к излишней массе тела. Это вызывает потребность в усиленных сердечных сокращениях, приводит к постоянной нагрузке на миокард. Со временем сердце «устает» и не справляется со своей функцией. Кроме того, избыток холестерина в крови вызывает его отложение на стенках сосудов. Это значительно осложняет беспрепятственное прохождение крови по сосудам, что создает повышенное АД.
 Питание и повышенное давление
Питание и повышенное давление
К таким патологиям относится:
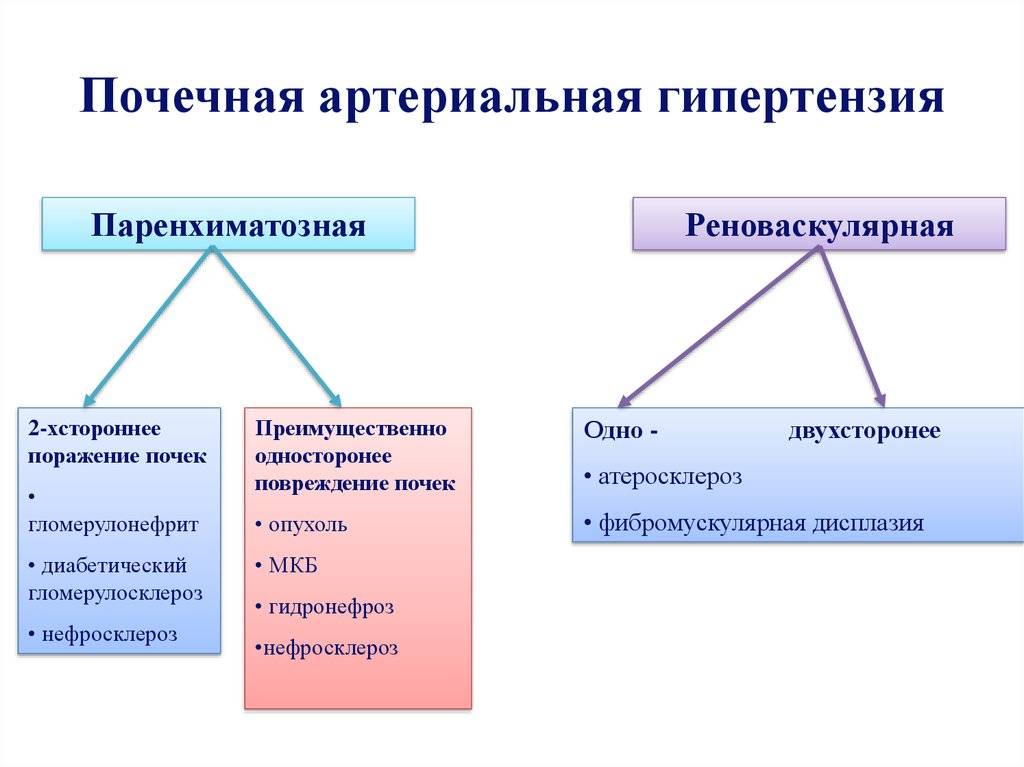
- Дисфункция почек. При снижении почечного кровообращения происходит выброс гормонов (вазопрессин, ренин), повышающих тонус сосудистой стенки. Второй причиной гипертензии становится снижение фильтрующей способности почек. В результате возникает задержка жидкости, повышение объема циркулирующей крови. Как следствие – растут параметры давления.
- Нарушение работы эндокринной системы. При дисфункции желез внутренней секреции (гипофиз, щитовидка, надпочечники) повышается выброс в кровь гормонов (адреналина, глюкокортикоидов), увеличивающих сосудистое сопротивление. Излишек альдостерона, производящегося надпочечниками, задерживает в сосудах жидкость.
- Нейрогенная гипертензия развивается в результате повышения внутричерепного давления. Его причиной становятся травмы головы, опухоли, абсцессы, воспалительные процессы.
- Гипертензия от приема лекарственных средств. Некоторые медикаменты способны спровоцировать повышенное давление. Это средства группы НПВС, противозачаточные, лекарства содержащие эстроген, глюкокортикостероиды. Гипертензия может быть и следствием отмены лекарств.
Отдельно выделяют гемодинамические причины, вызывающие повышение АД:
- коарктация аорты;
- атеросклеротическое поражение аорты;
- недостаточность клапана аорты.
Эти нарушения приводят к затруднению продвижения крови по аорте – главному кровеносному сосуду. Кроме этого, вызвать гипертензию могут патологии сердца: аритмия, сердечная недостаточность, атеросклероз коронарных сосудов.
Как диагностируют и лечат гипертензию
Гипертензию устанавливают путем измерения давления. Если повышение цифр наблюдается после нескольких измерений, то устанавливают факт повышенного давления. Дальнейшая диагностика включает процедуры, служащие для выяснения причин развития гипертензии, а также сопутствующих заболеваний, следствием которых она может быть.
- Доктор собирает семейный анамнез, устанавливает, нет ли родственников, страдающих болезнями сердца. Он выясняет образ жизни пациента, рацион, режим дня. Выслушивает жалобы, способные выявить вторичное заболевание.
- УЗИ сердца – показывает форму, объем и сократительную функцию органа.
- ЭКГ – определяет ритм и тоны сердечных сокращений, может обнаружить ишемическое поражение сердца.
- Суточный мониторинг (по показаниям).
- Допплеровское УЗИ исследование показывает состояние и проходимость кровеносных сосудов.
- Анализ мочи. С помощью данного исследования проверяют функции почек, их выделительную способность, регистрируют клиренс креатинина, мочевой кислоты и белка в моче.
- УЗИ почек и надпочечников.
- Артериография – определяет состояние артерий.
- Консультация окулиста (обследование глазного дна).
- МРТ головного мозга.
По результатам анализов проводят лечение гипертензии. Если она не вызвана вторичными патологиями, то коррекция образа жизни, устранение провоцирующих факторов приводит давление в норму. При наличии основного заболевания, вызывающего гипертензию, лечат именно его.
Причины заболевания
Факторы развития патологического процесса многообразны. Некоторые имеют физиологический, другие болезнетворный характер. Подчас отграничить одни от иных невозможно, поскольку они тесно сплетаются и образуют пеструю этиологическую картину.
Гиподинамия
Недостаток двигательной активности. Наиболее присущ больным старческих лет, лежачим пациентам и людям, для которых характерен сидячий образ жизни по причине профессиональной деятельности.
В результате происходит снижение тонуса сосудов, нарушение гемодинамики и питания головного мозга. Итогом становится постепенное формирование отклонений в сердце и сосудах.
Однако следует заметить, патологические изменения и развитие артериальной гипертензии происходит не у всех. По статистике, страдает, примерно в 70% случаев. Но рано или поздно, эссенциальная разновидность патологии сформируется и у оставшихся 30% людей.
Старший возраст
Гипертензивные трансформации в организме встречаются после 60. Отчасти это связано с эндокринными изменениями, с другой же стороны нарушается регуляция тонуса сосудов, происходит их хронический стеноз.
В комплексе эти две причины обуславливают стойкое повышение артериального давления. Порой до существенных отметок.
Климактерические изменения характерны как для женщин, так и для мужчин, но у представителей сильного пола процесс корректируется легче, посредством применения заместительных гормональных препаратов на основе андрогенов.
Сахарный диабет в анамнезе
Системное эндокринное заболевание, для которого характерно развитие комплексных изменений в организме, в том числе со стороны сердечнососудистых структур.
Наиболее грозные последствий: гангрена стопы, слепота из-за формирования патологических сосудов.
Курение в течение длительного периода времени
Сказывается воздействие смол и иных вредных веществ на состояние гемодинамики. Происходит снижение скорости кровотока.
Жидкая соединительная ткань сгущается, что требует большей силы сердечных толчков для ее перекачивания. Давление стабильно растет.
Особенно рискуют пациенты, длительно потребляющие табачную продукцию. Так, по статистике, больные, выкуривающие пачку в день, рискуют получить эссенциальную гипертензию с вероятностью 60%, две — почти 100%.
Отказаться от вредной привычки в один момент мало: необходимы кардинальные перемены в образе жизни.
Атеросклероз по причине нарушений липидного метаболизма в организме
Возникает хроническое сужение просвета сосудов. Кровь не может преодолеть сопротивление, приходится ускорять сердечную деятельность и интенсивность биения. Отсюда рост артериального давления до существенных отметок.
На первом этапе это может быть не столь видно, но с течением времени, по мере того, как бляшка будет увеличиваться и кальцифицироваться, процесс приобретает катастрофические масштабы.
Злоупотребление алкогольными напитками
Особенно водкой и пивом, которые содержат эстрогены и изменяют характер липидного обмена. К тому же все мифы о пользе спиртного — не более чем ложь производителей.
Необходим полный отказ от этанола. Но и этого может быть недостаточно, поскольку организм адаптируется к патологическим механизмам и требует новой порции.
Потому у пациентов, злоупотребляющих спиртным нередка остановка сердца на фоне абстинентного синдрома.
Ожирение
Огромная проблема для мышечного органа и сосудов. Нужно учитывать, что повышенная масса тела редко связана с одними лишь пищевыми привычками.
Сказывается гормональный дисбаланс. Потому требуется помощь, как диетолога, так и эндокринолога. В системе.
Стрессовые ситуации, физические перегрузки
Сказывается выброс большого объема катехоламинов и кортикостероидов. На организмы эти вещества действуют по-разному. Потому заранее трудно предсказать, насколько скакнет артериальное давление.
При хроническом течении, наблюдается постоянный рост АД до существенных отметок.
Отягощенная наследственность
При наличии гипертензии в роду, возможно повторение сценария у будущих поколений. При этом вероятно более тяжелое течение (на подобную корреляцию указывают многие авторы, как отечественные, так и зарубежные).
Длительные инфекционные патологии с поражением сердечных структур
Эндокардиты, миокардиты выступают осложнениями, но даже при скоротечном развитии способны оставить след в организме, в виде гипертензии эссенциального типа.
Также возможно становление проблемы при длительном и значительном потреблении поваренной соли. Оптимальное количество натриевых соединений составляет 10-11 граммов.
Специфика гипертонии
Гипертония – самостоятельная патология. Ей характерно стабильно высокое давление, не связанное с развитием иных заболеваний. Гипертония считается неизлечимой, поскольку недостаточно изучена ее этиология. По происхождению различают два вида патологии:
- эссенциальная (первичная). Ее основной признак и первопричина – высокое давление крови (гипертензия);
- симптоматическая (вторичная). Кровяное давление повышается из-за прогрессирования соматических заболеваний (сердца, почек, щитовидной железы, легких).
Не всякая гипертензия – гипертония, однако при любой гипертонической болезни она выступает в качестве основного признака. Строго говоря, гипертония – это первичная гипертензия.
Причины развития патологии
Точные причины развития гипертонии не выявлены. Считается, что толчком к патологическому повышению давления служит эмоциональное перенапряжение, которое свойственно людям напряженного умственного труда и жителям мегаполисов. К группе риска относят мнительных пациентов, которым присуща повышенная концентрация гормонов стресса в крови. Существуют и другие провоцирующие факторы:
- наследственная расположенность;
- чрезмерное употребление соли;
- табакокурение;
- злоупотребление алкоголем;
- излишний вес;
- недостаточная физическая активность;
- высокая концентрация холестерина в крови;
- климакс.
Гипертонии более подвержены пожилые мужчины.
Симптоматика болезни
Повышенное давление при гипертонии сопровождается характерными признаками:
- головная боль;
- «мушки», потемнение в глазах;
- покраснение кожных покровов;
- утомляемость;
- одышка, более интенсивная при нагрузке;
- шум в ушах;
- отечность;
- повышенная потливость;
- немота в конечностях;
- загрудинная боль;
- плохой сон;
- раздражительность;
- тревожность.
Нормализовать высокое давление при диагностированной гипертонии возможно только приемом соответствующих лекарственных препаратов.
Диагностирование гипертонии
При диагностировании гипертонии в первую очередь измеряют давление крови. Затем проводят ряд исследований:
- анализ мочи (на концентрацию фосфатов, белков, мочевой кислоты, сахара);
- анализ крови (на уровень сахара, кальция, гемоглобина, холестерина);
- ЭКГ;
- рентгенография.
При проведении исследований от гипертонической болезни дифференцируют кратковременную гипертензию.
Международная классификация заболеваний регулярно претерпевает изменения. Гипертония – это прежнее название эссенциальной гипертензии. По сути понятия артериальная гипертензия и гипертоническая болезнь равнозначны. Различия следует искать в первичной и вторичной гипертензии.
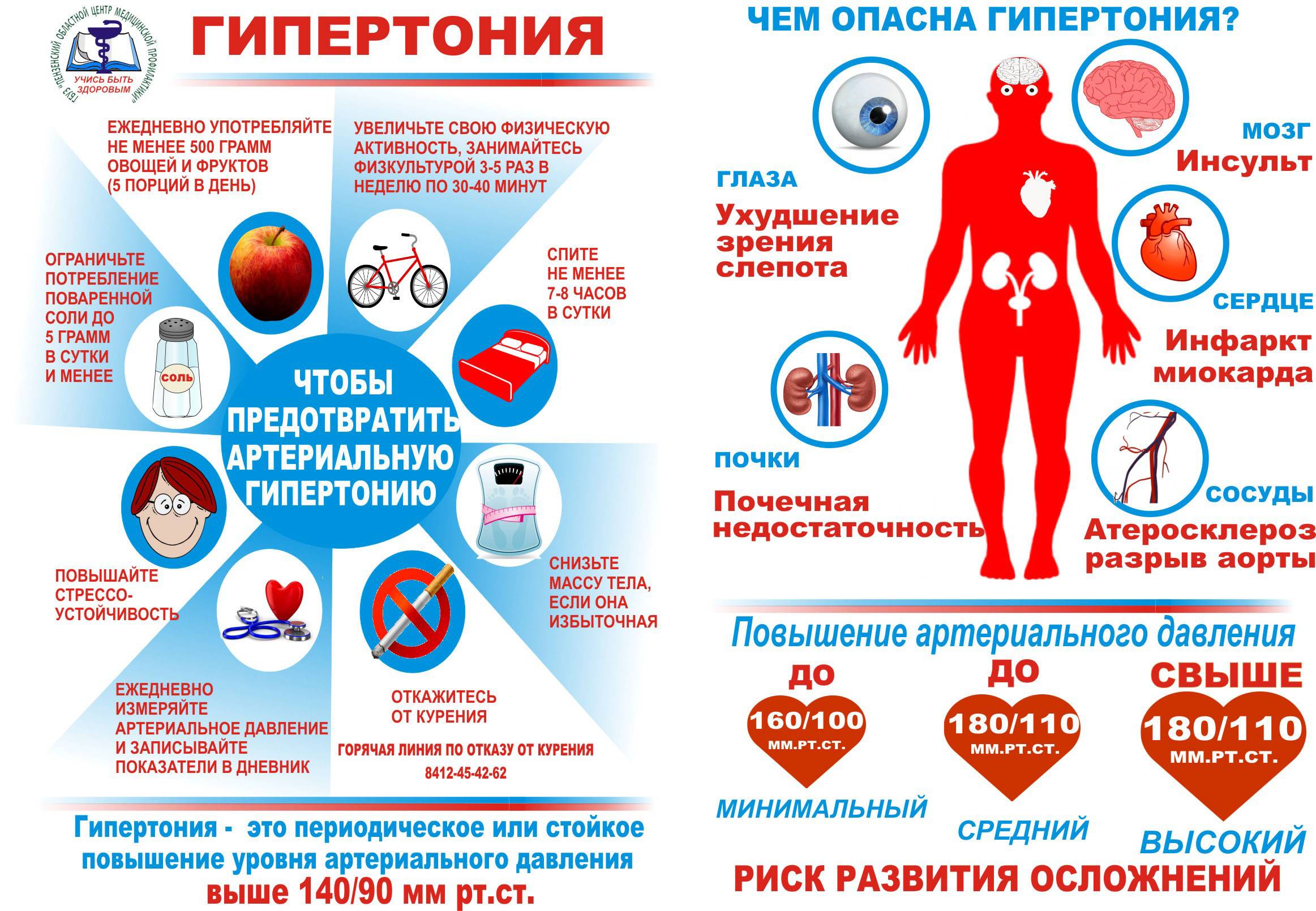
Профилактика
Каждому больному, который часто сталкивается с повышением давления, по силам избавиться от гипертонии и гипертензии. Достаточно просто вовремя устранить факторы риска, которые постоянно дестабилизируют состояние.
- Отказ от блюд, содержащих животные жиры. Перестав употреблять в пищу жирные, жареные продукты, пациент сможет существенно снизить уровень холестерина в крови, который закупоривает кровеносные сосуды.
- Свести к минимуму количество потребляемой соли. Она задерживает в организме воду, а это прямой путь к повышению давления.
- Следить за массой тела. Гипертония и гипертензия неразрывно связаны с избыточным весом, который увеличивает мышечный тонус и, соответственно, артериальное давление.
- Физическая активность. Стоит отметить, что в этом случае необходимо серьезно подойти к вопросу составления программы тренировок. В качестве спорта отлично подойдет лечебная физкультура в сочетании с интервальными тренировками бега.
- Отказ от курения и употребления алкоголя. При таком состоянии как гипертония, категорически запрещается употреблять алкоголь и курить. Эти вредные привычки не только способствуют сужению сосудов, но и отравляют организм. Лекарственные препараты, назначенные лечащим врачом, нельзя употреблять вместе с алкоголем, иначе вам не избежать интоксикации организма.
При появлении первых симптомов повышения давления не стоит заниматься самолечением, необходимо сразу обратиться за квалифицированной медицинской помощью. Наблюдение за больным и назначение лечения должны проводиться только специалистом.
Для подготовки материала использовались следующие источники информации.
Гипертония и гипертензия: отличия
| Параметры отличий | Гипертония | Гипертензия |
|---|---|---|
| Определение | Системное заболевание с комплексом симптомов | Симптом |
| Причины | Четких причин нет, есть сбой в регуляции сосудистой деятельности и патологические изменения в сосудах | Есть конкретные причины и их много. Может быть проявлением разных болезней, не только гипертонии |
| Лечение | Требует длительного и сложного лечения | Лечится не само состояние, а причина его вызвавшая |
| Продолжительность | Заболевание остается с человеком на всю жизнь | Временное явление |
| Указание на патологию | Гипертония – это патология, нарушение здоровья всего организма | Иногда это признак нормы |
https://youtube.com/watch?v=1u4bgDbJxnI
Причины и виды артериальной гипертензии
Механизм, запускающий болезнь, до конца не выяснен. Некоторая доля диагнозов (до 10-15%) спровоцирована патологиями внутренних органов: сосудов, почек, структур мозга, эндокринных желез, др. Такую гипертензию называют вторичной. Для нее характерно внезапное начало и быстрый прогресс. Основные усилия направлены на лечение основного заболевания, положительная динамика которого приводит к нормализации состояния.
Более распространена первичная (или эссенциальная гипертензия), при которой артериальное давление повышается без видимых причин. Однако есть ряд факторов, увеличивающих вероятность ее развития:
- наследственная предрасположенность;
- систематическое курение и злоупотребление алкоголем;
- возрастные изменения кровеносной системы;
- стрессы, избыточный вес, прием гормональных препаратов;
- приверженность к кофе, соленой и жирной пище;
- хроническое недосыпание, малоподвижность.
Первичной форме заболевания больше подвержены люди зрелого возраста. После 40-45 лет эссенциальной гипертонией страдает до половины населения. У женщин она нередко развивается на фоне климакса, когда происходит перестройка гормональной и нервной систем.
Вторичная гипертензия, напротив, выявляется чаще у молодых людей (до 20 лет) либо в пожилом (старше 60 лет) возрасте. При такой форме заболевания артериальное давление плохо поддается коррекции, а изменение образа жизни существенно не влияет на состояние. В некоторых случаях симптомы уходят после операции по поводу основного диагноза.
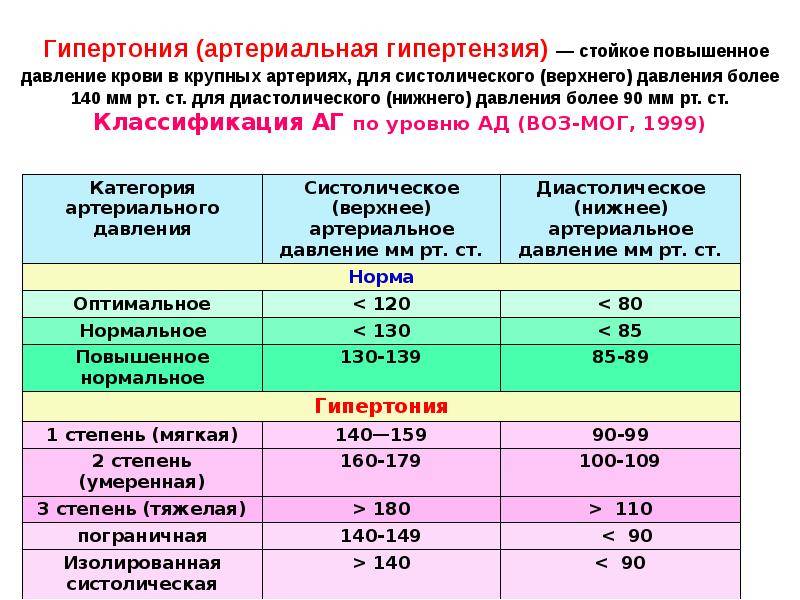
Степени и стадии артериальной гипертонии
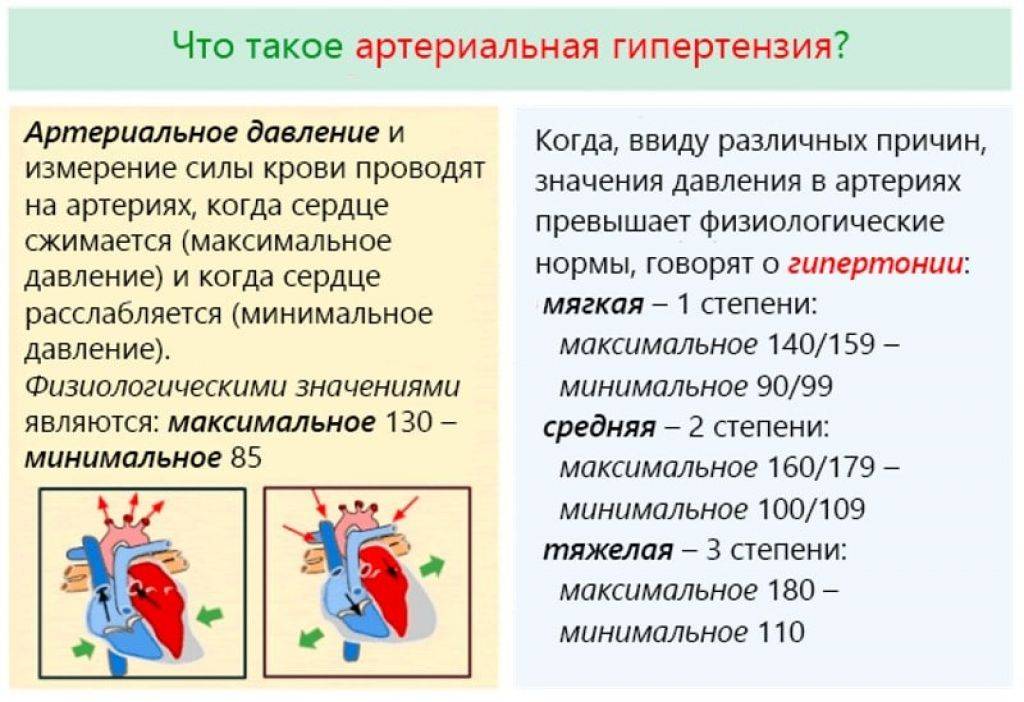
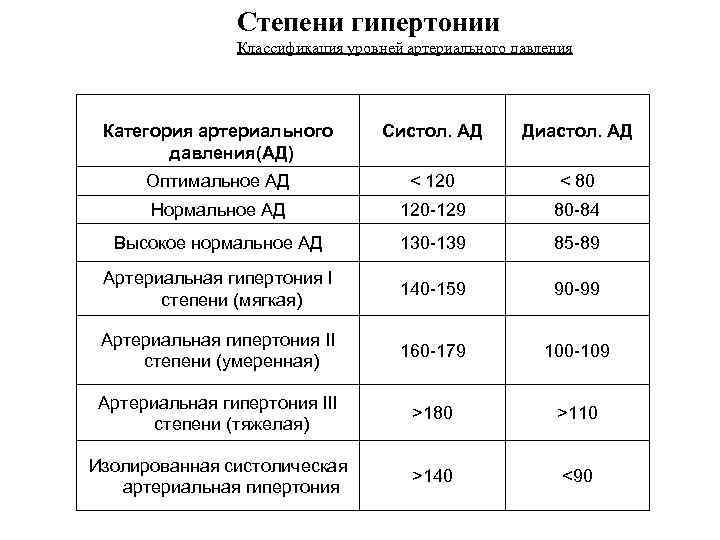
Нормальными значениями АД считаются цифры до 120-129 на 80-84 мм рт. ст. При интенсивных физических или психологических нагрузках эпизодические скачки показателей допустимы. Они не считаются угрожающими, если корректируются самостоятельно. О развитии артериальной гипертензии говорят, когда имеет место стойкое повышение АД более 140/90 мм рт. ст. (замеры производят несколько раз с интервалом в несколько дней).
В зависимости от того, насколько сильно увеличивается давление и какие симптомы этому сопутствуют выделяют следующие степени (формы) артериальной гипертензии:
| 1 (мягкая) АД: 140-159/90-99 мм рт. ст. | Могут присутствовать легкие нарушения сна, эпизодический дискомфорт в области сердца, тахикардия. При нагрузках появляются головные боли. Периоды обострения чередуются с нормальным самочувствием, в котором сохраняется привычная активность. Медикаментозная терапия назначается, если коррекция образа жизни не приводит к улучшению состояния. |
| 2 (умеренная) АД: 160-179/100-109 мм рт. ст. | Головные и сердечные боли беспокоят чаще, нередко по ночам. Могут фиксироваться головокружения, обмороки, одышка, чувство онемения в конечностях. Такое состояние сохраняется до нескольких лет, но кровоснабжение органов-мишеней уже затронуто, что ведет к проблемам в их работе. Необходим постоянный прием антигипертензивных препаратов: иАПФ, БКК, сартаны. Без лечения вероятно развитие осложнений: стенокардии, атеросклероза, ишемии сердца или мозга, др. |
| 3 (тяжелая) АД: более 180/110 мм рт. ст. | Наблюдается нарушение координации движений, фиксируются продолжительные гипертонические кризы. Могут развиваться парезы, параличи, ухудшаться зрение. Повышается риск инсультов, инфарктов, отека легких, осложнений со стороны почек и печени. У человека возникают проблемы с самообслуживанием, передвижением, коммуникациями. Без медикаментозной поддержки высока вероятность летального исхода. |
В отдельную группу выделяют изолированную систолическую гипертензию, при которой поднимается только первый показатель артериального давления, а второй не выходит за рамки нормы. Также АД может повышаться у беременных на фоне преэклампсии, что требует экстренных мер.
Дополнительно болезнь классифицируют по категориям в зависимости от влияния на органы-мишени: зрительный аппарат, почки, мозг, сердце, сосуды. На I стадии они отсутствуют, на II появляются изменения, но без расстройства функций. На III стадии работа органов-мишеней нарушается. Вместе с тем растет вероятность развития тяжелых осложнений: инсульта, инфаркта миокарда, острого коронарного синдрома, почечной недостаточности, слепоты, др.
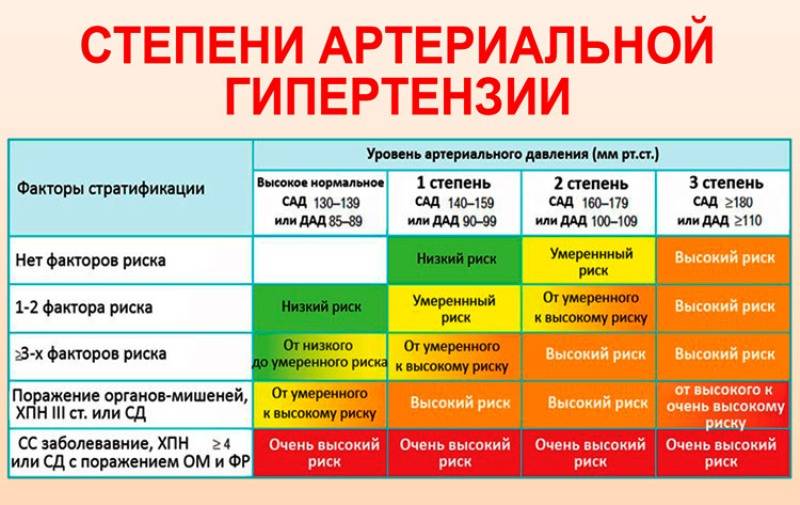
При постановке диагноза врач указывает стадию артериальной гипертензии (I, II, III), степень (1, 2, 3) и уровень риска сердечно-сосудистых катастроф. Последний может быть: низким, средним, высоким или очень высоким (обозначение от 1 до 4). По мере увеличения стадии и степени растет и уровень риска. Дополнительно указываются сопутствующие осложнения, такие как атеросклероз, сахарный диабет, дислипидемия, хромота и т. п.
Осложнения артериальной гипертонии
Людям часто свойственно довольно равнодушно относиться к собственному здоровью и не проводить никакого лечения даже при подтвержденном диагнозе гипертонической болезни. Мы машем рукой на себя и говорим: «Ну что ж теперь, умирать? Жили с гипертонией, и дальше проживем!» Однако дело в том, что гипертония – очень коварная болезнь.
Человек может жить, долгое время даже не подозревая о своей болезни, не жалуясь на здоровье, хотя иногда у него могут случаться приступы ухудшения самочувствия, слабости и головокружения. Однако даже в этом случае, как правило, мы все списываем на переутомление или стресс. И зря! Именно в такие моменты лучше заняться измерением артериального давления – это поможет предотвратить массу проблем со здоровьем в дальнейшем.
Артериальная гипертония поражает так называемые органы-мишени – органы, наиболее чувствительные к подъемам артериального давления. Головокружение, головная боль, шум в голове, ухудшение памяти, работоспособности – это начальные проявления ухудшения мозгового кровообращения.
Тяжелая форма артериальной гипертонии может привести к инфаркту мозга или кровоизлиянию в мозг. Увеличение (гипертрофия) левого желудочка сердца в отдаленном будущем – причина сердечной астмы, отека легких, хронической сердечной недостаточности.
Пациенты с нелеченной артериальной гипертонией приблизительно в 43% случаях умирают именно от осложнений, связанных с хронической сердечной недостаточностью, 36% – с недостаточностью венечных артерий, 14% – от цереброваскулярных причин (изменений в состоянии сосудов), 7% – от осложнений в результате нефрогенной гипертензии.
Советы по питанию и образу жизни
В борьбе с гипертонией жизненно важную роль играют образ жизни и диетическое питание. Они предотвращают его осложнения и позволяют облегчить медикаментозное лечение.
Регулярная физическая активность, отказ от курения и определенный выбор продуктов питания важны.
Снизьте потребление соли: натрий и артериальное давление
Натрий (соль) способствует развитию гипертонии в разной степени, в зависимости от чувствительности каждого человека. Люди, страдающие ожирением или диабетом 2-го типа, а также пожилые люди более чувствительны к негативным последствиям употребления в пищу слишком большого количества соли.
В Финляндии было вдвое меньше случаев гипертензии, когда среднее потребление соли сократилось на треть благодаря таким регулирующим мерам, как частичное замещение хлорида натрия хлоридом калия.
В России среднее потребление соли составляет от 8 до 10 г в день, что намного выше рекомендованных 5 г. 10-20% людей потребляют более 12 г соли в день, что в два с половиной раза больше рекомендуемого количества!
Людям с сердечной недостаточностью часто приходится соблюдать диету с очень низким содержанием соли (от 4 до 6 г в день или даже меньше 4 г в день).
Соль, которую мы употребляем, обычно на треть обеспечивается хлебом (в среднем от 5 до 6 г соли), деликатесами, сыром, поваренной солью, а также вареными блюдами.
- Остерегайтесь промышленных приготовленных блюд и консервированных продуктов, которые часто бывают слишком солеными.
- Научитесь читать этикетки и отправляйтесь на охоту за продуктами с низким содержанием натрия (соли). Определение: 400 мг (0,4 г) натрия соответствуют 1 г соли.
- Приправьте свои блюда один раз в тарелке или во время приготовления. Чтобы придать аромат, используйте ароматические травы, специи, лимонный сок, например.
Ешьте более сбалансированную пищу
- Ешьте больше свежих фруктов и овощей. Фрукты и овощи богаты калием, который противодействует вредному воздействию натрия. Питайтесь бананами, сухофруктами, виноградом.
- Ограничьте потребление животных жиров.
- Ешьте полуобезжиренные молочные продукты. Они богаты кальцием, магнием и калием, которые снижают воздействие натрия.
- Пейте не менее полутора литров воды каждый день. Остерегайтесь минеральных вод, богатых натрием (более 200 мг/л).
- Ограничьте потребление кофеина. Старайтесь не пить напитки с кофеином более трех стаканов в день, таких как кофе, кола, какао или чай, так как кофеин может повысить кровяное давление.
- Уменьшите потребление алкоголя. Алкогольные напитки повышают артериальное давление и влияют на эффективность лечения гипертонии. Кроме того, в алкоголе высокое содержание калорий.
Физическая активность
Постоянная физическая активность способствует снижению артериального давления и помогает контролировать стресс.
Оптимальной тренировкой для поддержания физической формы является трехразовое упражнение на выносливость продолжительностью около 45 минут (активная ходьба, езда на велосипеде, плавание и т.д.).
Чрезмерная одышка, учащенное сердцебиение или необычные боли (особенно в груди) должны обязательно привести к прекращению физических упражнений и послужить основанием для обращения к врачу.
Отказ от курения
Курение повышает кровяное давление и повреждает кровеносные сосуды. Если у вас высокое кровяное давление, необходимо бросить курить, даже если это потребует многочисленных попыток. Лучший союзник по отказу от курения — врач.
Снижение уровня стресса
Достаточно поспать, заняться хобби, спортом или релаксацией (йога, тайцзи, медитация, софрология и т.д.). Найдите время расслабиться и насладиться жизнью.
Сравнительная характеристика
Различаются эти два состояния следующими особенностями:
- Гипертония представляет собой отдельное заболевание, а гипертензия является его симптомом, который то появляется, то исчезает. Однако статистические данные показывают, что в большинстве своем данный симптом постоянно присутствует у гипертоников.
- Гипертония развивается в первую очередь из-за увеличенного тонуса сосудов, а АГ не имеет конкретной причины. В этом их главная разница. Причины возникновения гипертензии разнообразны.
- Гипертония – это довольно тяжелая патология, которую нельзя оставлять без внимания. Подобная небрежность может спровоцировать массу осложнений и даже смерть пациента. Гипертензия же может возникать не только у больных людей и не является заболеванием. Человек, никогда не жалующийся на свое здоровье, может с ней столкнуться после изнуряющих тренировок или сильного эмоционального переутомления.
Основные отличия представлены ниже (Табл. 1).
Таблица 1 – Отличительные особенности двух состояний
| Медицинское обозначение | Гипертония | Гипертензия |
|---|---|---|
| Что из себя представляет | Заболевание. | Симптом. |
| Есть ли у здорового человека | Нет, потому что патология свидетельствует о тяжелых нарушениях. | Не обязательно свидетельствует о патологических процессах в организме. |
| Почему это происходит | Повышенный тонус сосудов. | Многочисленные причины, свидетельствующие как о патологиях, так и об определенных физиологических состояниях. |
| Нужно ли лечить | Лечение основной патологии необходимо обязательно, во избежание осложнений. | Проводится лишь симптоматическая терапия. |