Диагностика заболевания
Чтобы терапия была максимально успешной, необходимо как можно раньше обратиться к специалисту. Диагноз «эссенциальная гипертензия» ставится не только на основании беседы с пациентом – необходимо пройти ряд исследований, которые подтвердят подозрения врача.
Во время беседы доктор выслушивает жалобы, выясняет, при каких обстоятельствах происходит повышение давления
Очень важно для специалиста выяснить наличие провоцирующих факторов, например вредных привычек, наследственной предрасположенности, пристрастий в питании
Обязателен осмотр пациента. Врач измеряет давление, прослушивает биение сердца на обнаружение шумов и нарушения ритма, а затем отправляет пациента сдавать анализы:
- Общий анализ крови. При развивающейся гипертензии наблюдается повышение лейкоцитарного уровня, СОЭ. Биохимический анализ покажет уровень обменных процессов.
- Анализ мочи. При нарушении функционирования почечных канальцев выявлялась протеинурия.
Не только анализы помогают диагностировать заболевание, но и некоторые методы исследований:
- Кардиограмма сердца. Она позволяет на ранних стадиях выявить гипертрофию левого желудочка.
- Эхо КГ дает возможность оценить размеры сердца, его структуру, проанализировать работу клапанов.
- Рентгенография выявляет атеросклеротические изменения, нарушения в легочной ткани.
- Суточный мониторинг АД проводится с использованием специального прибора, который крепится на поясе пациента и соединяется с манжетой на плече.
- Окулист проводит исследование глазного дна.
- Коронарография назначается при наличии стенокардии у пациента, а также после перенесенного инфаркта миокарда.
- МРТ необходимо, если есть подозрение на нейрогенное происхождение заболевания. Например, при опухолях мозга, травмах мозга может повышаться артериальное давление.
- Компьютерная томография почек необходима, если есть подозрение на наличие опухоли в этом органе, а также на злокачественные патологии надпочечников.
Только оценив результаты всех этих исследований и анализов, специалист может поставить (или опровергнуть) диагноз «эссенциальная гипертензия». Лечение назначается с учетом особенностей организма пациента, сопутствующих заболеваний, стадии и степени развития патологии.
Артериальная гипертензия
Описывая жалобы пациента при гипертонии, врачи часто употребляют термин «артериальная гипертензия». При этом гипертензия может быть вписана в симптомы гипертонии.
Таким образом, гипертония и гипертензия – это ни одно и то же. Гипертония – это болезнь, точный диагноз, а гипертензия – это состояние или симптом.
Артериальная гипертензия характеризует состояние пациента только в момент измерения давления. Если тонометр здесь и сейчас показывает значение выше 140 на 100, врачи говорят об артериальной гипертензии. В это же время, если давление измерялось на протяжении полугода, и время от времени отмечались устойчивые повышения значений АД, говорят о гипертонии, как о состоянии, которое сопровождается постоянными отклонениями от нормы.
Кроме того, гипертензия от гипертонии отличается тем, что может выступать симптомом других патологий. Среди заболеваний, сопровождающихся гипертензией:
- острая почечная недостаточность;
- патологии щитовидной железы;
- сердечная недостаточность;
- нарушение мозгового кровообращения;
- энцефалопатия.
Артериальная гипертензия может быть симптомом не только гипертонии, но и других болезней и состояний
Гипертензия может наблюдаться во время беременности и при приеме оральных контрацептивов женщинами. В этом случае речь идет о симптоме, которые связан с другими нарушениями, но не является следствием патологий сердечно-сосудистой системы.
При повышении выработки гормонов щитовидной железы повышается артериальное давление. При этом речь также идет о гипертензии, как симптоме, а не гипертонии, как диагнозе. Это обусловлено тем, что основным заболеванием, а значит и диагнозом, в этом случае выступает гипертиреоз, который влечет за собой нарушение сосудистого тонуса из-за повышенной выработки гормонов.
Еще одно различие заключается в том, что гипертензия на фоне патологий внутренних органов не всегда требует лечения, выступая только симптомом, но не самостоятельным заболеванием.
Разобравшись, в чем разница между болезнью и симптомом, следует понимать, когда нужно обратиться к врачу для лечения гипертонии.
Что такое гипотензия и гипотония? Как их отличить?
Как можно понять по примеру, приведенному выше, гипотония и гипотензия — совершенно разные вещи.
Гипотония представляет собой недуг, который характеризуется понижением артериального давления.
А вот гипотензия — это постоянное пониженное АД, которое оказывает отрицательное воздействие на организм в целом. Основной опасностью гипотонии является кислородное голодание головного мозга и иных внутренних органов человека, которое возникает из-за недостаточного кровоснабжения.
Поскольку пониженное давление — это нарушение циркуляции крови, то фактически это недостаточная ее циркуляция. Именно из-за данного заболевания у человека могут развиваться опасные недуги, поражающие все органы. При появлении первых признаков данного заболевания следует сразу же обратиться к лечащему врачу.
Примечательно, что у многих молодых людей по мере взросления пониженное давление постепенно приходит к нормальным показателям. А вот у пожилых людей уровень артериального давления, напротив, возрастает.
Это обязательно следует учитывать, чтобы не перестараться и не трансформировать гипотонию в гипертонию. Именно последняя болезнь представляет наибольшую опасность для здоровья человека.
Немногие знают о том, что представительницы слабого пола гораздо больше подвержены гипотонии. Это обусловлено тем, что современные женщины ведут активный образ жизни, который имеет свои побочные эффекты в виде перенапряжения, усталости и стресса.
Согласно исследованиям, люди, которые страдают хроническим пониженным давлением, живут на десять лет дольше вполне здоровых людей.
Также стоит отметить, что хроническая форма недуга препятствует развитию атеросклероза. Артериальная гипотония протекает в острой и хронической форме. Как известно, по истечении достаточного количества времени показатели пониженного АД при измерении могут отличаться, становиться более высокими. Это является нормальным возрастным изменением.
Если отмечаются показатели пониженного давления, которые мешают нормальной жизнедеятельности, необходимо обратиться к специалистам за помощью. Если этого не сделать, то недуг будет прогрессировать и дальше, нанося серьезный вред организму.
Причины и виды артериальной гипертензии
Механизм, запускающий болезнь, до конца не выяснен. Некоторая доля диагнозов (до 10-15%) спровоцирована патологиями внутренних органов: сосудов, почек, структур мозга, эндокринных желез, др. Такую гипертензию называют вторичной. Для нее характерно внезапное начало и быстрый прогресс. Основные усилия направлены на лечение основного заболевания, положительная динамика которого приводит к нормализации состояния.
Более распространена первичная (или эссенциальная гипертензия), при которой артериальное давление повышается без видимых причин. Однако есть ряд факторов, увеличивающих вероятность ее развития:
- наследственная предрасположенность;
- систематическое курение и злоупотребление алкоголем;
- возрастные изменения кровеносной системы;
- стрессы, избыточный вес, прием гормональных препаратов;
- приверженность к кофе, соленой и жирной пище;
- хроническое недосыпание, малоподвижность.
Первичной форме заболевания больше подвержены люди зрелого возраста. После 40-45 лет эссенциальной гипертонией страдает до половины населения. У женщин она нередко развивается на фоне климакса, когда происходит перестройка гормональной и нервной систем.
Вторичная гипертензия, напротив, выявляется чаще у молодых людей (до 20 лет) либо в пожилом (старше 60 лет) возрасте. При такой форме заболевания артериальное давление плохо поддается коррекции, а изменение образа жизни существенно не влияет на состояние. В некоторых случаях симптомы уходят после операции по поводу основного диагноза.
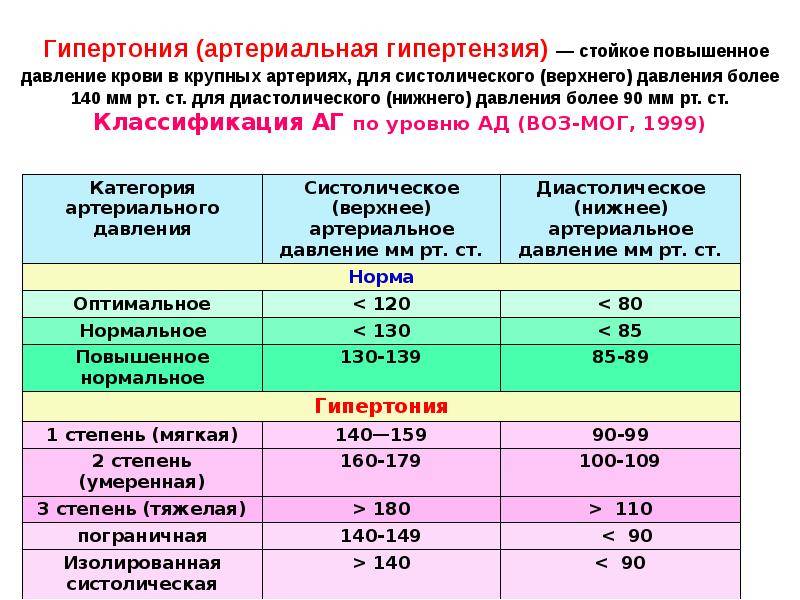
Степени и стадии артериальной гипертонии
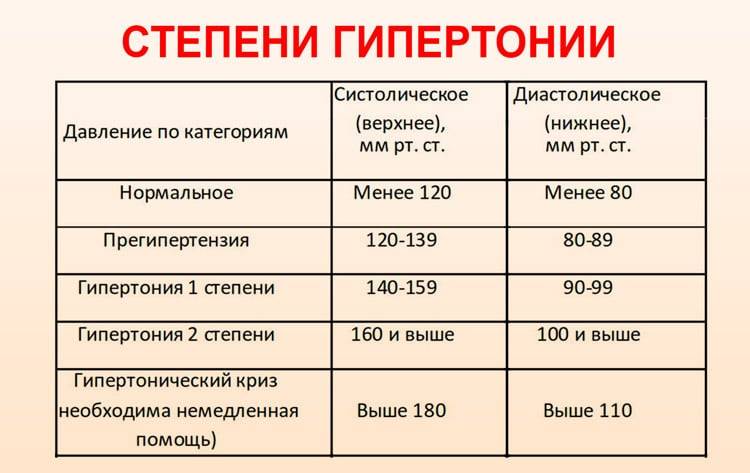
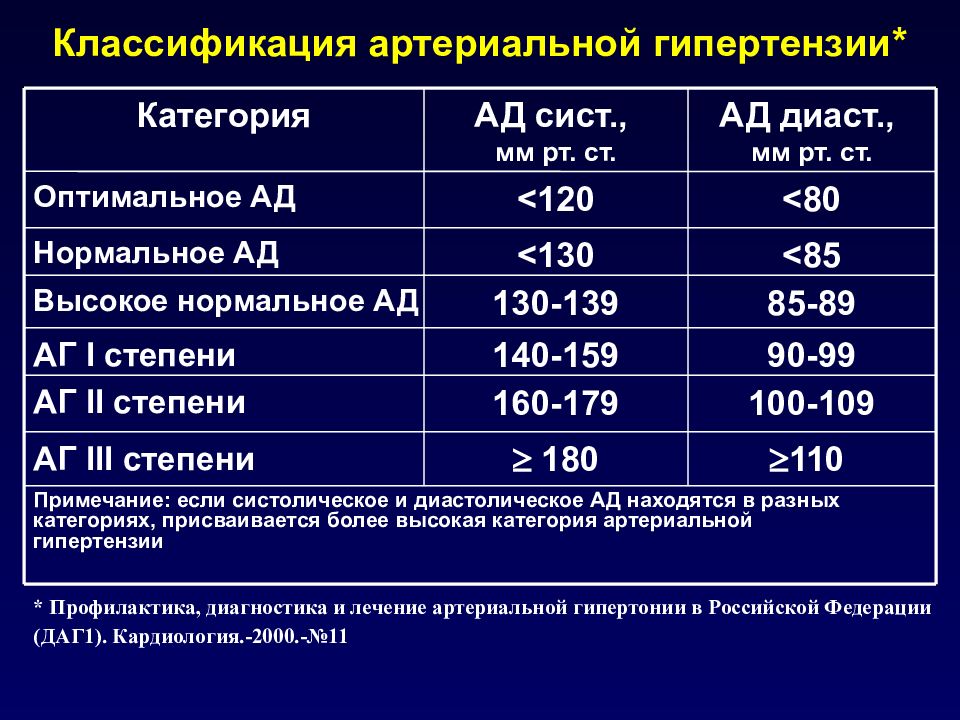
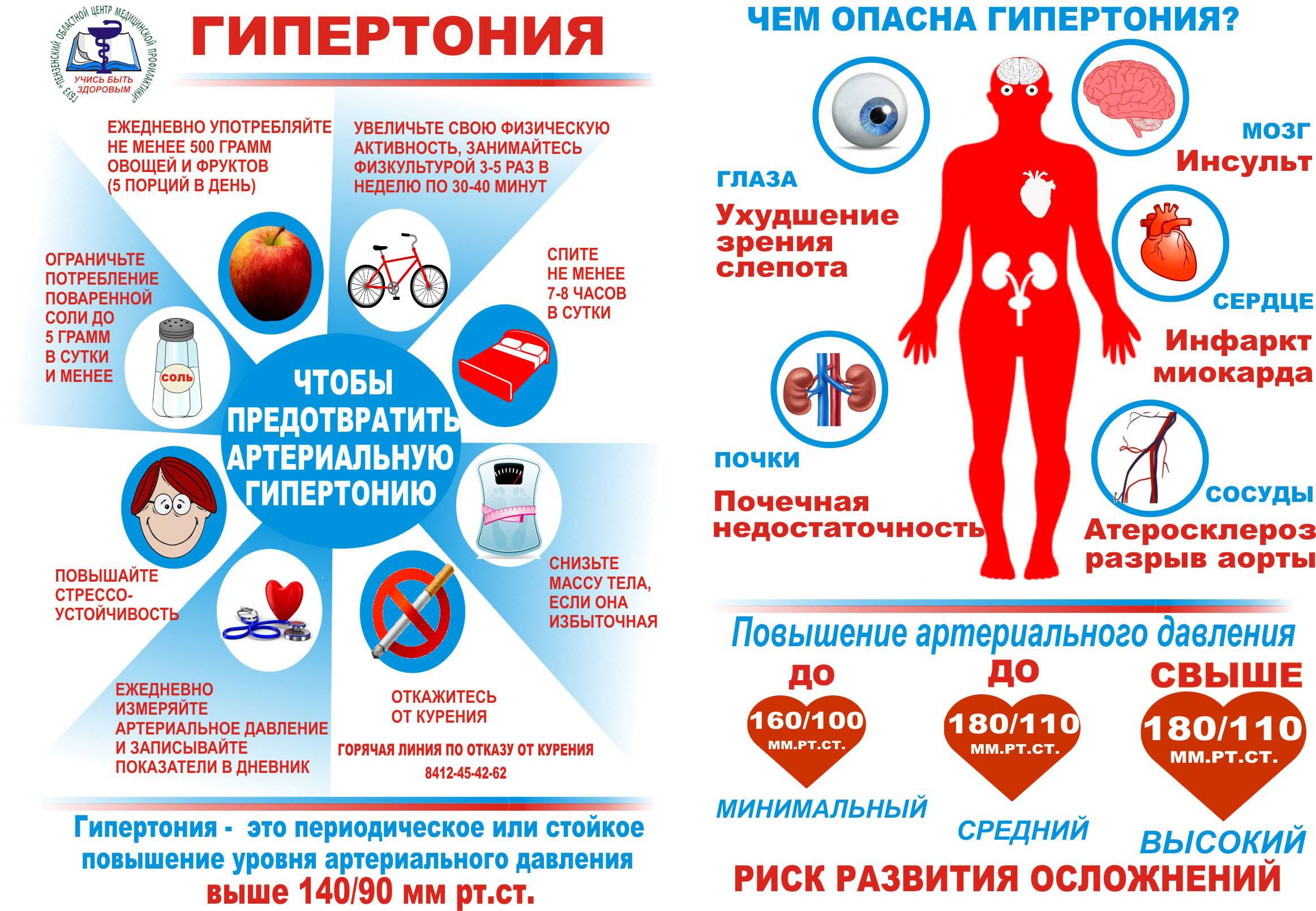
Нормальными значениями АД считаются цифры до 120-129 на 80-84 мм рт. ст. При интенсивных физических или психологических нагрузках эпизодические скачки показателей допустимы. Они не считаются угрожающими, если корректируются самостоятельно. О развитии артериальной гипертензии говорят, когда имеет место стойкое повышение АД более 140/90 мм рт. ст. (замеры производят несколько раз с интервалом в несколько дней).
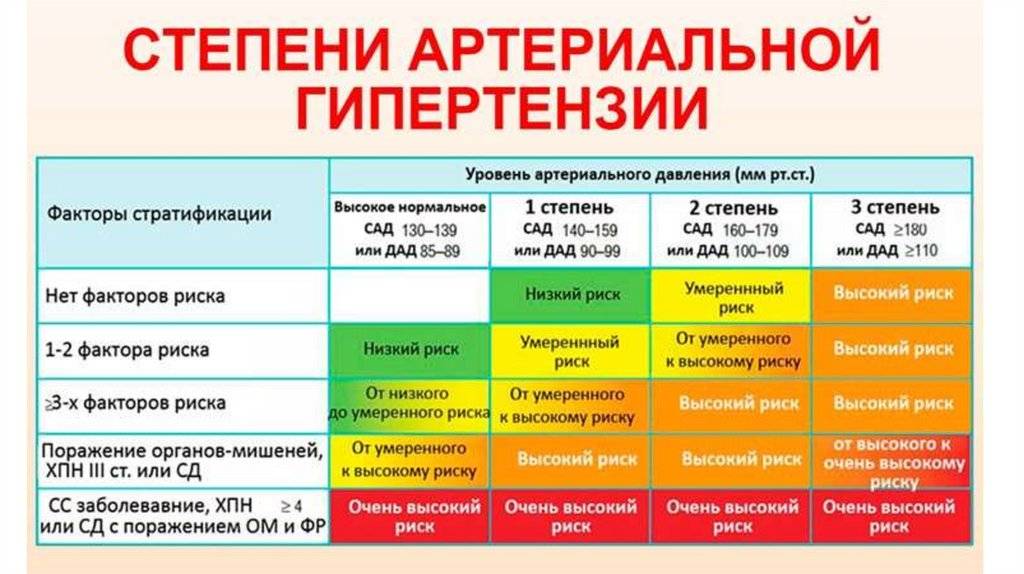
В зависимости от того, насколько сильно увеличивается давление и какие симптомы этому сопутствуют выделяют следующие степени (формы) артериальной гипертензии:
| 1 (мягкая) АД: 140-159/90-99 мм рт. ст. | Могут присутствовать легкие нарушения сна, эпизодический дискомфорт в области сердца, тахикардия. При нагрузках появляются головные боли. Периоды обострения чередуются с нормальным самочувствием, в котором сохраняется привычная активность. Медикаментозная терапия назначается, если коррекция образа жизни не приводит к улучшению состояния. |
| 2 (умеренная) АД: 160-179/100-109 мм рт. ст. | Головные и сердечные боли беспокоят чаще, нередко по ночам. Могут фиксироваться головокружения, обмороки, одышка, чувство онемения в конечностях. Такое состояние сохраняется до нескольких лет, но кровоснабжение органов-мишеней уже затронуто, что ведет к проблемам в их работе. Необходим постоянный прием антигипертензивных препаратов: иАПФ, БКК, сартаны. Без лечения вероятно развитие осложнений: стенокардии, атеросклероза, ишемии сердца или мозга, др. |
| 3 (тяжелая) АД: более 180/110 мм рт. ст. | Наблюдается нарушение координации движений, фиксируются продолжительные гипертонические кризы. Могут развиваться парезы, параличи, ухудшаться зрение. Повышается риск инсультов, инфарктов, отека легких, осложнений со стороны почек и печени. У человека возникают проблемы с самообслуживанием, передвижением, коммуникациями. Без медикаментозной поддержки высока вероятность летального исхода. |
В отдельную группу выделяют изолированную систолическую гипертензию, при которой поднимается только первый показатель артериального давления, а второй не выходит за рамки нормы. Также АД может повышаться у беременных на фоне преэклампсии, что требует экстренных мер.
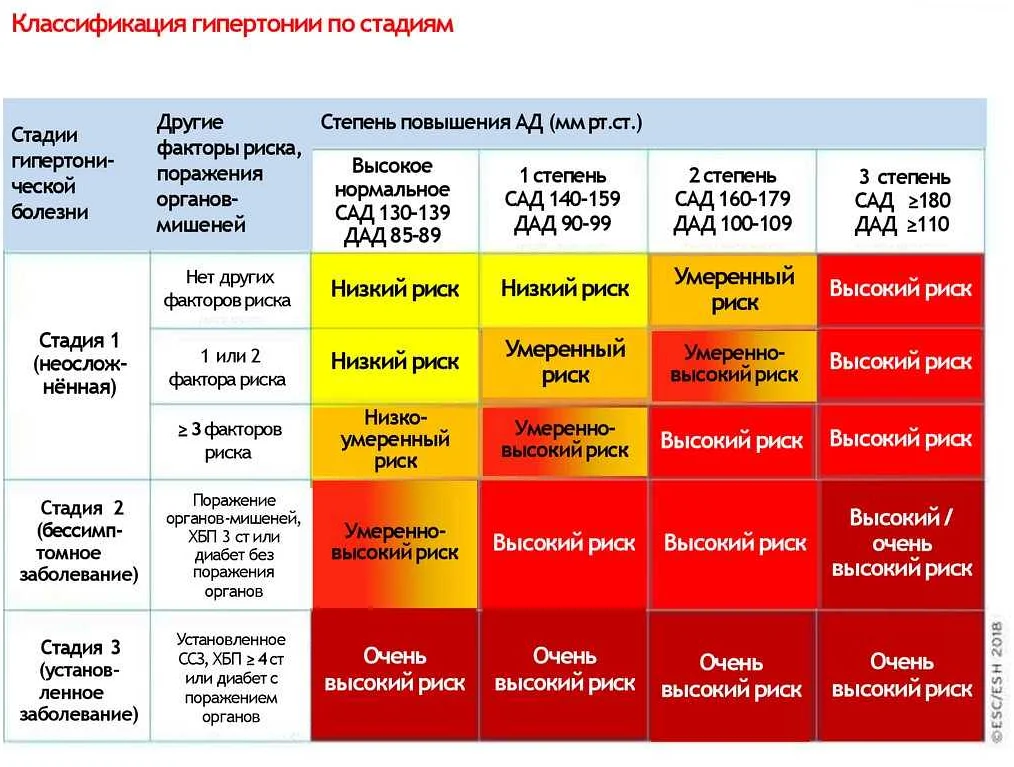
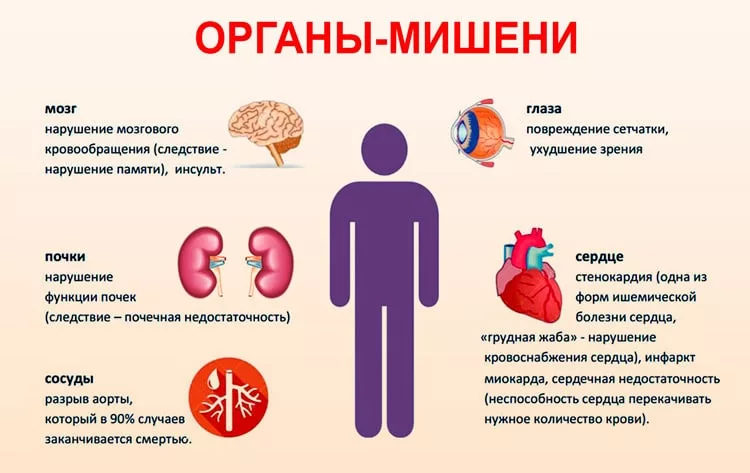
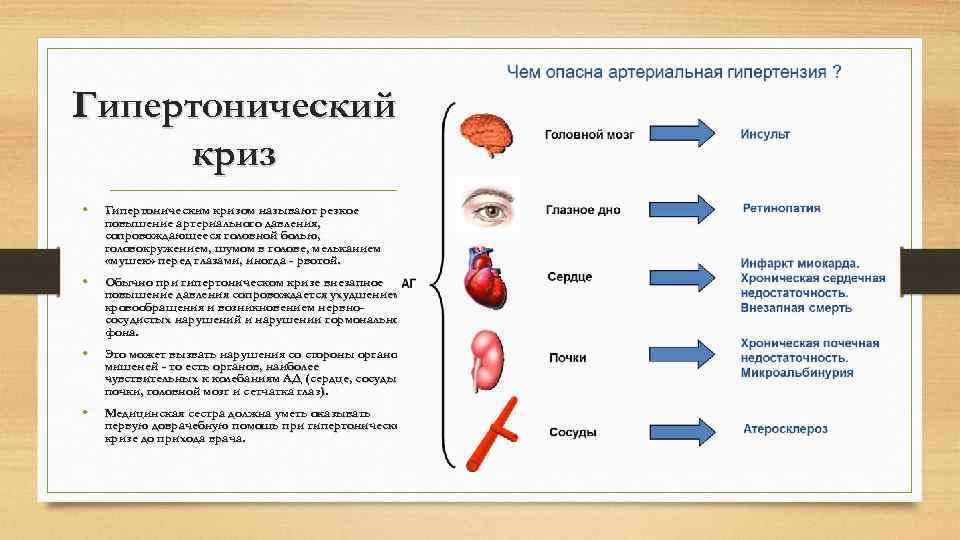
Дополнительно болезнь классифицируют по категориям в зависимости от влияния на органы-мишени: зрительный аппарат, почки, мозг, сердце, сосуды. На I стадии они отсутствуют, на II появляются изменения, но без расстройства функций. На III стадии работа органов-мишеней нарушается. Вместе с тем растет вероятность развития тяжелых осложнений: инсульта, инфаркта миокарда, острого коронарного синдрома, почечной недостаточности, слепоты, др.
При постановке диагноза врач указывает стадию артериальной гипертензии (I, II, III), степень (1, 2, 3) и уровень риска сердечно-сосудистых катастроф. Последний может быть: низким, средним, высоким или очень высоким (обозначение от 1 до 4). По мере увеличения стадии и степени растет и уровень риска. Дополнительно указываются сопутствующие осложнения, такие как атеросклероз, сахарный диабет, дислипидемия, хромота и т. п.

Формы артериальной гипертензии
Правильное определение формы артериальной гипертензии играет решающую роль в предупреждении развития опасных осложнений и выборе оптимальной терапевтической тактики. Особенно это касается вторичной АГ как следствия дисфункции некоторых отдельных органов и систем организма.
Нефрогенные паренхиматозные артериальные гипертензии
Чаще всего причина вторичной артериальной гипертензии — заболевание почек. Давление может повышаться при пиелонефрите, нефропатиях различной природы, опухолях, туберкулезном поражении почек и других почечных патологиях.
Эта форма гипертензий чаще встречается у более молодых людей. Для нее характерно нормальное давление на начальной стадии заболевания. Развитие заболевания и выраженное поражение тканей вызывают повышение артериального давления на фоне хронической почечной недостаточности.
Нефрогенные реноваскулярные артериальные гипертензии
Причина реноваскулярной АГ — нарушение артериального почечного кровотока, в большинстве наблюдений обусловленного атеросклерозом почечных артерий. Стойкое повышение давление развивается при сужении просвета почечной артерии более чем на 70%. Характерный признак данной формы АГ — повышение давления до 160/100 мм рт. ст. и выше.
Заболевание обычно начинается остро, при этом давление не удается сбить гипотензивными препаратами.
При ультразвуковом исследовании определяют асимметрию почек и нарушение магистрального кровотока. Болезнь часто приводит к инфаркту миокарда и инсульту. При отсутствии адекватной терапии выживаемость в ближайшие 5 лет прогнозируют только 30% людей.
Феохромоцитома
Эта АГ, причиной которой является гормонально активное новообразование надпочечников, встречается примерно в 0,3% симптоматических гипертензий. Периодический выброс в кровь адреналина, дофамина и других гормонов вызывает резкое повышение артериального давления и часто приводит к гипертоническому кризу.
Диагноз ставится на основании результатов гормональных тестов и инструментальных исследований. Феохромоцитома лечится только хирургически.
Первичный альдостеронизм
Заболевание обусловлено излишней выработкой в почках гормона альдостерона — он отвечает за задержку в организме ионов натрия и выведение ионов калия. При нарушении калиево-натриевого баланса образуется излишек калия в клетках. Из-за этого в организме накапливается жидкость и повышается артериальное давление.
Лекарственная терапия при первичном альдостеронизме не дает должного эффекта. Пациенты страдают от судорог, мышечной слабости, жажды. Патология может привести к инсульту, гипертоническому кризу, отеку легких.
Синдром и болезнь Иценко-Кушинга
Синдром и болезнь Иценко-Кушинга — изменение гипоталамуса, следствием которого становится избыточный синтез корой надпочечников глюкокортикоидных гормонов. Один из признаков заболевания — ожирение.
Повышенное из-за гормонального дисбаланса артериальное давление не снижается при приеме снижающих давление препаратов. При подтверждении диагноза на КТ и МРТ надпочечников назначается хирургическое или гормональное лечение.
Коарктация аорты
Одна из редких форм артериальной гипертензии, причина которой — затруднение кровотока в большом круге кровообращения из-за врожденного сужения просвета аорты.
Коарктация (сужение) аорты диагностируют сразу после рождения ребенка или в раннем детском возрасте. В результате сужения главного кровеносного сосуда кровоток ухудшается, что приводит к систолической перегрузке левого желудочка сердца. При измерении артериального давления отмечаются высокие показатели на руках и нормальные или пониженные на ногах.
При значительном стенозе артерии показано хирургическое вмешательство.
Лекарственные формы артериальной гипертензии
Некоторые лекарственные препараты повышают вязкость крови, задерживают в организме соль и воду, вызывают спазм сосудов, и становятся причиной артериальной гипертензии.
Среди этих лекарств — капли от насморка с производными эфедрина, нестероидные противовоспалительные препараты, некоторые гормональные контрацептивы, антидепрессанты, глюкокортикоиды.
Подобные средства следует принимать строго по назначению врача и под его постоянным контролем.
Нейрогенные артериальные гипертензии
Причинами артериальной гипертензии могут быть черепно-мозговые травмы, энцефалит, новообразования в головном мозге. Такой вид АГ называется нейрогенным.
Характерные признаки: судороги, головные боли, тахикардия. Нормализация артериального давления возможна только после успешной терапии основного заболевания.
Причины повышенного давления
Кровяное давление повышается по многим причинам. Бывает, как самостоятельным заболеванием (первичная гипертензия), так и результатом других недомоганий (вторичная). Первичная появляется при повышении тонуса сосудов. Для выявления факторов, которые провоцируют гипертонию, проводят комплексное обследование. Если причина в тонусе сосудов, пациенту назначают препараты для их укрепления и поддержания нормального давления. Дополнительно подбирают диету и норму физической нагрузки. Вторичная гипертензия может появиться из-за следующего:
- При неправильном питании. Многие продукты содержат вещества, которые повышают давление.
- На фоне гормональных сбоев. В результате неправильной работы желез внутренней секреции может нарушиться водно-солевой баланс, что приводит к изменению состава крови. Это создает нагрузку на сосуды.
- При заболеваниях почек. Когда выделительная система не справляется с функциями, в организме накапливается лишняя жидкость, что повышает давление.
- При остеохондрозе и травмах позвоночника, которые приводят к нарушению кровоснабжения головного мозга, что может стать причиной гипертонии.
- Из-за побочных эффектов при приеме некоторых лекарств.
- При наличии вредных привычек (курение или злоупотребление алкоголем).
- На фоне избыточной массы тела.
- При чрезмерных физических нагрузках.
Причины заболевания
Факторы развития патологического процесса многообразны. Некоторые имеют физиологический, другие болезнетворный характер. Подчас отграничить одни от иных невозможно, поскольку они тесно сплетаются и образуют пеструю этиологическую картину.
Гиподинамия
Недостаток двигательной активности. Наиболее присущ больным старческих лет, лежачим пациентам и людям, для которых характерен сидячий образ жизни по причине профессиональной деятельности.
В результате происходит снижение тонуса сосудов, нарушение гемодинамики и питания головного мозга. Итогом становится постепенное формирование отклонений в сердце и сосудах.
Однако следует заметить, патологические изменения и развитие артериальной гипертензии происходит не у всех. По статистике, страдает, примерно в 70% случаев. Но рано или поздно, эссенциальная разновидность патологии сформируется и у оставшихся 30% людей.
Старший возраст
Гипертензивные трансформации в организме встречаются после 60. Отчасти это связано с эндокринными изменениями, с другой же стороны нарушается регуляция тонуса сосудов, происходит их хронический стеноз.
В комплексе эти две причины обуславливают стойкое повышение артериального давления. Порой до существенных отметок.
Климактерические изменения характерны как для женщин, так и для мужчин, но у представителей сильного пола процесс корректируется легче, посредством применения заместительных гормональных препаратов на основе андрогенов.
Сахарный диабет в анамнезе
Системное эндокринное заболевание, для которого характерно развитие комплексных изменений в организме, в том числе со стороны сердечнососудистых структур.
Наиболее грозные последствий: гангрена стопы, слепота из-за формирования патологических сосудов.
Курение в течение длительного периода времени
Сказывается воздействие смол и иных вредных веществ на состояние гемодинамики. Происходит снижение скорости кровотока.
Жидкая соединительная ткань сгущается, что требует большей силы сердечных толчков для ее перекачивания. Давление стабильно растет.
Особенно рискуют пациенты, длительно потребляющие табачную продукцию. Так, по статистике, больные, выкуривающие пачку в день, рискуют получить эссенциальную гипертензию с вероятностью 60%, две — почти 100%.
Отказаться от вредной привычки в один момент мало: необходимы кардинальные перемены в образе жизни.
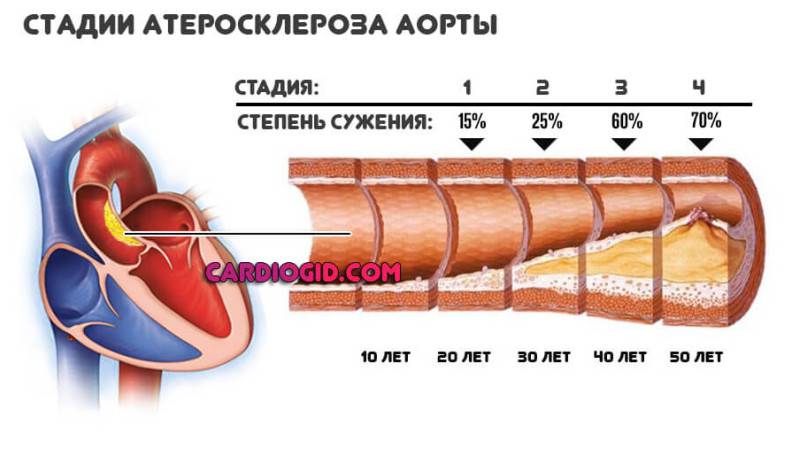
Атеросклероз по причине нарушений липидного метаболизма в организме
Возникает хроническое сужение просвета сосудов. Кровь не может преодолеть сопротивление, приходится ускорять сердечную деятельность и интенсивность биения. Отсюда рост артериального давления до существенных отметок.
На первом этапе это может быть не столь видно, но с течением времени, по мере того, как бляшка будет увеличиваться и кальцифицироваться, процесс приобретает катастрофические масштабы.
Злоупотребление алкогольными напитками
Особенно водкой и пивом, которые содержат эстрогены и изменяют характер липидного обмена. К тому же все мифы о пользе спиртного — не более чем ложь производителей.
Необходим полный отказ от этанола. Но и этого может быть недостаточно, поскольку организм адаптируется к патологическим механизмам и требует новой порции.
Потому у пациентов, злоупотребляющих спиртным нередка остановка сердца на фоне абстинентного синдрома.
Ожирение
Огромная проблема для мышечного органа и сосудов. Нужно учитывать, что повышенная масса тела редко связана с одними лишь пищевыми привычками.
Сказывается гормональный дисбаланс. Потому требуется помощь, как диетолога, так и эндокринолога. В системе.
Стрессовые ситуации, физические перегрузки
Сказывается выброс большого объема катехоламинов и кортикостероидов. На организмы эти вещества действуют по-разному. Потому заранее трудно предсказать, насколько скакнет артериальное давление.
При хроническом течении, наблюдается постоянный рост АД до существенных отметок.
Отягощенная наследственность
При наличии гипертензии в роду, возможно повторение сценария у будущих поколений. При этом вероятно более тяжелое течение (на подобную корреляцию указывают многие авторы, как отечественные, так и зарубежные).
Длительные инфекционные патологии с поражением сердечных структур
Эндокардиты, миокардиты выступают осложнениями, но даже при скоротечном развитии способны оставить след в организме, в виде гипертензии эссенциального типа.
Также возможно становление проблемы при длительном и значительном потреблении поваренной соли. Оптимальное количество натриевых соединений составляет 10-11 граммов.
Причины развития
Причины развития артериальной гипертензии до сих пор до конца не ясны. Основная теория ее происхождения предполагает, что на сердечно-сосудистую систему влияет нарушение регуляторной деятельности высших отделов ЦНС. Факторы риска развития патологии:
- Наследственная предрасположенность. Риск развития АГ связан с наличием у ближайших родственников проблем с сердцем: перенесенные инфаркты, ранняя смерть, сердечная недостаточность.
- Длительные стрессы, некомфортные условия труда, умственное перенапряжение.
- Неправильное питание, избыточное количество соли в диете. В сочетании с генетической предрасположенностью потребление соли более чем 5 г в сутки, значительно повышает риск развития АГ, так как соль задерживает в организме жидкость и вызывает спазм сосудов.
- Сидячий образ жизни, отсутствие физической активности.
- Наличие у человека эндокринных заболеваний: сахарного диабета, патологии щитовидной железы и надпочечников.
- Повышенный уровень холестерина в крови.Из-за этого сужается просвет артерий и повышается давление крови на стенки сосудов.
- Лишний вес и ожирение.
- Вредные привычки. Курение сужает сосуды и повышает активности центральной нервной системы. Злоупотребление алкоголем повышает нагрузку на почки.
- У женщин — гормональная перестройка организма в период климакса.
- Возраст и пол. После 60 лет артериальная гипертензия встречается у половины населения, но у мужчин до 40 лет заболевание диагностируют чаще.
- Неблагоприятная экологическая обстановка, наличие в регионе проживания вредных производств.
- Недостаток в организме калия и магния, участвующих во многих физико-химических процессах и влияющих на эластичность стенок сосудов.
Важно! Артериальная гипертензия все чаще диагностируется у молодых людей до 30 лет. Эта тенденция ведет к росту смертности от сердечно-сосудистых заболеваний в репродуктивном возрасте
Необходимо регулярно измерять артериальное давление и обращаться к врачу даже при незначительном, но стойком его повышении.
Вторичная АГ может развиться вследствие приема некоторых лекарственных препаратов.
Кто рискует заболеть гипертонией
Сравнительно недавно гипертонию считали болезнью пожилых людей, так как с проблемами высокого давления сталкивались только они. В современном мире патология обнаруживается чаще у людей после 40 лет, но известны случаи и более раннего заболевания.
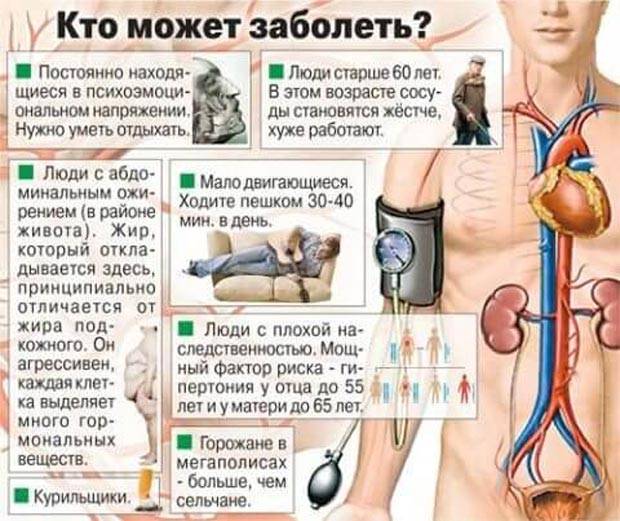
Факторы риска равны как для мужчин, так и для женщин. По статистике, от гипертонии регистрируется больше смертей, чем от других патологий
Опасность данного врага еще и в том, что не многие обращают внимание на проблему повышенного давления, считая это не опасным. В результате болезнь прогрессирует, а терапия проводится только тогда, когда в сосудах произошли необратимые изменения
Симптомы
Определив, что предшествовало повышенному диастолическому и систолическому артериальному давлению, устранив патогенный фактор, можно продуктивно устранить неприятную симптоматику консервативными методами. В данном случае гипертоническая болезнь сопровождается следующими симптомами заболевания:
- приступы мигрени, которые вызваны спазмами сосудов головного мозга;
- боль в затылке, которая дополняется частыми головокружениями;
- участившиеся приступы тахикардии;
- ощущение сильной пульсации в висках после сужения сосудов;
- снижение качества сна;
- нестабильность артериального давления.
Синдромы
Если развивается артериальная гипертония, главное – правильно и своевременно дифференцировать окончательный диагноз. Для этого требуется исследовать комплекс симптомов, исключить сходные по проявлениям в организме диагнозы:
- сердечный синдром: тахикардия, стенокардия;
- глазной: кровоизлияния и экссудаты в сетчатке, отек сосков зрительных нервов;
- почечный: нарушенное почечное кровообращение, дисфункция парного органа, скачок креатинина;
- сосудистый: расслоение аорты, окклюзивные патологии артерий.
Жалобы
Лекарственную терапию начинают не после изучения жалоб пациента, а после диагностики организма. Однако сбор данных анамнеза заметно облегчает постановку диагноза, ускоряет процесс реализации актуальных терапевтических мероприятий. Не составит особого труда определить симптоматическую артериальную гипертензию – что это, подскажет кардиолог. Жалобы пациента таковы:
- Гипертензия характеризуется головной болью, которая отдает неприятным чувством в затылке.
- При хронической сердечной недостаточности скачки АД дополняются тупыми болями в грудине.
- На ранних стадия гипертензия проявляется тошнотой, головокружением, спадом работоспособности, нарушенной проницаемостью легочных сосудов.