Норма и отклонения при беременности
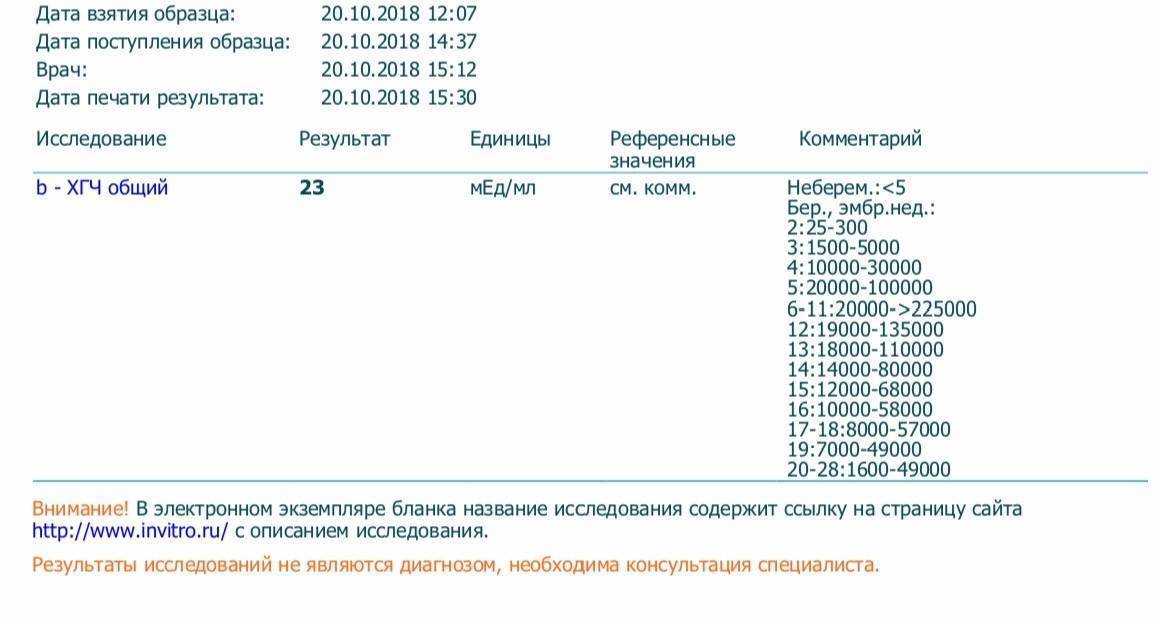
Результат анализа отрицательный, если уровень гонадотропина не превышает 0-5 ед. Успешное оплодотворение подтверждают значения свыше 25 ед. При показателях от 5 до 25 ед. нельзя дать однозначный ответ. Такие значения могут указывать на недавнее зачатие, когда показатели ещё не увеличились. Также они могут свидетельствовать о том, что яйцеклетка не смогла прикрепиться. В таком случае следует ожидать наступление менструации, а при её отсутствии провести повторную диагностику.
Врач должен следить за динамикой показателей по таблице, так как средние значения могут указывать на внематочное развитие эмбриона. Если концентрация ХГЧ превышает 25 ед., то оплодотворение произошло успешно. В первые две недели после незащищённого полового акта значения должны находиться в пределах 25-156 ед.
Количество хорионического гонадотропина удваивается через 2-3 дня начиная с третьей недели беременности. Увеличение продолжается до 9-11 недели. С 12 по 22 неделю наблюдается снижение ХГЧ. С 22 по 41 неделю беременности показатели начинают постепенно увеличиваться.
Врачи определяют возможные отклонения при вынашивании ребёнка по скорости роста показателей. Замедление темпов роста ХГЧ может указывать на внематочную и замершую беременность. Слишком быстрые темпы роста могут свидетельствовать о:
- хромосомных заболеваниях эмбриона (болезнь Дауна);
- многоплодной беременности;
- пузырном заносе.
В таблицах указаны нормы со значительными колебаниями значений, так как концентрация ХГЧ в организме каждой женщины различна. Поэтому единичное исследование не является информативным, для правильной оценки необходимы показатели в динамике.
Факторы, влияющие на повышение и понижение уровня гормона
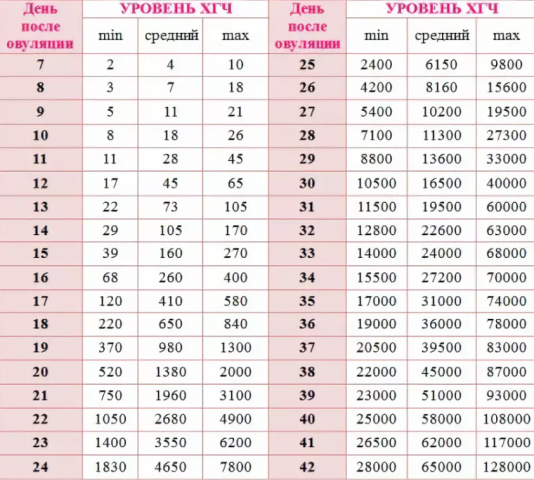
К причинам, способствующим увеличению хорионического гонадотропина у беременных, относятся:
- сахарный диабет;
- одновременная имплантация нескольких эмбрионов;
- приём определённых лекарственных препаратов;
- токсикоз, гестоз;
- расхождение реального и предполагаемого срока беременности;
- заболевания хромосомного характера у ребёнка.
Понижение уровня ХГЧ вызывают следующие явления:
- замирание беременности;
- гибель ребёнка на поздних сроках вынашивания;
- недостаточность плацентарного функционирования;
- угроза выкидыша;
- внематочная беременность;
- перенашивание.
При нарушениях в менструальном цикле можно неправильно определить срок вынашивания плода, что также влияет на неправильное соотнесение норм по таблицам.
Отсутствие роста
Если ХГЧ не увеличивается во время внутриутробного развития плода, то это может указывать на:
- внематочное расположение эмбриона;
- отсутствие беременности;
- некорректное и преждевременное проведение теста.
Только гинеколог сможет определить истинную причину патологического процесса.
Кровь на ХГЧ: когда сдавать
Сдать анализ крови на выявление уровня ХГЧ для установления факта беременности целесообразно через семь дней (или позже) после предполагаемого зачатия. Количественные показатели ХГЧ в крови позволяют связать предполагаемый акушерский срок беременности и срок по зачатию. Дальнейшее наблюдение изменения уровня ХГЧ дают информацию, насколько гармонично протекает беременность. При многоплодной беременности количество ХГЧ может быть выше для предполагаемого акушерского срока. Врач может назначить анализ ХГЧ при беременности в рамках 1-го комплексного скрининга — двойного теста, на третьем месяце гестации или в рамках второго обследования — тройного теста, на четвертом — пятом месяце беременности. В этом случае используется подвид ХГЧ – свободная бета-субъедининица. В первом триместре регулярный мониторинг уровня общего ХГЧ особенно актуален при риске самопроизвольного прерывания беременности, а также для выявления осложнений после медицинского или самопроизвольного прерывания беременности..
Фактическая дата зачатия у беременных с поздней овуляцией и нестабильным циклом, как правило, довольно сильно отличается от срока, который предполагают врачи на основании даты начала последней менструации (акушерский срок). В этом случае фактический срок гестации можно предположить по анализу ХГЧ: его повышенный уровень позволит судить о настоящем сроке. И обязательно подтвердить его по данным УЗИ.

Типы анализов на ХГЧ
Существует два варианта исследования – общий, а также бета-ХГЧ. У каждого из них есть свои показания для определения.
Общий
Его сдают, чтобы обнаружить беременность на ранних сроках, когда он еще не достиг того уровня, чтобы появиться в моче. Это значит, что его пока не покажет тест-полоска. Гормон растет в прогрессии – в день его концентрация повышается на 100%. Такое увеличение продолжается до окончания формирования плаценты – к концу 3 месяца. Потом в нем необходимость уменьшается, и он постепенно понижается. Во 2 триместре всем беременным нужен анализ для проверки развития ребенка в матке.
Свободный бета
Гормон состоит из двух цепей аминокислот. Первая повторяет по строению часть лютропина, фоллитропина и тиреотропина гипофиза. Они обнаруживаются в крови у всех людей. Вторая часть – бета цепочка есть только у ХГЧ. Ее выявление является признаком болезней, но требует и дополнительного обследования. Это значит, что диагноз на основании повышенного бета-ХГЧ не ставится. Необходимость в исследовании возникает при:
- опухолях половой системы;
- новообразованиях внутренних органов;
- риске появления синдрома Дауна у плода;
- подозрении на другие хромосомные аномалии.
Беременные старше 35 лет или имеющие в роду случаи генетических болезней, подвергшиеся облучению или действию токсических веществ, тяжелых вирусных инфекций, должны сдать анализ.
Показания для исследования при беременности
Анализ на бета ХГЧ входит в перечень обязательных исследований при беременности. Его назначают в первые недели после задержки, так как с его помощью можно установить факт наличия плодного яйца в полости матки еще до того, как оно сможет визуализироваться аппаратом УЗИ.

Стоит отметить, что УЗИ в первые недели беременности является малоинформативным , а также опасным методом исследования, поэтому анализ крови на ранних сроках даст больше информации о состоянии женщины.
Исследование назначается в конце первого триместра, а также в конце второго триместра. Дальнейшее определение уровня гормона в крови не несет практически никакой информативной нагрузки, так как старение плаценты и подготовка организма к родам провоцирует снижение синтеза данного вещества.
В некоторых ситуациях женщины вынуждены делать подобные анализы намного чаще, а в конкретных случаях может потребоваться еженедельный контроль. Такой подход необходим только в том случае, когда высока вероятность невынашивания беременности.
 Также показаниями для постоянного контроля могут служить:
Также показаниями для постоянного контроля могут служить:
- Перенесенные ранее замершие беременности по причине недостатка гормонов. Особенно в первом триместре основываясь на результаты динамики роста бета ХГЧ принимают решение о необходимости назначения гормональных препаратов, способных закрепить беременность и предотвратить развитие самопроизвольного выкидыша.
- Наличие гормональных сбоев и отклонений в работе эндокринной системы. С помощью контроля концентрации гормона в крови можно своевременно подобрать гормональную терапию, которая позволит сохранить беременность, а также будет способствовать ее полноценному развитию.
- Наличие продолжительной аменореи, не связанной с беременностью.
- Предупреждение развития внематочной беременности, когда ХГЧ в динамике намного отстает от рекомендуемых норм.
- Подозрение на развитие замершей беременности, что невозможно с точностью установить с помощью ультразвукового исследования.
- Диагностика и предупреждение пороков внутриутробного развития, что соответствует изменению числовых показателей концентрации, отличающихся от установленных норм.
- Наличие новообразований (как во время беременности, так и при ее отсутствии), появление которых связано с изменениями в гормональном фоне.
Направление на исследование дает врач, а частота анализов регулируется в индивидуальном порядке, учитывая особенности конкретного организма и данные анамнеза.
 Уровень ХГЧ также помогает оценить успешность аборта. Если его концентрации растут в динамике, значит плодное яйцо не було удалено из полости матки.
Уровень ХГЧ также помогает оценить успешность аборта. Если его концентрации растут в динамике, значит плодное яйцо не було удалено из полости матки.
ХГЧ у мужчин также может вырабатываться в больших количествах. Однако не стоит путать его с бета ХГЧ, который синтезируется оболочками плодного яйца при наличии беременности.
В чем разница между ХГЧ и бета ХГЧ? В первом случае речь идет о наличии полового гормона, который вырабатывается у обоих полов. Бета ХГЧ, который может вырабатываться в незначительных количествах у мужчин, указывает на наличие онкологических новообразований яичек. Общий бета онкомаркер помогает определить наличие опасности для жизни и здоровья, особенно, если в роду у мужчины есть случаи развития рака.
Что такое ХГЧ при беременности?
В норме, ХГЧ в крови начинает повышаться после прикрепления оплодотворённой яйцеклетки к слизистой оболочке стенки матки. Гормон является гонадотропином. Его основанная роль заключается в регуляции нормальной работы половых желёз. Если у женщин он повышается при беременности и является признаком её нормального протекания, то его обнаружениеу мужчин – признак онкологических заболеваний.
Биологическая роль гормона заключается в поддержании стабильности жёлтого тела на протяжении 10-12 недель. Следует отметить, что срок существования жёлтого тела после образования вне беременности не превышает 2 недель. По истечению 10-12 недель плацента начинает самостоятельно синтезировать эстроген и прогестерон. Уровень прогестерона, вырабатываемого жёлтым телом, значительно превышает его количество у небеременных девушек.
Известна функция ХГЧ усиливать секреторную функцию глюкокортикоидов коры надпочечников. Их повышение позволяет адаптироваться организму женщины к вынашиванию ребёнка. Кроме этого, глюкокортикоиды проявляют свойства иммуносупрессоров, которые несколько подавляют женский иммунитет. Это необходимо для того, чтобы защитные системы будущей мамы не отторгали на половину чужеродный генетический материал, которым является развивающийся малыш.
Таким образом, без нормального уровня ХГЧ невозможно нормальное функционирование и развитие плаценты, а значит и беременность в целом.
Что такое бета-ХГЧ
b-ХГЧ — это субъединица человеческого гонадотропина, отвечающего за нормальное развитие эмбриона в гестационном периоде. Помимо частицы бета, существует альфа-ХГЧ. Первый отличается тем, что циркулирует в крови в свободном состоянии. Благодаря такому свойству он обнаруживается в урине и крови. В результате можно провести быстрый тест на беременность в домашних условиях или сдать общий анализ крови.
Бета состоит из более 140 аминокислот. Они помогают поддерживать работу желтого тела после оплодотворения яйцеклетки, регулируют секрецию прогестерона и предотвращают отторжение эмбриона при проведении ЭКО.
Лабораторный анализ на определение субъединицы бета проводится для:
- подтверждения беременности на ранних сроках;
- мониторинга эмбрионального развития, исключения внутриутробных аномалий;
- подтверждения злокачественных новообразований на семенниках у мужчин;
- определения риска выкидыша;
- выявления внематочной беременности.
Исследование проводится перед повторной чисткой после аборта.
Чем отличается ХГЧ от бета-ХГЧ
Многие спрашивают, чем могут отличаться ХГЧ и его бета-субъединица. Разница в том, что общий гонадотропин присутствует в организме постоянно вне зависимости от пола и возраста. b-HCG появляется только после оплодотворения и присутствует во время беременности. Главное отличие субъединицы — она вырабатывается клетками эмбриона и плаценты, поэтому имеет значение только в процессе эмбриогенеза.
ХГЧ -хорионический гонадотропин человека
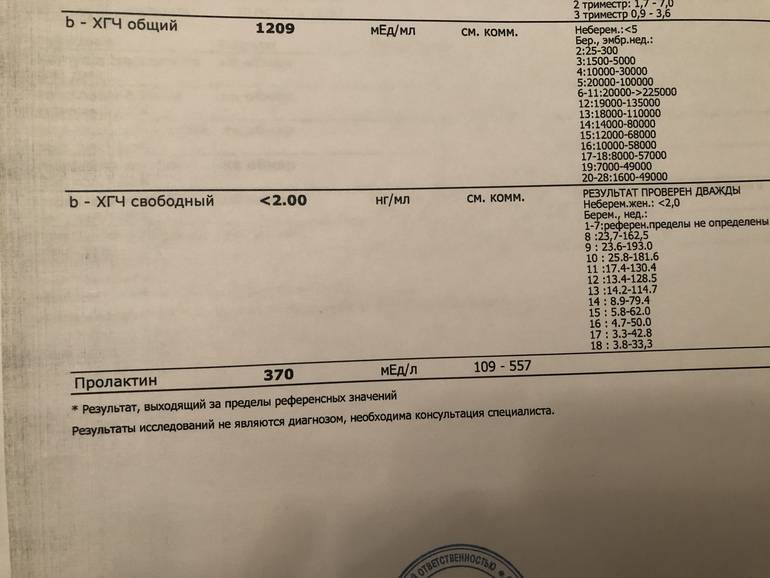
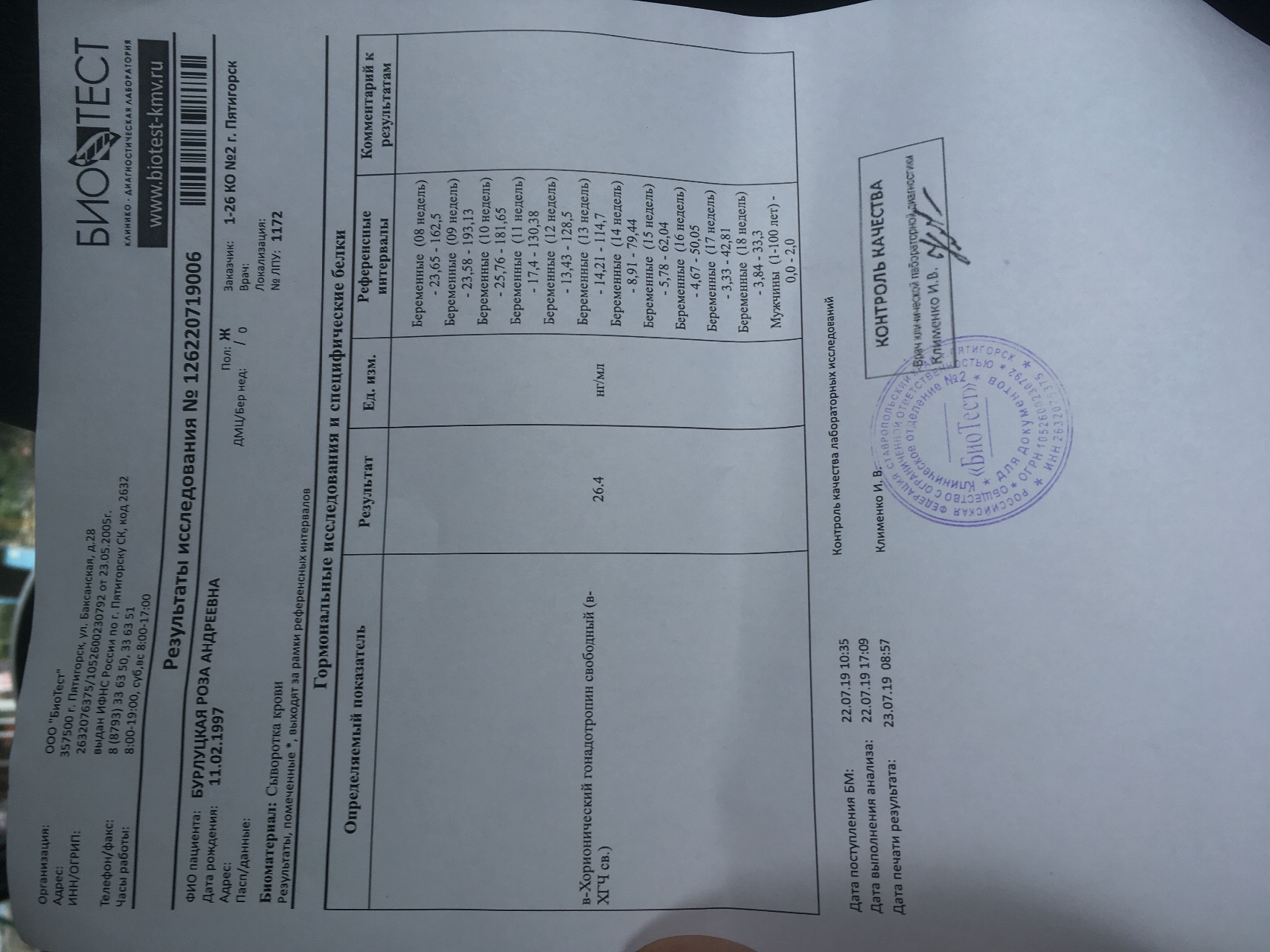
ХГЧ или хорионический гонадотропин человека — это гормон плаценты, маркер беременности. один из показателей врожденной патологии плода и, одновременно, онкомаркер некоторых опухолей.
Синонимы: человеческий хорионический гонадотропин, человеческий хориогонадотропин, хориогонадотропин, свободная β-субъединица ХГЧ, human chorionic gonadotropin, choriogonadotropin, hCG, FBC, Free Beta hCG, Beta hCG.
Хорионический гонадотропин человека или ХГЧ — это
белковый гормон, вырабатывается в огромных количествах при беременности и в минимальных гипофизом (отдел головного мозга) вне беременности и у мужчин.
Состоит из 2-х субъединиц — альфа-и бета. Альфа-субъединица одинакова для ЛГ. ФСГ и ТТГ, но специфические свойства хорионическому гонадотропину придает бета-субъединица.
ХГЧ стимулирует рост желтого тела. которое в свою очередь вырабатывает эстрогены и прогестерон необходимые для прогрессирования беременности. Во втором триместре ХГЧ активирует синтез тестостерона в половых железах у мальчиков, влияет на функцию надпочечников. Принимает участие в иммунологической толерантности плод-матка.
В крови матери присутствует как целая молекула хориогонадотропина. так и ее свободные субъединицы (α и β) и продукты их распада. Биологически активна только целая молекула ХГЧ.
Продукция ХГЧ начинается сразу после оплодотворения и значительно повышается с момента имплантации в матку (6-8 день), а первое повышение в крови можно обнаружить уже на 11 день после зачатия. Пик ХГЧ в крови припадает на 12-ю неделю беременности (начало “работы” плаценты), затем постепенно снижается до 16 недель, а после 25 недель концентрация стабильна до момента родов.
На 7-е сутки после родов ХГЧ возвращается в норму.
Наличие бета-субъединицы хорионического гонадотропина в моче женщины применяется для диагностики беременности в виде экспресс тестов, а также помогает контролировать правильность развития беременности.
Более низкие уровни ХГЧ являются сигналом внематочной беременности. мертвого плода или угрозы аборта. Одновременно повышение указывает на многоплодную беременность или синдром Дауна.
Особенности анализа крови на ХГЧ
Для диагностики беременности используют анализа на бета-ХГЧ в первом триместре. а для выявления врожденных пороков — общий ХГЧ во втором триместре.
Концентрация не зависит от суточного ритма. Проводится несколько исследований для определения динамики — рост или снижение. При физиологической беременности уровни ХГЧ в крови матери удваиваются каждые 2 дня.
Перед сдачей анализа крови на ХГЧ нельзя кушать 8-12 часов, быть в состоянии относительного покоя, можно пить не газированную воду.
Все анализы при биохимическом скрининге в I и II триместрах проводят в одной и той же лаборатории.
Скрининг второго триместра беременности включает
Анализ крови на ХГЧ при беременности проводится вне зависимости от возраста, акушерско-гинекологического анамнеза, перенесенных заболеваний и наличия родственников с хромосомными аномалиями!
Бета-ХГЧ является промежуточным гормоном, появляющимся в свободном состоянии в моче и крови при оплодотворении и имплантации плодного яйца в эндометриальный слой матки. Субъединица хорионического гонадотропина участвует в эмбриогенезе и поддерживает выработку прогестерона желтым телом. Уровень вещества может указать на развитие патологического процесса в организме беременной.
Анализ крови на ХГЧ
Уровень гормона определяют только в крови и моче, но обнаружить вещество можно почти во всех тканях⁵. Такие биологические жидкости более доступны для исследования, а процесс забора не приносит выраженного дискомфорта человеку. Результаты получают в мЕд/мл или Ед/л. Некоторые лаборатории дают заключение в других единицах измерения, но они обычно сопоставимы. Из-за различий в методиках подсчета и аппаратуре сдавать материал рекомендуют в одном месте.
Тест-полоски, свободно продающиеся в любой аптеке, это самый простой способ обнаружить беременность на раннем сроке (неделя и более после задержки). Анализаторная система определяет число хорионического гонадотропина человека в моче.
Важно!
Лучше всего собирать утреннюю мочу — в ней концентрация гормона максимальная⁵.
Общий
Анализ на хорионический гонадотропин в крови может подтвердить зачатие уже на 6-8 день. В мочу вещество поступает в достаточном объеме на 1-3 дня позже, поэтому тест на беременность есть смысл применять спустя минимум 7-10 суток после предполагаемого оплодотворения².
В нормальных условиях небольшое количество гормона попадает к эмбриону через плацентарный барьер, регулируя функции половых органов и надпочечников. В крови детей после рождения обнаруживают около 1/400 от концентрации материнского ХГЧ (10-55 мЕд/мл) с периодом полувыведения 48-72 часов. Уже к трехмесячному возрасту уровень хорионического гонадотропина сравним со взрослой нормой.
 Забор крови для анализа. Фото: alexraths / Depositphotos
Забор крови для анализа. Фото: alexraths / Depositphotos
Свободный бета-ХГЧ
Химическая формула бета-субъединиц имеет уникальную структуру, что повышает точность тестирования. Резкое изменение уровня б-ХГЧ нередко происходит при онкологических заболеваниях — трофобластическая опухоль в матке, хориокарцинома, рак груди, а также при пузырном заносе (не онкологическое заболевание, но позже может стать его причиной)⁵.
Пациенты, у которых анамнез отягощен по наследственным заболеваниям, врожденным порокам и радиационному облучению, входят в особую группу риска. Их более детально обследуют, особенно после 35 лет. Свободный б-ХГЧ входит в список обязательных тестов.
ХГЧ у мужчин
Анализ на ХГЧ могут назначать мужчинам при подозрении на раковые заболевания яичек — тестикулярные новообразования. Злокачественные клетки в области половых органов или толстой кишки начинают продуцировать хорионический гонадотропин, который в норме у мужчин отсутствует (< 5 мЕд/мл). Но судить о диагнозе по однократному тесту нельзя. Онколог делает заключение только после всестороннего обследования больного.
Немного о патологии
Хотелось бы немного подробнее остановиться на тех патологических состояниях, на которые может указать изменение уровня хорионического гонадотропина, чтобы донести до пациентов важность определения ХГЧ, если кто-то понял не до конца. Гестоз
Гестоз
Высокий уровень ХГЧ может указывать на развитие гестоза. Гестоз – состояние, являющееся осложнением беременности, которое сопровождается повышением артериального давления (гипертензия), появлением отёков, протеинурией (белок в моче). Не обязательно все три проявления должны встречаться одновременно. Имеются разные комбинации симптомов гестоза.
Опасность для матери и ребёнка представляют тяжёлые формы гестоза – преэклампсия и эклампсия.
Причиной этого является спазм сосудов вследствие эндотелиальной дисфункции. Снижается объём циркулирующей крови, кровь сгущается, плазма выходит сквозь стенку сосудов в интерстиций. Нарушается функционирование почек, возникает задержка развития плода и гипоксия.
Лечение гестоза проводится стационарно. Терапия симптоматическая, то есть понижают давление, способствуют улучшению микроциркуляции, противосудорожные средства при необходимости.

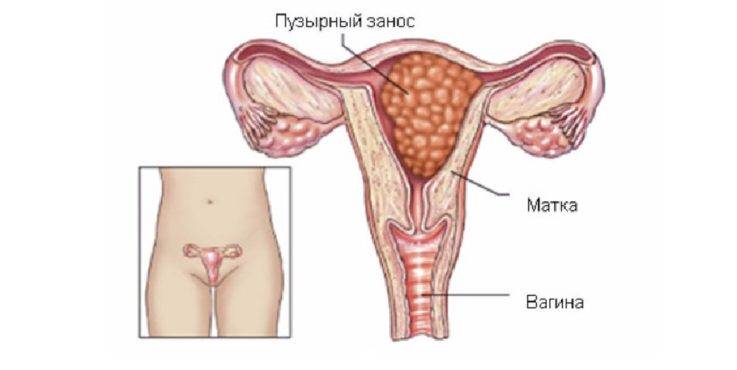
Пузырный занос
Пузырный занос довольно редкая патология. Из-за несформировавшейся плаценты происходит гибель плода, вместо него образуются кисты, заполненные жидкостью. Причиной этого считают хромосомные нарушения. Выделяют полный и частичный пузырный занос.
- Полный пузырный занос – материнские хромосомы отсутствуют, имеется двойной набор отцовских. Плод погибает, но матка продолжает расти. Для данного вида пузырного заноса характерен высокий риск злокачественного перерождения.
- Частичный пузырный занос – имеется набор материнских и двух отцовских хромосом. Выявляется на 8 – 12-й неделе беременности.
В случае перехода пузырного заноса в стенки матки (инвазивный характер) может возникнуть внутреннее кровотечение.
Лечение заключается в удалении пузырного заноса хирургически путём выскабливания. Оценить качество проведённой терапии поможет уровень ХГЧ. Если гормон не приходит в норму, значит, в матке остались патологические наросты, необходимо повторное выскабливание.
Вакуумная аспирация предлагается тем, кто в дальнейшем желает иметь детей. Материал, полученный в результате удаления пузырного заноса, направляется на исследование для исключения варианта его перерождения.
Хорионэпителиома
Хорионэпителиома – злокачественная опухоль из ворсин хориона. Новообразование повреждает кровеносные сосуды и способствует распространению метастазов. Хорионэпителиома возникает в результате пузырного заноса. Клиническими проявлениями являются маточные кровотечения, повышение температуры тела, боли различной локализации, тошнота, рвота. Лечат хорионэпителиому химиотерапией и противоопухолевыми препаратами. Благоприятный исход имеется в том случае, если опухоль не дала метастазы и поразила только матку.
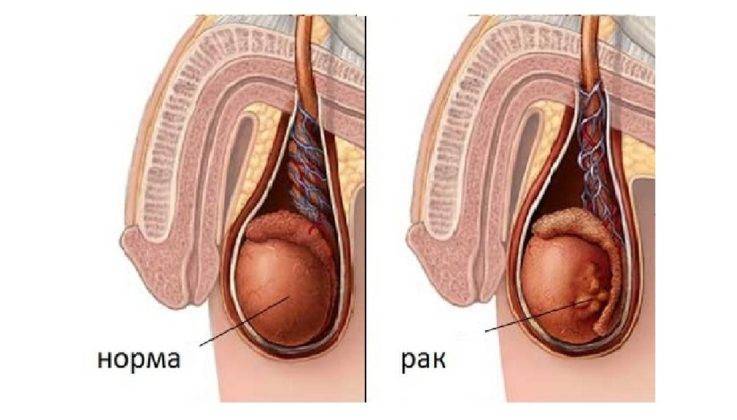
Злокачественные опухоли яичек
К злокачественным опухолям яичек относятся:
- семинома – наиболее часто встречающееся новообразование, для которого характерно раннее развитие метастазов;
- тератомы;
- хорионкарциномы;
- эмбриональноклеточный рак.
На развитие новообразований оказывает влияние наследственность, крипторхизм (неопущение яичек в мошонку), повышенное количество эстрогенов. Но это не значит, что при наличии данных факторов риска обязательно разовьётся опухоль
Просто необходимо брать во внимание вероятность развития новообразования
С каждым годом имеются успехи в комбинированном лечении новообразований яичек. У ряда пролеченных наблюдается восстановление репродуктивных функций.
Причины пониженного ХГЧ
Низкие показатели хорионического гонадотропина возможны в следующих ситуациях:
- патологические варианты беременности — с внематочным развитием эмбриона или неразвивающаяся;
- истинное перенашивание в сроке более 42 недель — у таких детей в 2-5 раз чаще развиваются тяжелые поражения центральной нервной системы (ЦНС), возможен смертельный исход;
- риск прерывания, выкидыша;
- внутриутробная гибель плода в 2-3 триместре;
- любой вариант плацентарной недостаточности — ребенок внутриутробно на постоянной основе получает недостаточное количество кислорода и питательных компонентов, что проявляется прежде всего замедлением сердечного ритма;
- синдром Эдвардса — врожденная генетическая патология, при которой выявляют дополнительную цепь в паре 18-й хромосомы. У детей с таким нарушением замедляется психофизический рост, возможны аномалии развития сердца и умственная отсталость.
 Низкий уровень ХГЧ может быть связан с неправильным выполнением анализа. Фото: kuprevich / freepik.com
Низкий уровень ХГЧ может быть связан с неправильным выполнением анализа. Фото: kuprevich / freepik.com
Низкие показатели ХГЧ должны настораживать и при несоответствии срокам беременности. Возможно, анализ был выполнен слишком рано, поэтому без консультации гинеколога не обойтись. Специалист может заподозрить причину возможной ошибки и направить пациентку на дообследование согласно действующим протоколам.
Что собой представляет ХГЧ?
ХГЧ (хорионический гонадотропин человека), ХГ (хорионический гонадотропин) – гликопротеин, с молекулярной массой 36,7 килодальтон.
По своему строению ХГЧ схож с гипофизарными гонадотропинами, например, тиреотропным (ТТГ), фолликулостимулирующим (ФСГ) и лютеинизирующим гормонами (ЛГ). Хорионический гонадотропин так же, как и они, состоит из двух субъединиц (альфа и бета), которые связанны нековалентными связями.
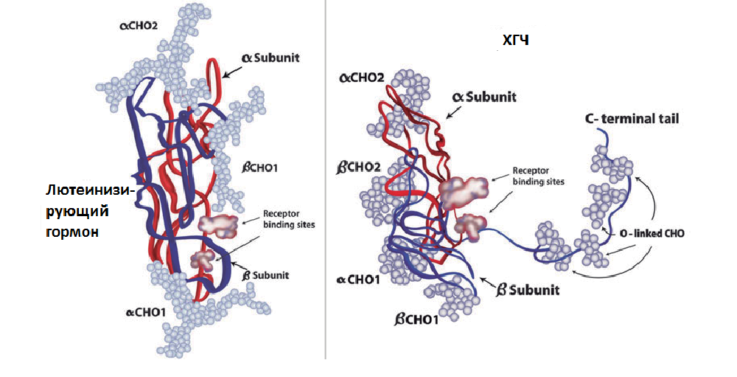
Строение молекулы ХГЧ
Альфа-субъединица схожа у всех четырёх гормонов. Она имеет молекулярную массу 14,5 кДа и кодируется одним геном. Альфа-субъединица состоит из 92 аминокислот. Основное различие между гормонами обеспечивается строением бета-субъединицы.
Бета-субъединица гипофизарных гонадотропинов состоит из 114 – 145 аминокислотных остатков. У ХГЧ она имеет молекулярную массу около 22 кДа. На рисунке 1 представлена схема гомологии (схожести) бета-субъединицы хорионического гонадотропина с ЛГ, ФСГ, ТТГ.
Больше всего бета-субъединица ХГЧ схожа с лютеинизирующим гормоном (75%). Это обусловлено тем, что они взаимодействуют с одним и тем же рецептором. Степень гомологии с фолликулостимулирующим гормоном составляет где-то 35%, а с тиреотропином – 46%.
Бета-субъединица обозначается как free β-HCG (free β-subunit of human chorionic gonadotropin) или свободная бета-цепь ХГЧ (β-ХГЧ).
Под определением хорионического гонадотропина понимают исследования уровня бета-субъединицы или β-ХГЧ, то есть разницы между двумя этими понятиями нет.
Где синтезируется хорионический гонадотропин?
Главным местом синтеза является трофобласт (синцитиальный слой). Попытаемся разобраться, как он образуется с момента зачатия. После оплодотворения яйцеклетки сперматозоидом происходит интенсивное деление клеток. В конце первой недели формируется зародыш, наружная часть которого называется трофобластом. Трофобласт, сливаясь с эндометрием, формирует синцитиотрофобласт. В дальнейшем он разовьётся до хориона, который послужит началом для развития плаценты.
Таким образом, трофобласт обеспечивает прикрепление зародыша к стенке матки (эндометрию) и способствует развитию плаценты, главной функцией которой является обеспечение обмена веществ между матерью и ребёнком.
В беременном состоянии хорион выделяет хорионический гонадотропин. Также важен синтез прогестерона, выделяемый жёлтым телом яичника. Постоянную концентрацию прогестерона поддерживает ХГЧ, затем он начинает выделяться плацентой.
Отсутствие жёлтого тела и как следствие низкое содержания прогестерона может привести к невынашиванию беременности (выкидыши).
Функции, выполняемые ХГЧ
Основная роль ХГЧ заключается в:
- поддержании секреции прогестерона жёлтым телом и плацентой;
- способствует образованию хориона, увеличению количества ворсин, их питание;
- увеличении синтеза гормонов коры надпочечников – адаптация организма к беременности. Глюкокортикоиды подавляют иммунные реакции, направленные на отторжение ребёнка организмом матери, так как плод на 50% состоит из чужеродных антигенов отца;
- способствует выработке половых гормонов (эстрогенов), созреванию мужской половой системы.
Почти всем женщинам известно, что уровень ХГЧ является признаком имеющейся беременности. В основу этого положен механизм действия тест-полосок. Суть заключается в том, что с помощью иммунохроматографического теста можно определить наличие в моче хорионического гонадотропина. Его присутствие говорит о 90% вероятности беременности.

У мужчин и женщин этот гормон может определяться в случае наличия опухоли.
На форумах иногда всплывают сообщения о том, что уровень ХГЧ не показал беременность, однако позднее всё-таки оказалось, что женщина в положении. Такая ситуация могла возникнуть вследствие неправильного введения календаря овуляции, что привело к сдаче анализа в ранний срок.
Правильно высчитать срок беременности может помочь онлайн калькулятор ХГЧ. Вам необходимо ввести день цикла, после овуляции или задержки менструации, также уровень ХГЧ, после чего калькулятор посчитает вам примерный срок в неделях. Исследование уровня хорионического гонадотропина в динамике позволит оценить развитие беременности. Калькулятор сообщит вам о темпах прироста гормона, пояснит, соответствует это норме или нет.
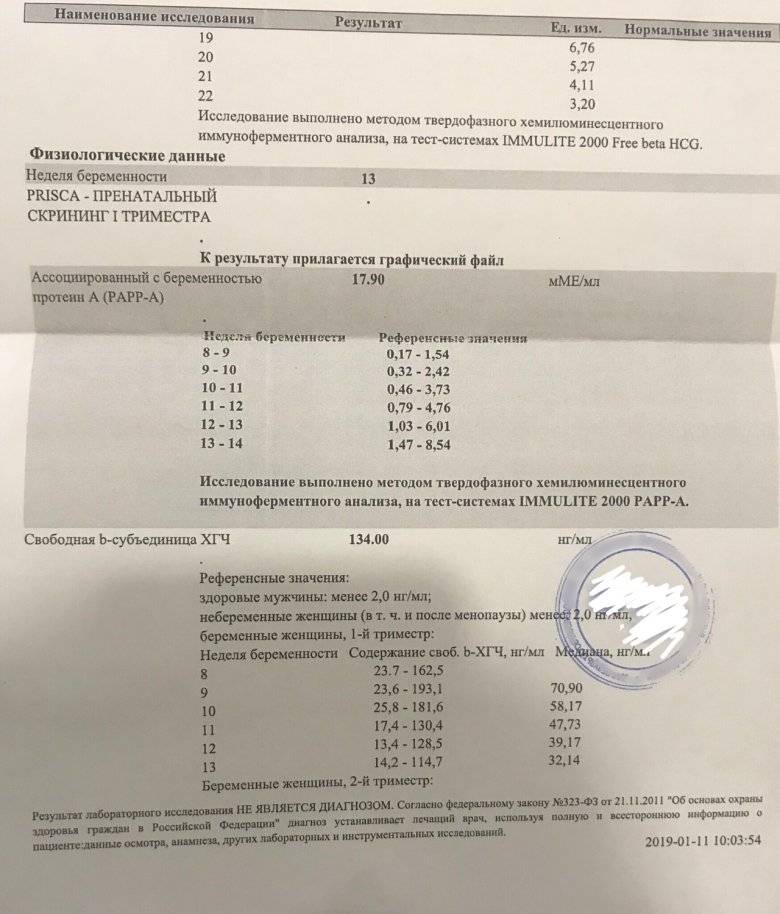
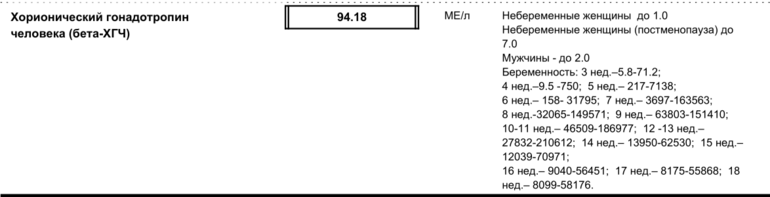
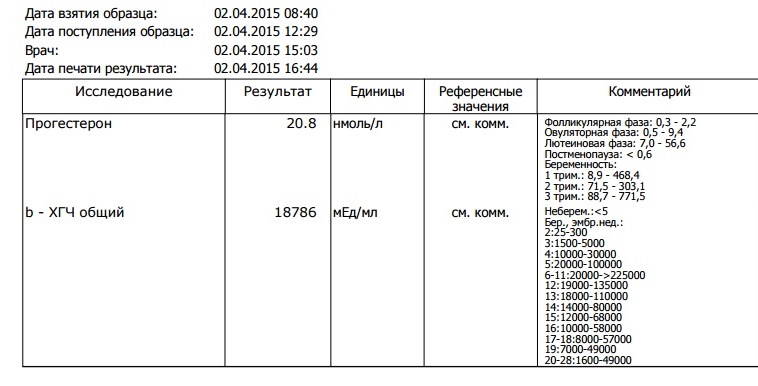
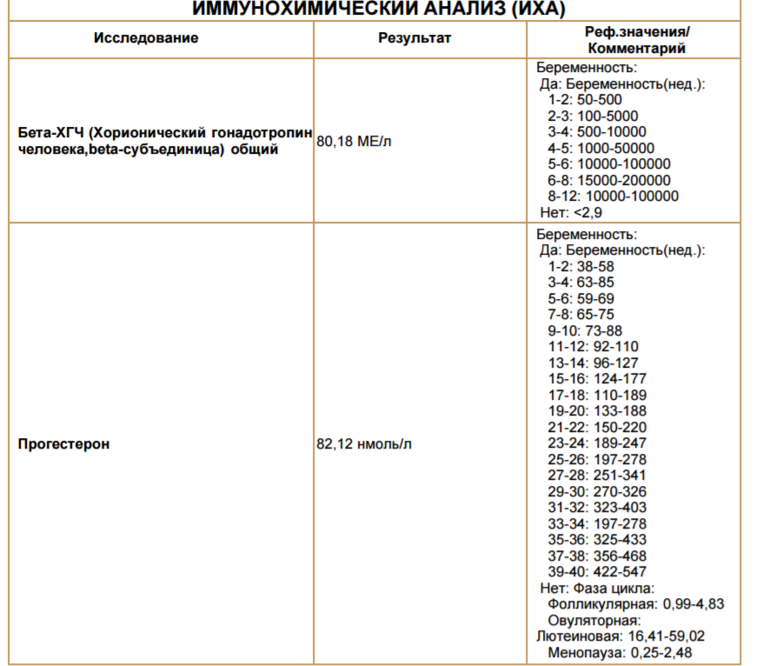
Нормы ХГЧ при беременности
Весь первый триместр беременности ХГЧ контролирует выработку в яичниках гормонов, необходимых для нормального развития беременности: прогестерона, эстрадиола и эстриола. Наибольший уровень хорионического гонадотропина отмечают на 8-9-й неделе. Затем, к концу первого триместра, когда гормоны начинают вырабатываться плацентой, уровень ХГЧ снижается и удерживается на этом уровне в течение второго триместра.
Для ранней диагностики беременности используется тот факт, что на 7-10-й день с момента оплодотворения происходит значительное повышение концентрации ХГЧ в крови мамы. Этот гормон определяется в моче беременной женщины в неизмененном виде, вот почему мы опускаем полоску теста на беременность в мочу. Надо заметить, что тест оптимально проводить не раньше двух недель с момента оплодотворения или при задержке ожидаемой менструации на три дня и более. При этом желательно использовать первую утреннюю мочу (просто потому, что в утренней моче будет самое большое содержание ХГЧ). При задержке месячных на неделю и более дожидаться утра уже необязательно.
Если нет специальных рекомендаций, для выявления беременности на ранних сроках кровь можно сдать начиная от недели задержки очередной менструации. Для выявления патологии плода у беременных кровь нужно сдавать с 16-й по 20-ю неделю беременности совместно с другими маркерами (АФП, свободный эстриол).
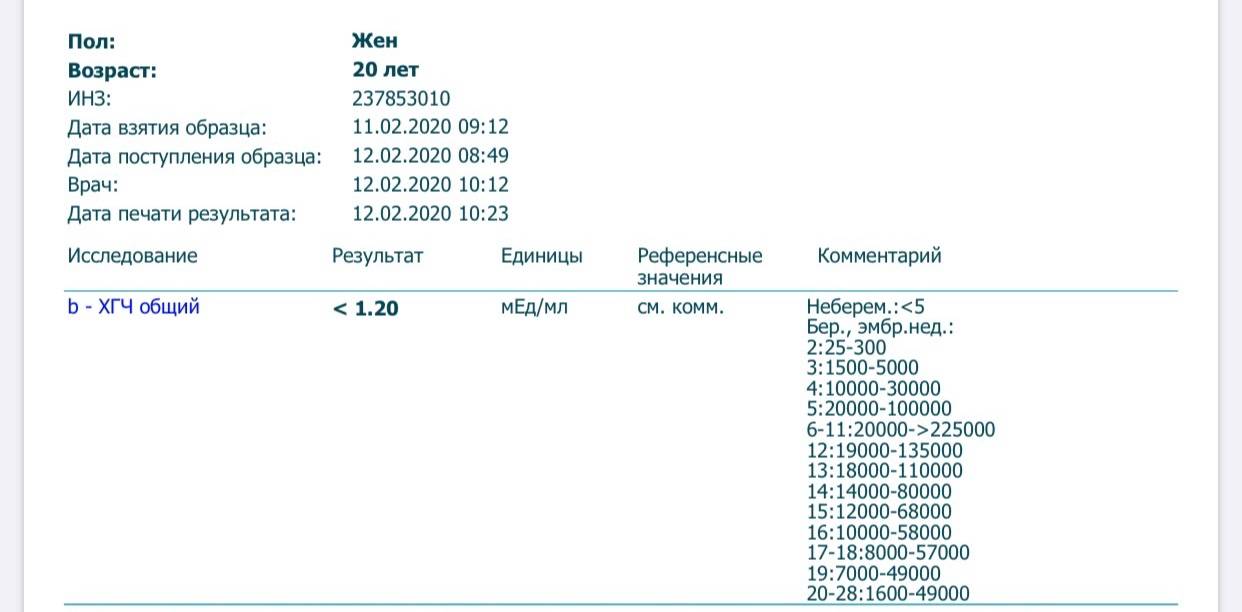
Нормальный уровень ХГЧ в сыворотке крови у небеременных 0-15 мЕд/мл. Его уровень у беременных можно определить по следующей таблице:
| Срок беременности (недели) | Медиана (среднее значение) | Норма |
| 1-2 | 150 | 50-300 |
| 3-4 | 2000 | 1500-5000 |
| 4-5 | 20000 | 10000-30000 |
| 5-6 | 50000 | 20000-100000 |
| 6-7 | 100000 | 50000-200000 |
| 7-8 | 70000 | 20000-200000 |
| 8-9 | 65000 | 20000-100000 |
| 9-10 | 60000 | 20000-95000 |
| 10-11 | 55000 | 20000-95000 |
| 11-12 | 45000 | 20000-90000 |
| 13-14 | 35000 | 15000-60000 |
| 15-25 | 22000 | 10000-35000 |
| 26-37 | 28000 | 10000-60000 |
Отношение уровня ХГЧ к медиане называется Мом; его величина при нормальной беременности 0,5-2.
Имейте в виду, что нормы ХГЧ могут отличаться в зависимости от лаборатории (обратите внимание, в каких единицах произведено измерение, так как в разных лабораториях порой используют различные единицы — в этих случаях, как правило, рядом указывают показатели нормы). Также необходимо знать, что, если вы ждете не одного малыша, количество ХГЧ в крови увеличивается пропорционально числу плодов. Уровень ХГЧ понижен при внематочной беременности и при угрозе прерывания; в этом случае уточнить диагноз можно, исследуя уровень ХГЧ в динамике
Если маточная беременность развивается нормально, то уровень хорионического гонадотропина будет удваиваться за каждые 1,5 суток в период со 2-ю по 5-ю неделю с момента оплодотворения. При внематочной беременности или выкидыше уровень ХГЧ нарастает значительно медленнее, неизменен или снижается
Уровень ХГЧ понижен при внематочной беременности и при угрозе прерывания; в этом случае уточнить диагноз можно, исследуя уровень ХГЧ в динамике. Если маточная беременность развивается нормально, то уровень хорионического гонадотропина будет удваиваться за каждые 1,5 суток в период со 2-ю по 5-ю неделю с момента оплодотворения. При внематочной беременности или выкидыше уровень ХГЧ нарастает значительно медленнее, неизменен или снижается.
При пузырном заносе, хорионэпителиоме (опухолевые заболевания плаценты) уровень ХГЧ значительно превышает норму для данного срока. Также повышение хорионического гонадотропина может отмечаться при раке молочной железы, легких, опухолях яичников.
В моче уровень ХГЧ всегда в 1,5-2 раза ниже, чем в сыворотке крови.









![Анализ крови на бета-хгч [хорионический гонадотропин человека]](https://otlichaet.com/wp-content/uploads/c/3/1/c313a56f8cfae4688a3c9433d0965b9b.png)