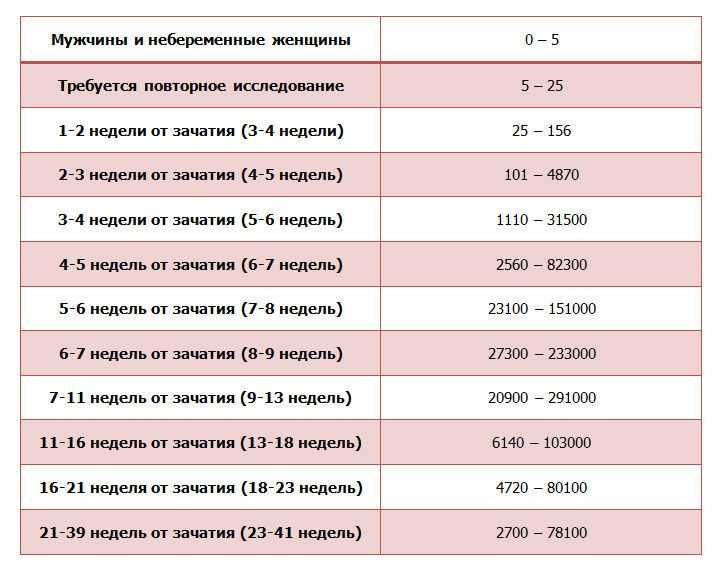
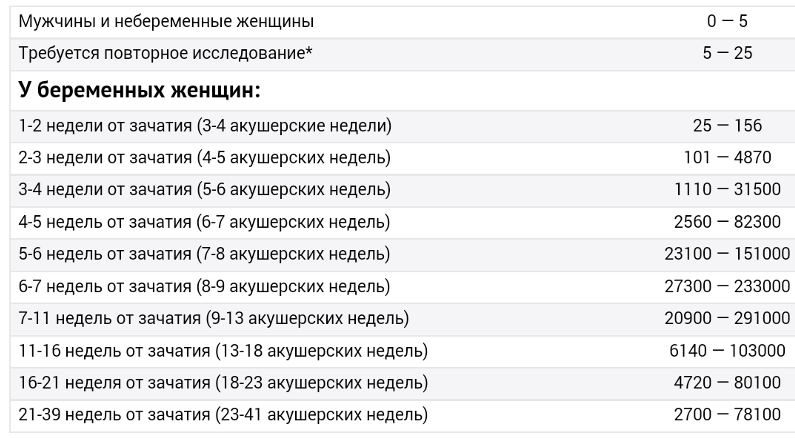
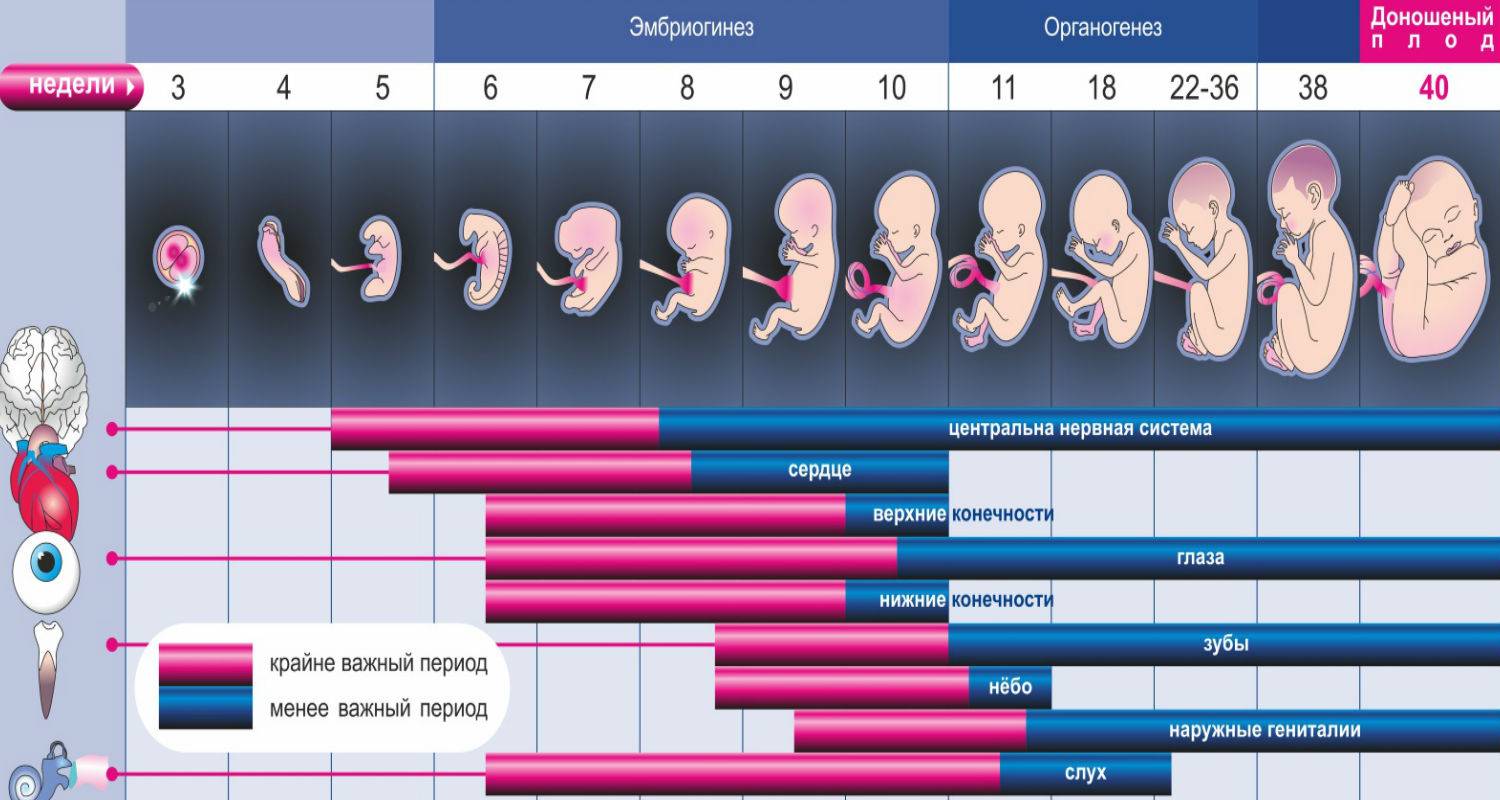
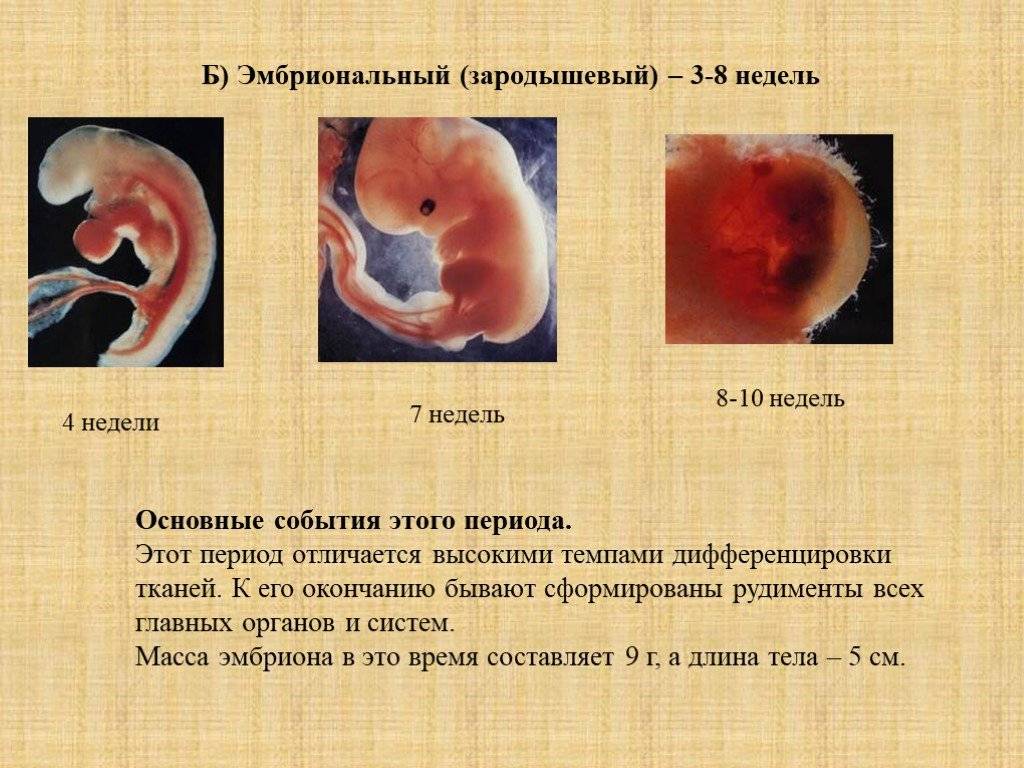
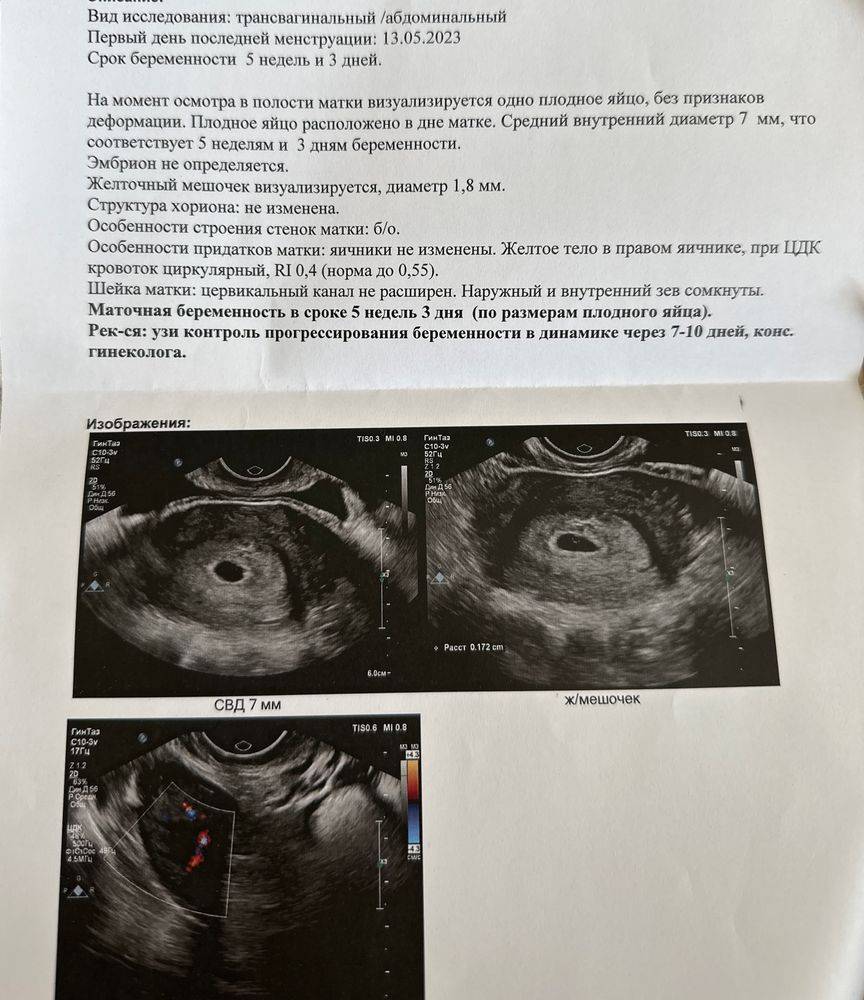
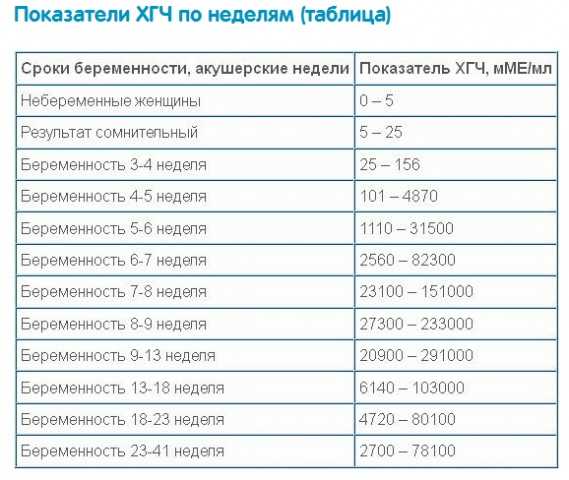
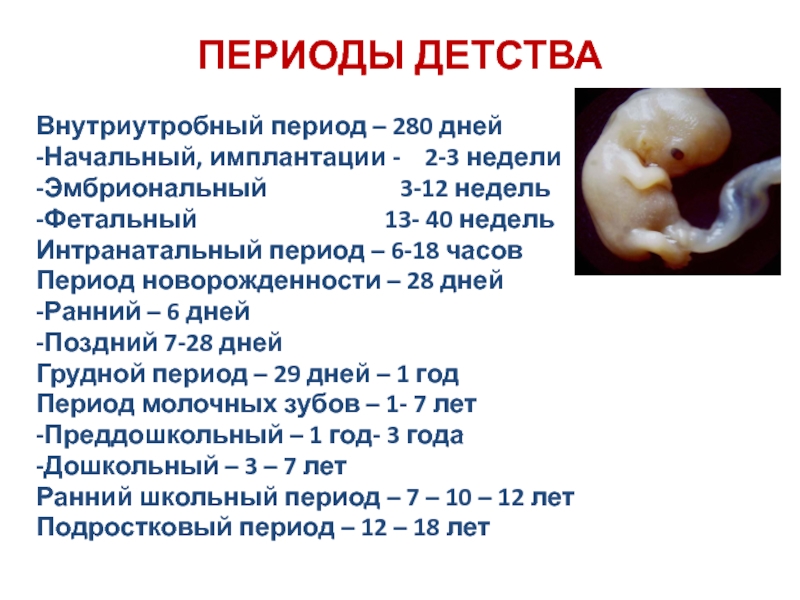
Изменение показателей в течение акушерского срока
Акушерский срок представляет собой период развития плода и беременности. Статус женщины, особенности ее организма и общее состояние могут варьироваться на разных этапах данного срока
Важно отметить, что каждая беременность индивидуальна, и у женщин может быть разный ход, тем не менее, существуют общие показатели, характерные для каждого периода
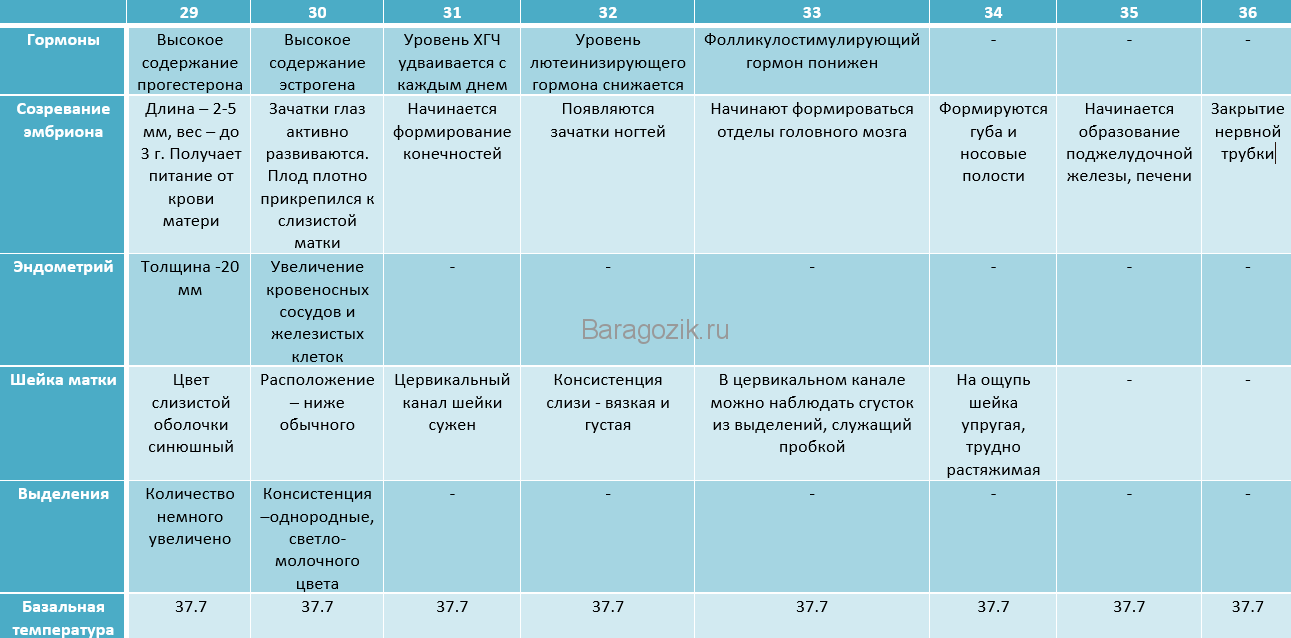
В начале акушерского срока, первые несколько недель, организм женщины претерпевает значительные изменения. В течение этого периода, плод активно развивается, образуется плацента, основные органы и ткани. Вместе с тем, повышается уровень гормона прогестерона, который играет важную роль в сохранении беременности.
На середине акушерского срока, приблизительно с 20-ой по 25-ую неделю беременности, плод достигает значительных размеров. Величина матки увеличивается, что приводит к появлению видимого живота. Кроме того, в это время возникают дополнительные нагрузки на организм женщины, связанные с ростом плода и его активностью.
В финальном периоде акушерского срока, примерно с 37-ой недели, происходят последние подготовительные процессы перед родами. В это время могут быть присутствующими такие явления, как схватки, боли внизу живота и пояснице, появление «тяжести» в промежности, изжога и чаще возникающие позывы к мочеиспусканию.
Важно помнить, что акушерский срок – всего лишь ориентировочный показатель, и точная дата родов не всегда совпадает с ним. Кроме того, каждая беременность уникальна и может иметь свои особенности
Наблюдение и регулярные консультации с акушером-гинекологом позволят более точно определить текущий акушерский срок, контролировать состояние здоровья матери и плода, а также своевременно выявлять и предотвращать возможные осложнения.
Вес и размер плода по неделям беременности в первом триместре
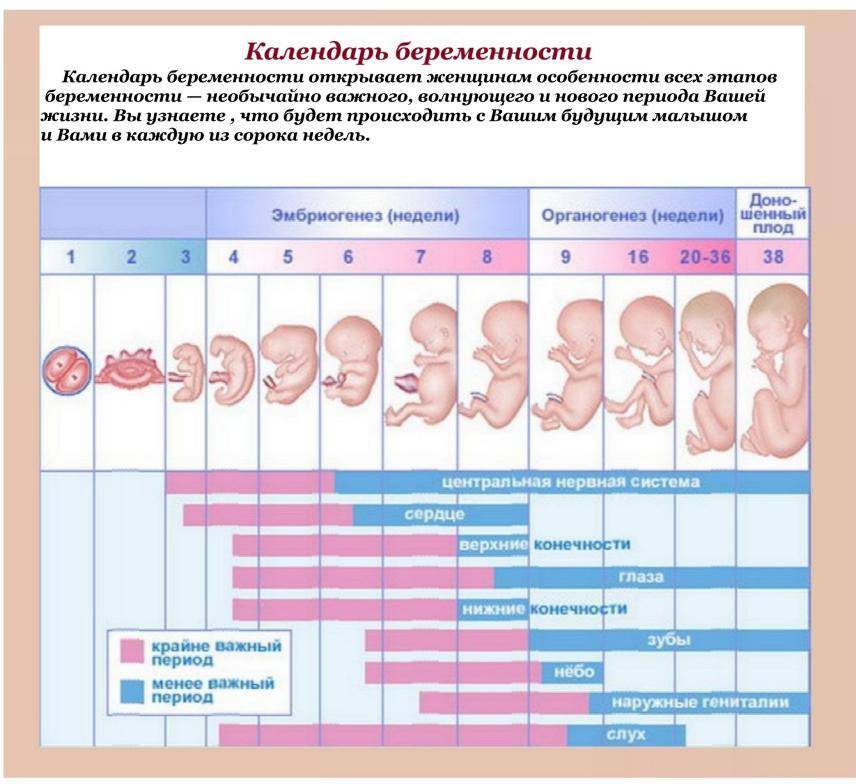
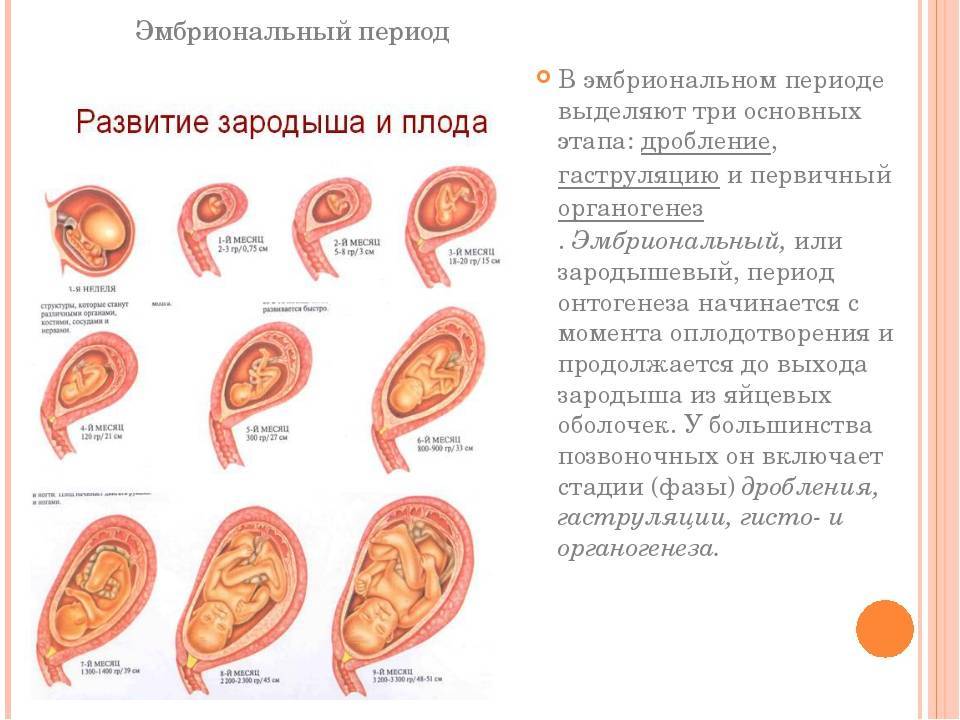
Первый скрининг – полное обследование женщины и малыша – проводят обычно на 10-13 неделе беременности. Обычно в этот период женщины убеждаются в том, что беременны, и встают на учет в женской консультации, где и проводится исследование и наблюдается течение беременности. Вес плода в этот период времени составляет от 4 граммов на 10 неделе до 25 граммов на 13, а большая часть пространства в матке занята околоплодными водами. Основную информацию врач получает из анализа крови и измерения размеров эмбриона при ультразвуковом исследовании.
Размер эмбриона по неделям в первом триместре должен быть следующий:
| Срок, недели | Вес, грамм | Размер эмбриона, мм | Длина бедра, мм | Окружность грудной клетки, мм | Бипариентальный размер черепа, мм |
|---|---|---|---|---|---|
| 8 | 1,5-2 | 8-11 | |||
| 9 | 3-4 | 13-17 | |||
| 10 | 4-5 | 25-35 | |||
| 11 | 6-8 | 45-65 | 3,5-7,8 | 53-73 | 13-21 |
| 12 | 9-13 | 65-82 | 4,0-10,6 | 53-73 | 18-24 |
| 13 | 14-20 | 85-100 | 7,0-11,8 | 73-96 | 20-28 |
Если вес или размер эмбриона немного отличаются от средних показателей, пугаться не стоит. Чаще всего это связано с неправильным определением срока беременности, а поскольку ежедневно малыш набирает по нескольку граммов, то небольшие расхождения допустимы.
На первом скрининге врач оценивает не только вес и размер плода по неделям беременности, но и замеряет длину некоторых костей малыша. Обязательно учитываются:
- Размер и длина бедренной кости показывает, насколько правильно развивается скелет. У эмбриона на сроке в 12 недель полностью сформирован скелет и заложены все кости, которые дальше будет только увеличиваться в размере. На УЗИ врач смотрит, насколько правильно развит скелет, как соотносится длина бедренной кости с размером позвоночника, плеча, голени и лучевых костей;
- Размер грудной клетки тоже показывает наличие патологий в развитии малыша и правильность формирования внутренних органов. Обхват грудной клетки должен быть пропорционален росту эмбриона. В некоторых исследованиях высчитывается не длина окружности груди, а ее диаметр;
- Бипариентальный размер головы (БРГ), то есть ширина черепа по прямой линии от виска до виска – один из самых важных показателей нормального развития. Размер головы показывает, насколько хорошо развивается головной мозг ребенка и кости его черепа, а выход за пределы нормы может говорить о синдроме Дауна и нескольких аналогичных заболеваниях, анэнцефалии, гидроцефалии и других патологиях, которые служат поводом для прерывания беременности. На поздних сроках БПР заменяется на лобно-затылочный размер;
- Рост эмбриона высчитывается по размеру позвоночника, от темени эмбриона до копчика, а длина ног не учитывается. Размер плода по неделям беременности меняется, но развивается малыш всегда строго пропорционально. Поэтому, если все параметры кроме одного оказались в норме, то можно говорить о патологии в развитии ребенка.
Кроме роста эмбриона врачи в первом триместре замеряют и сравнивают с нормой размер плодного яйца и частоту сердечных сокращений ребенка. По этим показателям можно намного точнее определить возраст эмбриона и состояние его здоровья.
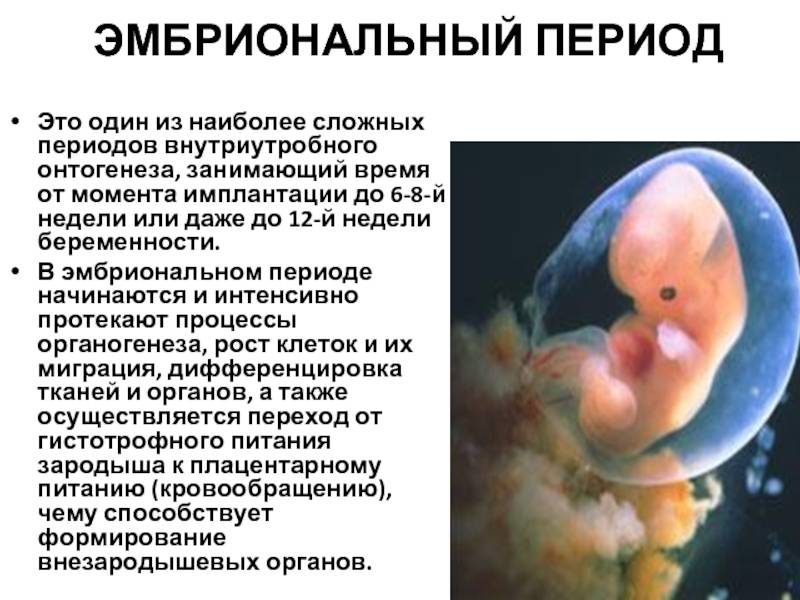
Эмбриональный или реальный срок
Эмбриональные недели отсчитывают с даты зачатия, то есть с того момента, когда произошло оплодотворение. Эмбриональный срок позволяет рассчитать, сколько времени реально существует эмбрион.
Для расчета реального срока в качестве отправной точки принимают день овуляции, то есть 14 день менструального цикла. Однако дата зачатия таким образом определяется лишь примерно, поскольку не у всех женщин яйцеклетка созревает через 14 дней от начала цикла.
Некоторые женщины пытаются посчитать продолжительность вынашивания исходя из дня, когда у них был половой акт, приведший к зачатию. Однако в данном случае подсчет тоже покажет некорректный результат, поскольку яйцеклетка жизнеспособна на протяжении 2 дней, а сперматозоиды способны сохранять подвижность до 6 суток. Таким образом, половой акт может произойти за 6 дней до реального зачатия.
Разница между эмбриональными и акушерским сроками составляет от 1 до 3 недель. Если овуляция произошла на 7 день цикла, значит, погрешность составит неделю, а при поздней овуляции на 21 день – 3 недели. Следует учитывать, что официальная медицина и медицинская литература по умолчанию ориентируются на акушерский метод.

Вместо заключения
Если вы не знаете, как посчитать срок беременности, спросите об этом своего доктора. В большинстве случаев достаточно знать дату последних месячных и длину женского менструального цикла. При необходимости еще назначают проведение ультразвукового исследования. Ведите расчет тем же методом, которым пользуется специалист. Только в этом случае вы не столкнетесь с расхождениями и не попадете в спорную ситуацию.
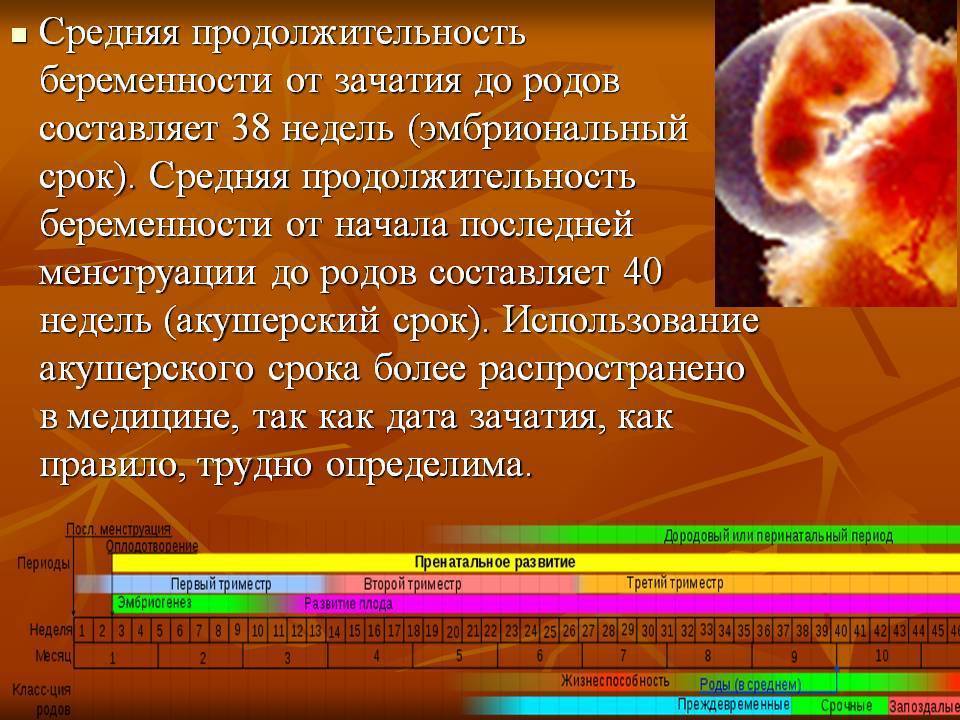
Срок беременности у женщины в среднем 38 недель от момента зачатия. У большинства женщин беременность продолжается 266 дней. Но точно до дня посчитать дату будущих родов невозможно. Многое зависит от гормонального фона женщины, сопутствующих заболеваний матери и плода, пола и веса будущего ребенка и др. Но после 37 недели беременности плод готов к самостоятельной жизни (доношенный). После этого срока родившийся ребенок полностью жизнеспособен.
А вот ребенок после 42 недель беременности считается , и роды могут сопровождаться серьезными осложнениями для плода
Потому срок беременности важно знать не столько для предполагаемой даты родов, а скорее для того, чтобы знать, в какой период роды для женщины будут считаться нормальными, а ребенок – доношенным
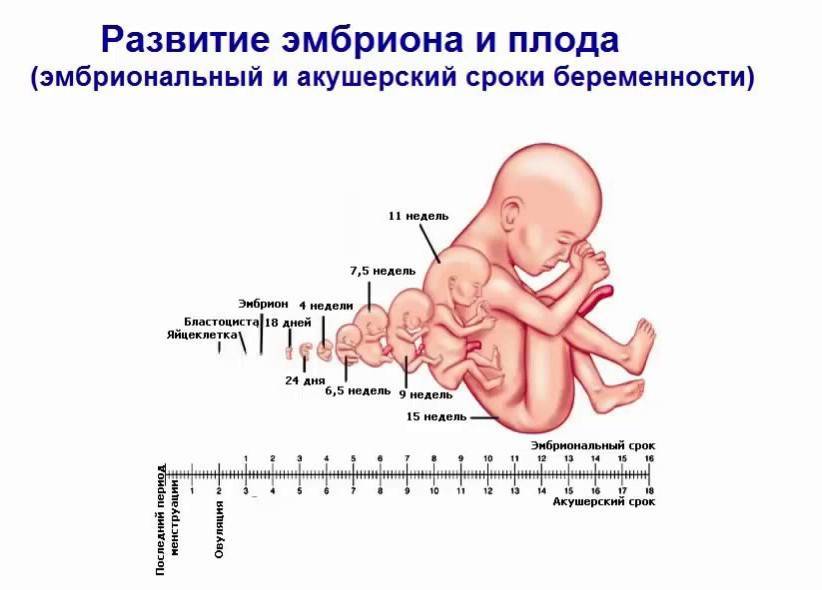
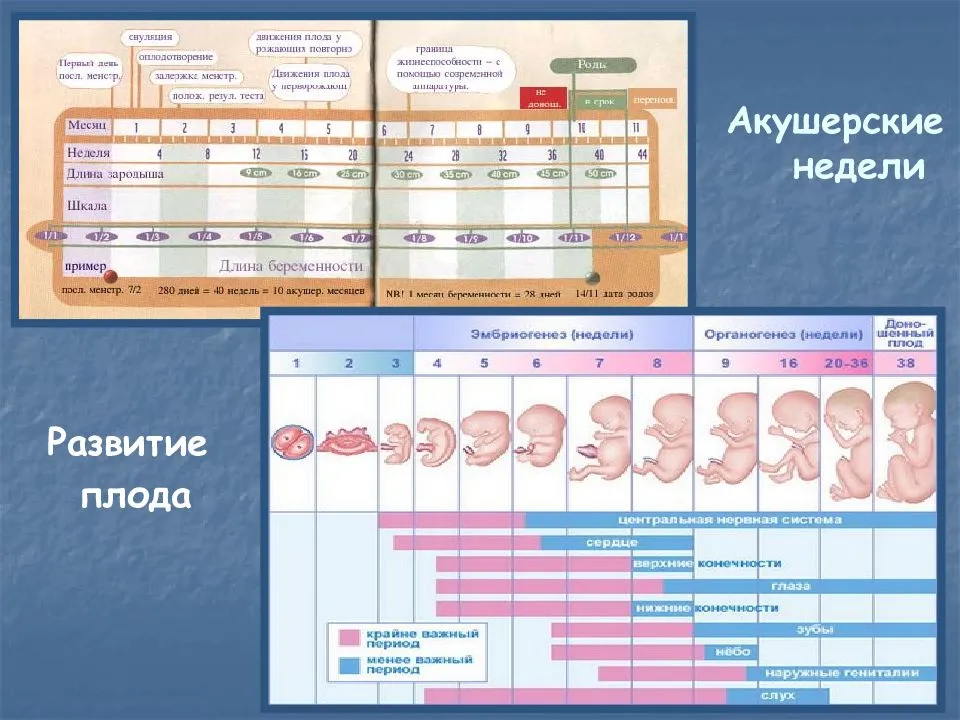
Срок беременности акушерский и эмбриональный – различия
Акушерский срок беременности – 40 недель, а эмбриональный – всего 38. Получается разница в 12-14 дней. Акушерский срок беременности начинается с первого дня последних месячных. Эмбриональный срок начинается от дня зачатия (со дня овуляции, которая обычно наступает на 14 день от начала месячных плюс минус 4 дня).
Как рассчитать акушерский срок беременности?
Акушерский срок беременности и реальный (эмбриональный) отличаются на 2 недели. На практике эмбриональный срок не считают и ограничиваются подсчетом только акушерского. Если женщина знает не только дату начала последних месячных, но и дату зачатия, то эмбриональный строк беременности более точен. Акушерский срок беременности продолжается 280 дней от первого дня последних месячных. По результатам УЗИ согласно таблицам подтверждают соответствие плода именно акушерскому, но не эмбриональному сроку беременности.
Можно ли посчитать дату родов по акушерскому строку беременности?
Самым простым способом посчитать предполагаемую дату родов можно считать следующий: от первого дня последних месячных добавить 280 дней (формула Келлера). Однако на практике это сложно и возможную дату родов определяют двумя похожими методами.
- К дате начала последних месячных добавляют девять месяцев и семь дней.
- От даты начала последних месячных отнимают три месяца и добавляют семь дней.
Недели по акушерскому сроку беременности начинают считать от первого дня последней менструации. Для удобства врача 40 недель еще разбиты на 3 триместра. 1 триместр включает 1-14 недели беременности, 2 триместр – 16-28 недели, а 3 триместр – с 29 до 40.
Акушерский срок беременности и срок по УЗИ
Неверно думать, что на УЗИ определяют акушерский или эмбриональный срок беременности. Скорее, наоборот, по специальным таблицам, в которые внесены средние размеры плода по акушерским неделям беременности, определяют их соответствие акушерскому сроку беременности. Часто размеры плода соответствуют акушерскому сроку плюс минус одна неделя: плод развивается нормально.
Если срок по УЗИ меньше акушерского, то это вовсе не значит, что акушерский срок посчитали неправильно, скорее что-то мешает нормальному развитию плода. Основные причины внутриутробной задержки развития плода:
Если срок по УЗИ больше акушерского, то чаще всего причиной будет большой вес будущего ребенка (по причине наследственности, сахарного диабета, переедания матери во время беременности).
Возможно, что дата последних месячных была определена женщиной неправильно и, если она помнит дату , то лучше пересчитать акушерский срок через эмбриональный, добавив к последнему две недели.
Современные специалисты используют общепринятые нормы относительно вынашивания женщиной плода. Беременность, протекающая без осложнений, в среднем длится 280 дней. Обычно под самым началом срока подразумевается первый день последнего менструального кровотечения. Такая система подсчета называется акушерским сроком. В современной гинекологии согласно таким данным производится расчет времени дородового отпуска, посредством ультразвукового исследования оцениваются размеры плода, вычисляется предполагаемая дата родов.
Как и зачем считают недели заветных девяти месяцев?
И все же, почему на исследовании вдруг ставят срок меньше на 2 недели или больше, чем по месячным, и как же правильно рассчитать предполагаемую дату родов? Для этого в медицинской практике существует несколько методов.
Определение акушерского срока
Самый простой из них опирается на то, что в среднем беременность продолжается не больше 40 недель или 280 дней. Это, так называемый, «акушерский срок». Именно столько времени обычно проходит с начала последних месячных до рождения ребенка. Первый вопрос, который будущей мамочке задают в женской консультации: «Когда в последний раз начинались месячные?»
Чтобы узнать предполагаемую дату рождения наследника, нужно от этого дня отсчитать три месяца назад, а потом прибавить 7 дней.
Эту «акушерскую» формулу вывел французский гинеколог Ф.К. Негеле. Однако она хорошо подходит только дамам с регулярным 28-дневным циклом месячных. Обязательно нужно иметь в виду, что предсказать конкретную дату родов невозможно. Она лишь предполагается. Это промежуток, который составляет ± 10-12 дней. Ведь для каждой женщины все строго индивидуально.

Определение эмбрионального периода
Другой метод применяется для подсчета «эмбрионального срока». Он считается не по месячным, а со дня зачатия, который, как правило, совпадает с овуляцией. Женская яйцеклетка созревает к началу третьей недели менструального цикла. Современные медики знают, что оплодотворение может произойти после овуляции в течение ещё двух суток. Активность же мужских сперматозоидов длится больше — четверо суток. Таким образом, зачатие может случиться в течение примерно шести суток. «Эмбриональный срок», таким образом, отличается от «акушерского», который больше примерно на четырнадцать дней.
Как правило, в женских консультациях и в ходе УЗИ диагностики применяют больше расчеты, исходя из «акушерского срока», потому что проще узнать у пациенток, когда были месячные, чем выяснить точную дату зачатия. Почти все затрудняются ее назвать.
Шевеления плода
Используют и иные способы определения срока. Например, по размерам матки или по шевелению плода. Однако эти критерии имеют сугубо индивидуальный характер у каждой роженицы и из-за этого являются менее точными. Ведь при одинаковых временных интервалах вынашивания плода у разных женщин маточные параметры варьируются в весьма широком диапазоне, что не дает возможности оценить срок с недельной точностью в каждом конкретном случае.
Внутриутробные движения плода тоже ощущаются очень субъективно, влияние на это оказывает порог чувствительности, различный у всех женщин. Так, к примеру, одна будущая мать начинает чувствовать, как пинается изнутри малыш, с восемнадцатой недели, а другая — только с двадцать второй. И это при том, что в действительности активность плода проявляется уже со второго месяца незаметно для матери.
Ставят ли срок беременности по УЗИ?
Весьма часто среди будущих матерей бытует ошибочное мнение, что УЗИ устанавливает период беременности и решает исключительно эту задачу. В действительности, данное исследование дает врачам совсем другие знания. Процедура УЗИ в период беременности помогает решить актуальную для контроля за состоянием будущего младенца задачу, а именно — с каким периодом ожидания малыша сопоставимы в настоящее время сведения о размерах и других характеристиках плода.
Если предполагаемый период ожидания ребенка — 22 недели, а при УЗИ обследовании видны параметры, присущие по характеристикам для 19-ти, то врачи не станут думать, что дата будущих родов определена неверно. Они придут к заключению, что малыш запаздывает в развитии. А это значит, что требуются еще и другие анализы для полного понимания причин проблемы. Также установка соответствия с длительностью беременности позволяет дать оценку темпов роста. У большинства они нормальные, поэтому и возникает иллюзия, что ультразвук верно показал, сколько времени прошло со дня зачатия.
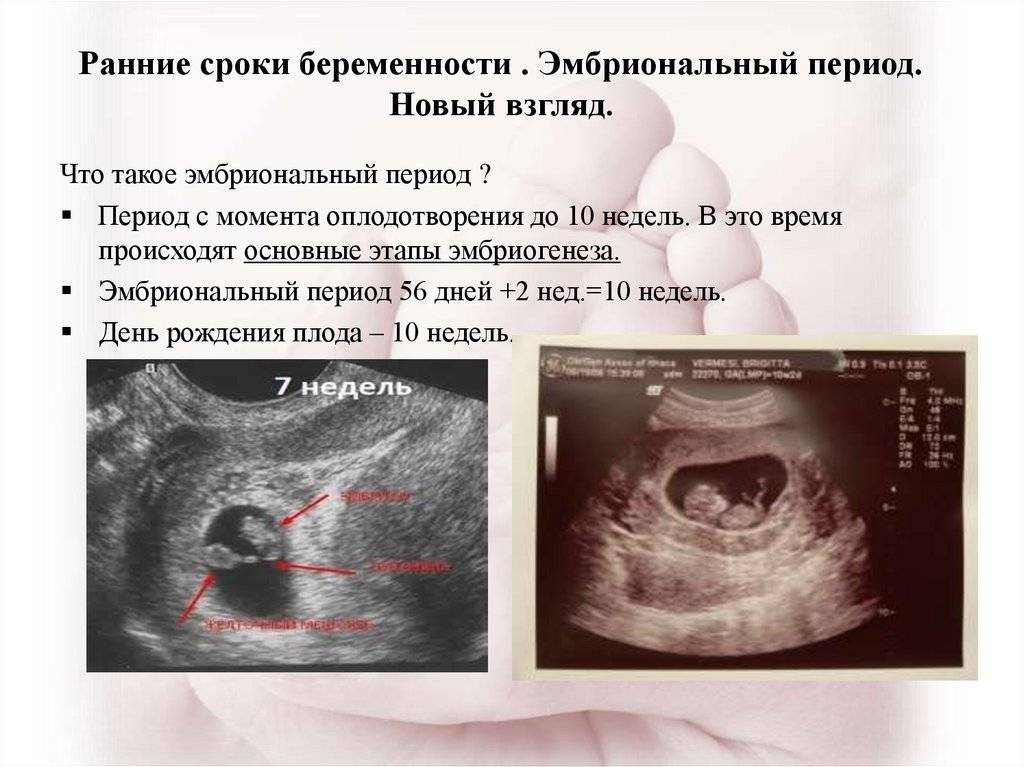
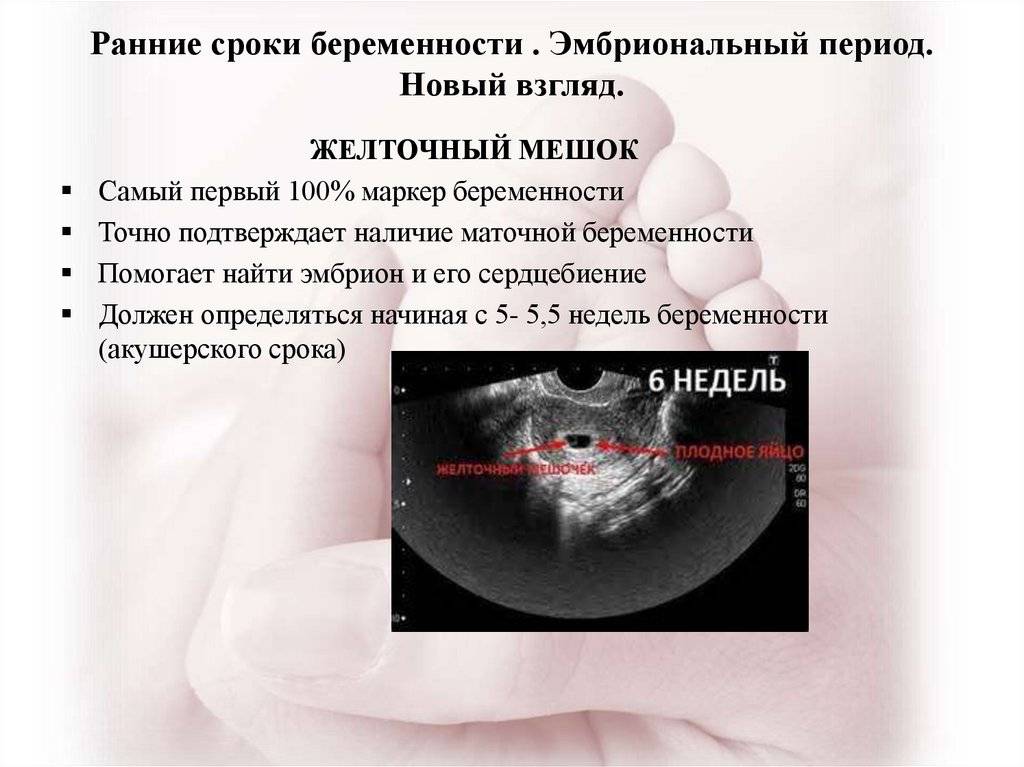
Обязательно нужно принять к сведению еще и следующий факт: в первые 3 месяца соотношение данных, полученных при УЗИ обследовании плода, больше ведется по таблицам, которые опираются на «эмбриональный срок». До 12 недель производят оценку КТР эмбриона (копчико-теменного размера), а также рассчитывают показатель СВД (средний диаметр плодного яйца). А вот позднее, то есть после трех месяцев ожидания малыша, используются таблицы, рассчитанные уже по данным «акушерского срока», а не «эмбрионального», который как мы выяснили почти на полмесяца меньше.
Если доктор, который обследовал пациентку, сначала не прибавлял эти 2 недели, то позже появляются несоответствия между периодами по данным УЗИ до 12 недель и после. А ведь на деле выходит, что никакого разногласия нет. Всего лишь нужно прибавить пару недель к результату, полученному при первых УЗИ обследованиях.
Добавим, что конкретные выводы о темпах роста плода и его развитии можно сделать, только основываясь на объединении данных, включающих дату последней менструации, дату зачатия, результаты УЗИ в динамике.
Способы подсчета
Подсчет недель беременности очень важен и для будущей мамы, и для врачей в первую очередь потому, что он позволяет отслеживать развитие малыша и прогрессирование беременности, сопоставляя их с общими нормативами. Также определение точного срока поможет рассчитать день, в который предположительно произойдут роды. Все обследования, анализы, скрининги, все таблицы норм анализов и данных УЗИ в гинекологии и акушерстве составлены в акушерских неделях, которые обычно существенно отличаются от фактических.
Чтобы не было разночтений и путаницы, женщине рекомендуется с самого начала привыкать считать срок так, как это делают медики.
Будет ли срок точным, сказать сложно. Скорее всего, нет, ведь акушерский метод – усредненный, но именно он является самым оптимальным. Не существует точных методов потому, что выяснить время зачатия невозможно даже с точностью до дня. Женщина фертильна только 24-36 часов на протяжении всего цикла. Это период ее овуляции. Именно столько сохраняет жизнеспособность зрелая яйцеклетка. Сперматозоиды могут уже находиться в половых путях к моменту выхода ооцита из фолликула, а могут добраться до яйцеклетки позднее, но опять не позже, чем через сутки после ее выхода. Если условия соблюдены, зачатие наступает.
Овуляция у подавляющего большинства женщин происходит в середине цикла, примерно на 14 сутки при 28-дневном цикле. Но она вполне может сместиться и произойти позднее, повлиять на это может стресс, прием лекарств, усталость, простуда и масса других факторов, учесть которые в полном объеме невозможно в принципе.
Таким образом, женщина, которая утверждает, что знает точно, когда был зачат малыш, может заблуждаться. Если же дама ведет нормальную насыщенную сексуальную жизнь, то она в принципе не может знать точного момента зачатия. Врачи-гинекологи, несмотря на все развитие современной медицины, тоже не могут установить день и час зачатия, а потому и пользуются более упрощенной единой для всех системой исчисления акушерских недель.
По умолчанию первым днем первой недели беременности считается первый день цикла, в котором состоялось знаменательное событие – зачатие малыша. То есть у дамы идут месячные, и уже идет первая неделя беременности. Именно поэтому любое посещение врача во время вынашивания малыша начинается с простого вопроса о дате последней менструации – так сверяют сроки.
Также можно посчитать беременность по данным УЗИ, но это менее точный способ, ведь размеры плода могут по разным причинам быть больше или меньше нормы на одном и том же сроке у разных женщин.
Давайте пошагово рассмотрим основные методы.
Калькулятор беременности
Калькулятор беременности – это удобный инструмент, позволяющий быстро рассчитать ПДР, дату зачатия и срок беременности в режиме online. Он был разработан в помощь будущим мама, которые хотят без помощи врача узнать интересующую их информацию. Благодаря калькулятору женщина сможет следить за показателями развития плода и планировать посещение акушера-гинеколога в соответствии со сроком вынашивания беременности.
Проведение расчетов с помощью калькулятора позволит контролировать основные моменты беременности. Будущая мама будет точно знать, когда малыш начнет шевелить пальчиками, узнавать ее голос, реагировать на прикосновения. Также она сможет сравнить результаты планового УЗИ с нормами, которым должно соответствовать развитие плода на той или иной неделе беременности.
Работать с калькулятором беременности очень легко. Для этого женщина должна знать только два параметра: дату первого дня последних месячных и длительность своего менструального цикла. При проведении расчетов возможна небольшая погрешность.
Какие преимущества имеет использование калькулятора беременности?
Используя калькулятор беременности будущая мама сможет:
- Получить ответы на множество вопросов: Когда ждать появления ребенка на свет? Когда можно уходить в декрет? Когда кроха начнет шевелиться? Какие изменения происходят в организме матери и ребенка с каждой неделей беременности?
- Отслеживать беременность по неделям.
- Своевременно получать советы и подсказки, которые актуальны на конкретном сроке беременности.
- Следить за тем, в какие сроки должны появляться те или иные симптомы.
- Всегда помнить о том, когда именно и зачем надо идти в женскую консультацию.
Важно! Калькулятор может определить только предполагаемую дату рождения ребенка. Точную дату узнать невозможно, так как ее «определяет» сам малыш когда окончательно подготовится к появлению на свет
Принцип работы калькулятора беременности
Калькулятор рассчитывает срок беременности по такому же принципу, как его определяют гинекологи. За основу берутся два показателя: дата последней менструации и средняя продолжительность цикла. Не имеет значения, в какой именно день менструального цикла произошло зачатие. ПДР будет соответствовать акушерскому календарю.
Срок беременности, который рассчитывается с помощью калькулятора, называется акушерским. Он может не совпадать с гестационным сроком на несколько недель. Это связано с тем, что наступление овуляции зависит от разных факторов, поэтому день ее наступления может сдвигаться. Иногда на протяжении одного менструального цикла происходит две овуляции.
Реальный (гестационный) срок беременности определяют во время ультразвукового исследования. Но при ведении беременности и определении ПДР врач использует именно акушерские недели. Надо быть готовым к тому, что рассчитанная калькулятором дата встречи мамы и малыша может не совпасть с фактической датой родов.
Какое УЗИ делать
Методы УЗИ позволяют обнаружить начинающуюся беременность довольно точно (до 95 процентов случаев). Обследование ультразвуковым аппаратом осуществляется двумя способами:
- трансвагинальным. Врач вводит датчик внутрь влагалища пациентки. Способ показывает зародыш, начиная с двух-трёх недель акушерского срока;
- абдоминальным. Плод осматривают через брюшную стенку матери. Метод информативен, начиная с 5-й недели.
Способ обследования необходимо согласовать с гинекологом. Он учтёт особенности здоровья женщины, подбирая тактику ведения беременности.
Трансвагинальное
Женщине перед походом в поликлинику необходимо опустошить мочевой пузырь. В кабинете доктора снимается вся одежда ниже пояса. Будущая мать ложится на спину, согнув и раздвинув ноги. В вагину пациентки вводится датчик, на который медперсонал обязательно надевает презерватив. Благодаря данному способу эмбрион обнаруживается спустя 5 суток после задержки.
Абдоминальное
При абдоминальном УЗИ медик водит датчиком по животу беременной. Предварительно кожу пациентки и сам датчик обрабатывают специальным прозрачным гелем. Смазка предотвращает проникновение воздуха между телом и прибором, а также обеспечивает скольжение. Воздушные пузырьки могут стать причиной помех. Подобная процедура эффективна после 7 суток задержки. Далее беременных обследуют этим способом на протяжении всего времени вынашивания ребёнка.
За 3 часа до манипуляции женщина наполняет мочевой пузырь и не опорожняет его. Если подобное выдержать трудно, можно выпить от полутора до литра воды без газа за 60 минут до процедуры. Исследование может причинить женщине неудобство из-за необходимости терпеть. Однако после ультразвука можно и нужно посетить туалет. Пустой мочевой пузырь не позволит точно выявить беременность.
Когда родится малыш?
Женщину особо не волнуют медицинские нюансы расчетов, но она хочет знать, когда должен родиться ребенок. Как узнать свой акушерский срок беременности? Возьмите начальную дату последних месячных и добавляйте 40 недель или 280 дней.
Как известно, в большинстве случаев, молодым девушкам довольно тяжело установить точную дату зачатия. Именно поэтому в медицинской практике, при установлении срока беременности, всегда отталкивались от даты начала последней, предшествующей беременности менструации. При таком расчете устанавливают, так называемый «акушерский» срок беременности, который немного больше и отличается от реального.
Как проводят расчет акушерского срока беременности?
Многие женщины, которые забеременели впервые, не знают, что значит акушерский срок беременности и как его определить. При нормальной продолжительности менструального цикла (28 дней), зачатие возможно примерно на 14 день. Из-за того, что при подсчете используют дату последней менструации, то обычно акушерский и эмбриональный (реальный) сроки беременности не совпадают. Разбежка между ними составляет те самые 2 недели, а порой и 3.
Как рассчитать эмбриональный (реальный) срок беременности?
Для того чтобы беременной самостоятельно рассчитать реальный срок беременности, необходимо точно знать дату зачатия. Если установить ее не удается, то на помощь могут прийти современные . В основе конструкции подобных устройств лежат электронные датчики, позволяющие точно определить срок беременности. Погрешность при этом невелика.
Гораздо проще дело обстоит, когда женщина точно помнит дату последнего полового контакта. В таком случае, необходимо подсчитать лишь сколько дней прошло с того момента. Полученное количество недель и будет реальным сроком беременности.
Как правильно самостоятельно рассчитать срок своей беременности?
Согласно статистическим данным, разница между реальным и акушерским сроком в 2 недели, наблюдается только у 20% беременных женщин. Еще у 20% разбежка между 2 этими сроками составляет менее 14 дней. У большинства же, 45%, – разница между 2 сроками колеблется в интервале 2-3 недель, и только у 15% беременных составляет более 3 недель.
Если средняя продолжительность менструального цикла у женщины отличатся от стандартных 28 дней, то и оплодотворение при этом наступает не на 14 день, а немного ранее или позже. Поэтому и эмбриональный срок будет резко отличаться от того, который установит гинеколог.
К примеру, если цикл у женщины длится 35 дней, то зачатие может произойти только лишь на 21 день, а не как обычно, – на 14. Поэтому эмбриональный срок беременности на 1 неделе задержки будет равен 5 неделям. При этом, если считать от последней менструации, то уже будет 6 неделя.
Что делать, если самостоятельно определить срок не удается?
На ранних сроках беременности определить срок достаточно точно можно лишь при помощи анализа на . С его помощью устанавливается примерный возраст плода. При этом расчет ведется от даты предполагаемого зачатия.
Более точно позволяет установить срок УЗИ. При проведении данного исследования учитываются размеры отдельных частей тела плода, по которым и устанавливается его возраст. По результатам проведенного УЗИ можно установить как акушерский срок беременности, так и эмбриональный.
При установлении срока беременности можно также учитывать и продолжительность цикла. Ведь при более длительном менструальном цикле зачатие наступает немножко позже, поэтому и роды будут происходить позже.
Таким образом, зная основные отличия между акушерским и эмбриональным сроком беременности, женщины будет разделять эти 2 понятия, и не удивляться тому, что выставленный врачом-гинекологом срок больше предполагаемого ею, который рассчитан согласно даты зачатия.
Возможные отклонения в положении плодного яйца
Несмотря на то, что в большинстве случаев плодное яйцо располагается посередине матки и укрепляется внутри ее стенок, иногда могут возникать отклонения в его положении. Это может привести к различным осложнениям во время беременности. Рассмотрим некоторые из возможных отклонений в положении плодного яйца:
1. Маточное внедрение
В некоторых случаях плодное яйцо может быть неправильно внедрено в матку. Это означает, что оно присоединяется к стенкам матки не в центральной части, а в других областях органа. Маточное внедрение может вызывать боль и кровотечение, а также увеличивает риск выкидыша или преждевременного отслойки плаценты. Для диагностики такого отклонения обычно используют ультразвуковое исследование матки.
2. Внематочная беременность
Внематочная беременность представляет серьезную угрозу для жизни женщины и требует немедленного медицинского вмешательства. В данном случае плодное яйцо не прикрепляется к стенкам матки, а вместо этого продолжает развиваться вне ее. Чаще всего внематочная беременность происходит в трубах яичников, но может также наблюдаться в других местах, например в шейке матки или в брюшине. Если не обращать внимания на это состояние, оно может привести к разрыву трубы или других серьезных осложнений. Симптомы внематочной беременности могут включать боли внизу живота и вагинальное кровотечение. Для диагностики обычно проводят ультразвуковое исследование.
3. Множественная беременность
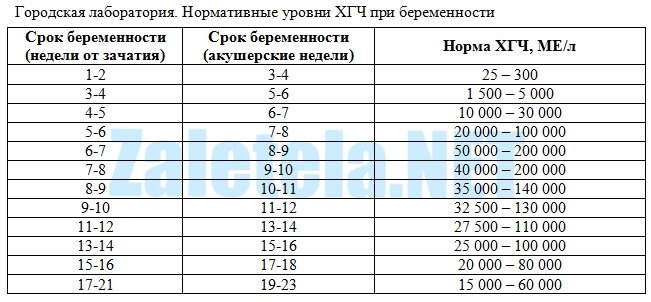
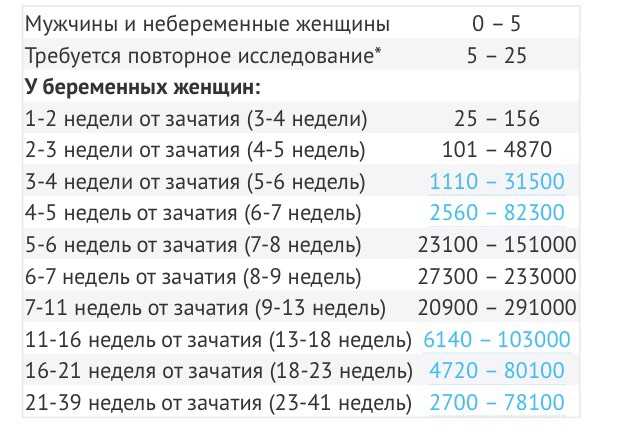
Иногда плодное яйцо может разделиться на несколько отдельных зародышей, что приводит к множественной беременности. В этом случае в матке размещается более одного плодного яйца, что может повысить риск осложнений и требовать дополнительного наблюдения и медицинского вмешательства. Множественная беременность может быть обнаружена при ультразвуковом исследовании или на ранних стадиях беременности при помощи специальных тестов на определение уровня хорионического гонадотропина.
4. Малоплодие
Малоплодие означает, что плодное яйцо развивается медленнее, чем ожидалось, или имеет меньший размер. Это может быть связано с различными факторами, включая генетические аномалии, плохое питание матери, курение, употребление алкоголя или наличие определенных заболеваний у матери. Малоплодие требует дополнительного наблюдения и может потребовать усиленного лечения или более частых ультразвуковых исследований.
5. Плацентарные нарушения
Иногда плацента может быть расположена в неправильном месте, что может привести к различным осложнениям. Например, при наличии плаценты низко или закрывающей шейку матки может возникнуть кровотечение или усложнения во время родов. В случае выявления подобных нарушений, рекомендуется обратиться к врачу для дополнительной консультации и наблюдения.
6. Положение плода
Кроме самого плодного яйца, может возникать отклонение в положении самого плода. Некоторые из них включают предлежание пуповины, преждевременное скольжение пуповины, заболевания плода, такие как кисты, опухоли или другие аномалии. В случае обнаружения таких отклонений, необходимо обратиться к врачу для дополнительного обследования и назначения соответствующего лечения.
Важно помнить, что возможные отклонения в положении плодного яйца требуют внимательного медицинского наблюдения и своевременного вмешательства для предотвращения возможных осложнений. Поэтому важно регулярно посещать врача и проходить необходимые обследования во время беременности