Разница между заболеваниями
Гастрит с панкреатитом представляют абсолютно разные заболевания. Гастрит побуждается воспалением слизистой оболочки желудка. Это ведет к неполному расщеплению продуктов попадания в желудок, фиксируются разлады химического или механического процесса.
Благодаря защитному гелю, продуцируемого слизистой в требуемом объеме, помогает сберечь стенки желудка от энзимов желудочной кислоты. Но при проникновении в орган опасных пищевых веществ, токсинов, нарушается гелиевый барьер, что ведет к поражению и патологиям.
Панкреатит – результат изменений в деятельности органа. Появляется патология в острой фазе. Болезненное расстройство поджелудочного органа способно формироваться вследствие нерационального питания, а именно приема жирных, жареных блюд, при проникновении токсичных элементов во время курения, приеме алкоголя. Также прогрессированию панкреатита сопутствуют:
- желчекаменная патология;
- почечная неполноценность;
- заболевания ЖКТ.
заболевания ЖКТ
В симптоматике
Чем отличается панкреатит от гастрита, если смотреть на симптоматику заболеваний? Отличие не только в месте формирования боли, следствий, но и в особенностях лечения гастрита и панкреатита. Правильность определенного заключения важна в выборе стратегии терапии.
Важно понимать, что разность панкреатита с гастритом больше определена не проявлениями, а генезисом течения. Различить болезни достаточно сложно, даже врач не всегда способен только по признакам выяснить точную болезнь
Поэтому проводят обследование.
Гастрит является изменением оболочки слизистой желудка, явные симптомы:
- изжога;
- тошнота;
- рвота;
- неприятный привкус в полости рта;
- головокружение;
- утяжеление в зоне желудка;
- понос;
- тупой болевой дискомфорт.
изжога
Панкреатит стает итогом изменений в деятельности поджелудочного органа. Проявления болезни отчетливее. Обострение наблюдается после распития спиртосодержащих напитков в значительном объеме. Часто такие признаки проявляются в брюшине, синдром резкий и сильный. Спустя некоторое время синдром расходится по брюшине и иногда переходит в спину.
Первые признаки панкреатита рвота, формирование отвращения к жирным, жареным продуктам. После эти продукты не усваиваются, выходя извне. В отличие от рвотных приступов при наличии гастрита, панкреатическая рвота не приносит больному облегчения, имеет непрерывное или повторяющееся проявление. Рефлекс рвоты не уходит, даже при опустошенном желудке. Рвотное содержимое имеют примесь желчи, зеленый или прозрачный оттенок.
После наблюдается расстройство стула, кишечник не способен справиться с перевариванием продуктов, возникает диарея. Стул при панкреатите кашеобразный, пенистый, имеет резкий зловонный аромат.
В диагностике
Панкреатит с гастритом считаются заболеваниями ЖКТ. Признаки схожи, что затрудняет правильно установить заключение. Плохо, когда заболевания развиваются вместе. Это приводит к затруднениям в диагностике болезни и терапии. Болезненное явление гастрита и формирующегося панкреатита отличают по признакам.
диагностика заболевания
Причины болезни слизистой желудка.
- Наличие бактерии хеликобактер пилори.
- Дуоденогастральный спазм.
- Спиртное, употребление препаратов продолжительное время.
- Аутоиммунное поражение.
Причины, провоцирующие развитие панкреатита.
- Механические, возникающие, когда энзимы проходят по протокам поджелудочной.
- Нейрогуморальные нарушения, характеризующиеся трудностями в производительности ферментов и гормонов.
- Отравление поджелудочного органа.
Хотя симптомы гастрита с панкреатитом похожи, но есть отличие в появлении болевого синдрома.
- Дискомфорт при гастрите появляется вверху брюшины, в зоне солнечного сплетения. Она тупая, ноющая, имеет спазмы, приводит к коликам.
- При панкреатической патологии боль длительная, сильная, зачастую опоясывающего характера, отлает под лопатку слева.
- Болевой участок при прикосновении несколько выше пупочной зоны.
- Боль начинается после питания при гастрите, по причине изменения диетического стола. Когда появляются изменения в диетическом столе при панкреатите, боль проявляется через определенный промежуток времени, а после выпитого спиртного вообще сутки.
боль при гастрите
Врачом собирается анамнез, изучаются жалобы и назначаются следующие исследования:
- клиническое исследование крови – общие симптомы воспалительной реакции организма;
- биохимический анализ – рост деятельности амилазы, липазы, может быть печеночных энзимов;
- УЗИ брюшины;
- эндоскопическое обследование вместе с биопсией;
- лапароскопия.
Вопрос-ответ:
Как часто происходят обострения хронического панкреатита?
Частота обострений хронического панкреатита может быть различной у каждого пациента. Однако, в среднем обострения происходят 1-2 раза в год.
Какие симптомы обострения хронического панкреатита могут проявляться?
Характерной триадой клинических симптомов обострения хронического панкреатита являются боли в животе, диарея и тошнота/рвота. Также могут быть симптомы, связанные с недостаточной работы поджелудочной железы — снижение веса, аппетита, нарушения обмена веществ.
Можно ли избежать обострений хронического панкреатита?
Частично, да. Для этого необходимо соблюдать диету, отказаться от курения и употребления алкоголя, принимать назначенные лекарства и контролировать уровень глюкозы в крови (если имеется сахарный диабет). Также следует избегать стрессовых ситуаций и физических перенапряжений.
Возможно ли справиться с обострением хронического панкреатита без госпитализации?
Если обострение не слишком тяжелое, то можно попробовать справиться с ним дома при помощи обезболивающих препаратов, регулировки диеты и питья большого количества жидкости. Однако, лучше всего консультироваться с врачом и проходить лечение под его наблюдением.
Может ли хронический панкреатит привести к раку поджелудочной железы?
Да, хронический панкреатит может увеличить риск развития рака поджелудочной железы. Поэтому всегда необходимо следить за состоянием своей поджелудочной железы и проводить ежегодные обследования, если у вас есть предрасположенность к этому заболеванию.
Какие анализы помогают определить наличие хронического панкреатита?
Для определения хронического панкреатита обычно проводят общий анализ крови, биохимический анализ крови, анализ кала на содержание жира и ферментов поджелудочной железы, компьютерную томографию и ультразвуковое исследование брюшной полости.
Какую роль играет диета в лечении хронического панкреатита?
Диета играет очень важную роль в лечении хронического панкреатита. При обострении заболевания необходимо исключить из рациона жирную, острую, копченую пищу, алкоголь, газированные напитки и кофе. Стоит употреблять пищу малыми порциями и часто, при этом предпочитая жидкие и полутвердые продукты.
Можно ли полностью вылечить хронический панкреатит?
К сожалению, хронический панкреатит нельзя полностью вылечить. Однако, правильное лечение и соблюдение диеты могут помочь уменьшить обострения и улучшить качество жизни.
Какие лекарства применяются для лечения хронического панкреатита?
Для лечения хронического панкреатита могут назначаться препараты, уменьшающие выделение соляной кислоты в желудок, панкреатические ферменты, препараты, снижающие воспаление и болевые симптомы, а также антибиотики, если имеются инфекционные осложнения.
Гастрит или панкреатит: что могут сказать анализы
Для точного определения причины заболевания и выявления различий между гастритом и панкреатитом, необходимы соответствующие анализы. Результаты лабораторных исследований позволяют врачу сделать правильный диагноз и назначить эффективное лечение.
Гастрит и панкреатит имеют свои особенности, поэтому анализы могут указать на наличие того или иного заболевания.
В ходе обследования пациента с подозрением на гастрит обычно проводят следующие анализы:
- Биохимический анализ крови показывает уровень ферментов печени и поджелудочной железы, а также наличие воспалительных изменений.
- Гастроскопия позволяет оценить состояние слизистой оболочки желудка и выявить наличие воспаления.
- Анализ кала на скрытую кровь может свидетельствовать о кровотечении в желудке, что часто наблюдается при гастрите.
Для диагностики панкреатита проводятся следующие анализы:
- Общий анализ крови может показать наличие воспалительного процесса.
- Анализ кала на наличие ферментов поджелудочной железы (липаза и амилаза) является одним из ключевых анализов при подозрении на панкреатит.
- УЗИ брюшной полости позволяет визуализировать поджелудочную железу и обнаружить наличие запального процесса.
Исследования крови и кала являются неотъемлемой частью диагностики гастрита и панкреатита. Они позволяют выявить наличие воспалительных процессов, оценить функции печени и поджелудочной железы.
Помимо указанных анализов, врач может назначить дополнительные исследования, такие как компьютерная томография, магнитно-резонансная томография или рентгенография, чтобы более точно определить причину заболевания и выбрать наиболее эффективное лечение.
Важно запомнить, что только врач может поставить точный диагноз и назначить необходимые анализы. Поэтому при подозрении на гастрит или панкреатит необходимо обратиться за медицинской помощью и пройти комплексное обследование
Как отличить гастрит от панкреатита: разница в симптомах, диагностике и последствиях
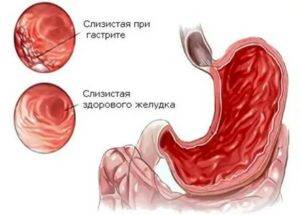
Патологии органов системы пищеварения опасны для здоровья и жизни человека.
Болезненная работа хотя бы одного из составляющего узла пищеварительного тракта ведет к некачественному приходу полезных элементов, что негативным образом отражается на состоянии человека и всего организма.
В организме присутствует 2 похожих по симптомам патологических нарушений органов пищеварительного тракта – гастрит с панкреатитом. У заболеваний имеется воспалительное течение, они развиваются за счет неблагоприятного влияния факторов.
Как при гастрите, так и панкреатите необходима терапия, потому важно знать, как отличить гастрит от панкреатита, поскольку эти патологии вместе оказывают поражающее действие на пищеварительную систему больного, а также каковы особенности протекания гастрита и панкреатита. проявление заболевания. проявление заболевания
проявление заболевания
Этиология заболевания
Панкреатит – воспалительное заболевание поджелудочной железы (и/или ее хвоста), возникающее вследствие нарушения процессов выработки в ней пищеварительных ферментов.
Это приводит к перевариванию тканей и клеток самой железы такими веществами, а если при воспалении возникают затруднения в работе сфинктера, через который такие ферменты должны поступать в желудок, нарушение их оттоков только усугубляет ситуацию.
Панкреатит может возникать на фоне определенных провоцирующих факторов, среди которых:
- заболевания двенадцатиперстной кишки;
- чрезмерное потребление сладкого и жирного;
- инфекционные поражения внутренних органов;
- проблемы с метаболизмом;
- травмы в области живота, которые могут привести к нарушению функционирования поджелудочной железы;
- аномальное строение желчного пузыря, которое негативно сказывающееся на выработки пищеварительной системы в целом;
- повреждения желудка, желчного пузыря или их протоков, нанесенные во время соответствующих операций.
У женщин такая патология встречается реже, чем у мужчин, но по статистике в каждом третьем случае вне зависимости от пола у взрослых врачи затрудняются точно определить, почему появился панкреатит.
https://youtube.com/watch?v=VWuCzrExKuY
Заболевание также может развиваться на фоне антибиотиков, мочегонных препаратов или лекарств, содержащих гормон эстроген.
Но основной причиной появления болезни можно считать частое употребление алкоголя, который воздействует на процессы выработки секрета поджелудочной железы.
Иногда панкреатит диагностируется на фоне воспалительных процессов желчного пузыря при мочекаменной болезни, когда твердые образования закупоривают желчный проток и создается дополнительное давление на протоки поджелудочной.
Частые стрессы тоже способствуют возникновению болей живота на нервной почве, которые весьма схожи с проявлениями панкреатита. По этой причине опытные врачи интересуются у пациента, при сборе анамнеза, о его образе жизни и возможных стрессовых ситуациях.
И поэтому же существует заблуждение, что воспаление поджелудочной провоцирует выпадение волос. Однако, данный симптом никак не связан с ЖКТ и может быть вызван переживаниями, волнениями и другими факторами.
Что болит — желудок или поджелудочная железа
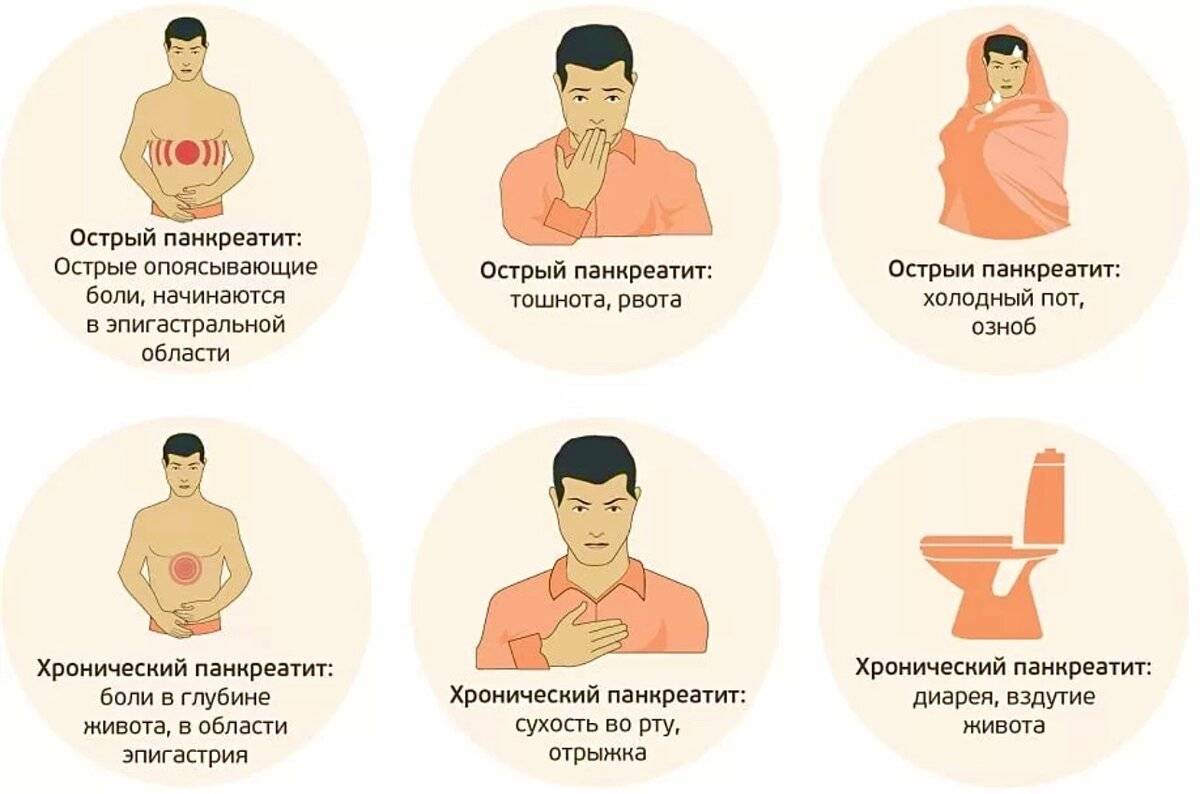
Боль при воспалении поджелудочной бывает достаточно острая, жгучая, также в некоторых ситуациях появляются боли опоясывающего характера по всей области верхнего отдела живота, переходящие в район левой поясничной области.
Вероятными являются и внезапные сверлящие или покалывающие болевые ощущения в виде приступов, терпеть которые практически нереально. Болевые чувства такого типа способны привести к болевому шоку.
Пациент не в состоянии находится в положении лежа, он лишь сидит, слегка наклонившись вперед и прижав колени.
При обнаружении первых признаков вероятного поражения органа (наличии боли острого типа в области желудка, регулярной рвоты) нужно срочно совершить визит к доктору.
Не стоит практиковать самолечение, поскольку данная симптоматика может быть характерной и для иных болезней, связанных с системой пищеварения.
Лишь опытный специалист на основании анализов может определить и сделать точный диагноз.
С целью проведения обследований врачи могут назначить сдачу анализов крови и мочи, направить на эндоскопию, рентген, УЗИ, компьютерную томографию (КТ).
В последствиях
Бесследно такая патология как гастрит не проходит. На первоначальной стадии вылечивается несложно. А вот последствием игнорирования патологии станет переход в хроническую форму, язву, рак, вылечить их в полном объеме нереально.
Частая ошибка пациентов в самостоятельном применении лечении при помощи лекарств, которые снижают концентрацию соляной кислоты в желудке. Такая терапия помогает устранить боль, но риск запущенности болезни сохраняется, также возможно превращение в серьезную форму. Когда снижается кислотность, происходит распространение бактерий по желудку и возникает воспаление его стенок.
Когда болит желудок запрещено устранять боль противовоспалительными медикаментами. Если возникает легкое недомогание, многие люди не имеют возможности сразу обратиться к врачу, тогда чтобы унять синдром советую пить антациды. Терапия подразумевает абсолютную гибель бактерии. Лечебный курс длится в10-14 суток. Лекарства определить от гастрита должен только врач.
Когда развивается острый гастрит, панкреатит это является неотложной процедурой вызова скорой помощи, поскольку болезни опасны для жизни.
Если есть подозрение на панкреатическую патологию, то прикладывается к животу холод. Лечение панкреатита проводится с использованием спазмолитика – Папаверина, Но-Шпы. Есть запрещено до приезда медперсонала.
Время начала патологии занимает до 10 лет, причем больной сталкивается лишь с болями через некоторое время после еды. Когда хроническая форма панкреатита протекает продолжительно, фиксируется:
- гибель клеток железы;
- изменяется пищеварение;
- может развиться диабет.
При первоначальных признаках дисбаланса в пищеварительной системе нужно посетить доктора.
Отличительные черты в симптоматическом проявлении
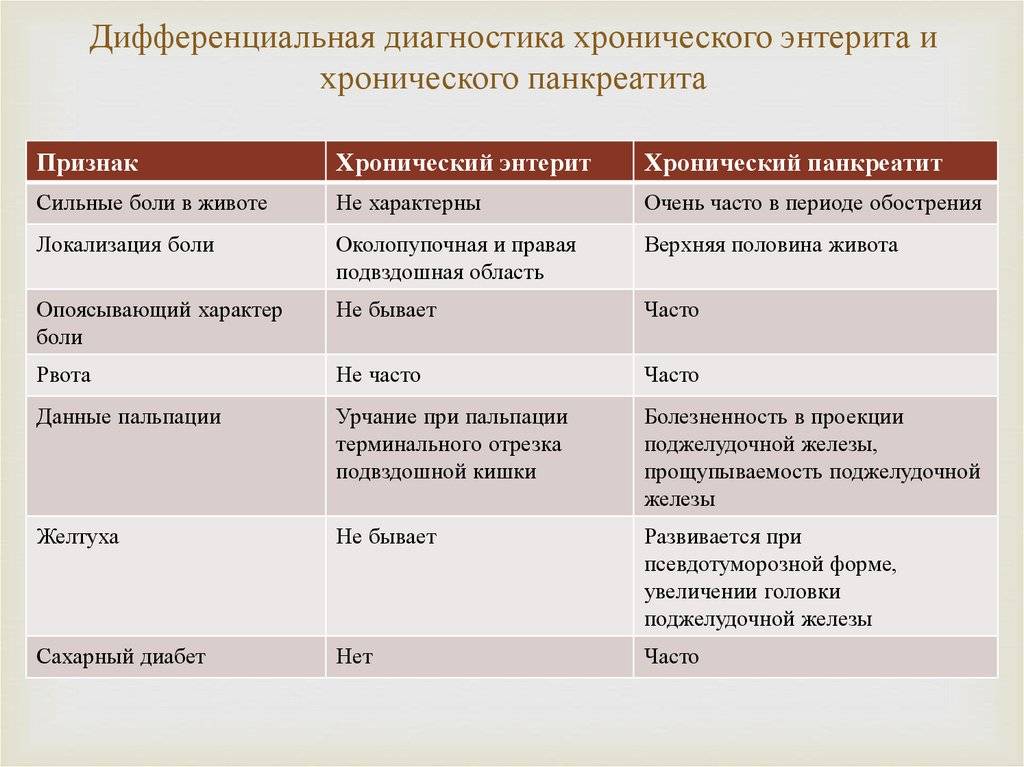
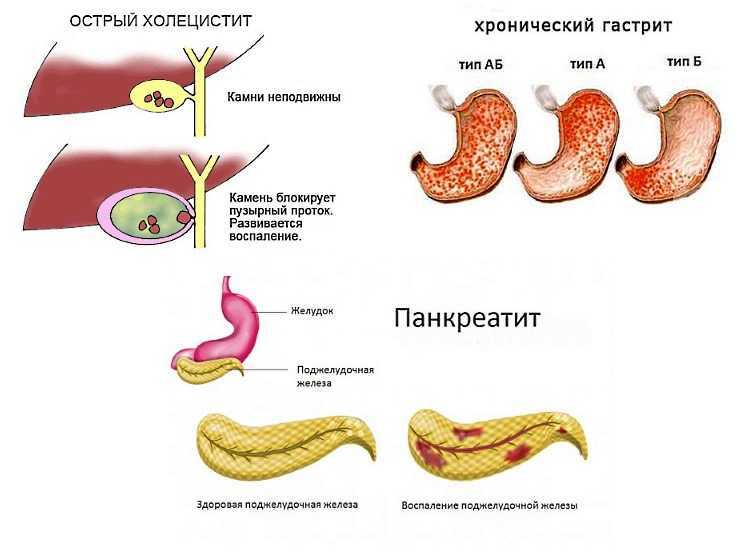
Гастритом называется патологическое нарушение воспалительного характера течения, локализованное в области слизистой оболочки, покрывающей желудок. Имеет две формы течения – это острый и хронический гастрит. В ходе осложнения данного заболевания могут начать развивать атрофические процессы в данной оболочке. Если воспалительный процесс начнет охватывать сам желудок и 12-ти перстную кишку, то начинает развиваться хронический гастродуоденит. Гастродуоденит и панкреатит имеет те же отличительные особенности течения, по которым отличается гастрит от панкреатита.
Панкреатитом называется патологическое нарушение функциональности воспалительного характера течения, но уже локализованного в области поджелудочной железы. Осложнение данной патологии может привести к развитию некроза, возникающего в ходе переваривания участков тканей железы ферментами, которые она сама же и вырабатывает. Некротические поражения тканевых структур, то есть омертвение, в большинстве случаев распространяется на близлежащие органы и ткани. Может развиваться как хронический панкреатит, так и острая его форма течения, отличающаяся значительным ухудшением общего самочувствия.
Но, ввиду того, что данные органы пищеварительной системы располагаются друг от друга на минимальном расстоянии, симптоматическое проявление панкреатита и гастрита очень схоже по общей клинической картине. При развитии того и другого заболевания наблюдается:
- постоянное чувство слабости;
- повышенный уровень утомляемости и чрезмерная сонливость;
- кожные покровы становятся бледными;
- повышается уровень потливости;
- температура тела приобретает скачкообразный характер и довольно часто поднимается до субфебрильных границ.

И все же отличить гастрит от развития панкреатита можно. Отличительные симптомы гастрита проявляются следующим образом:
- снижение общего аппетита, вплоть до полной его потери;
- возникновение тупых болезненных ощущений в области подложечной зоны живота, чувства жжения, тяжести и дискомфорта, которые могут становиться более, или менее интенсивными после употребления пищи;
- образование неприятного привкуса в ротовой полости, появление отрыжек;
- возникновение чувства тошноты, которое не редко заканчивается отхождением рвотных масс, с последующим чувством облегчения общего состояния;
- развитие диареи и запоров;
- ощущения переполненности живота, возникающие после употребления продуктов питания;
- появление урчания в полости живота, а также его вздутие.
Отличительные симптомы панкреатита имеют несколько другую клиническую картину:
- Возникает сильная болезненность в зоне пупка, которая при дальнейшем развитии распространяется по всей области живота и отдает в спину.
- Полная потеря аппетита и вздутие живота.
- Регулярное отхождение рвотных масс, которое является отличительным симптомом развития острой формы панкреатита. Может проявляться наряду с возникновением болезненных ощущений, либо сразу после них и продолжаться от пары минут, до пары часов.
- Образование жидкого стула с характерным появлением пены, кашеобразной структуры.
- С обострением и дальнейшим развитием патологии уровень общего самочувствия заболевшего начинает ухудшаться.
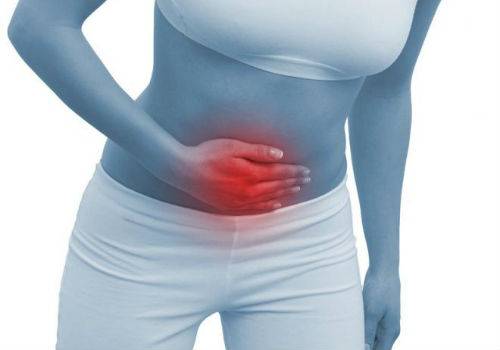
По вышеописанным симптоматическим проявлениям квалифицированный специалист сможет приблизительно распознать разновидность патологического нарушения в системе органов пищеварения, но для постановки точного диагноза все-таки потребуются дополнительные диагностические процедуры и инструментальные способы исследования.
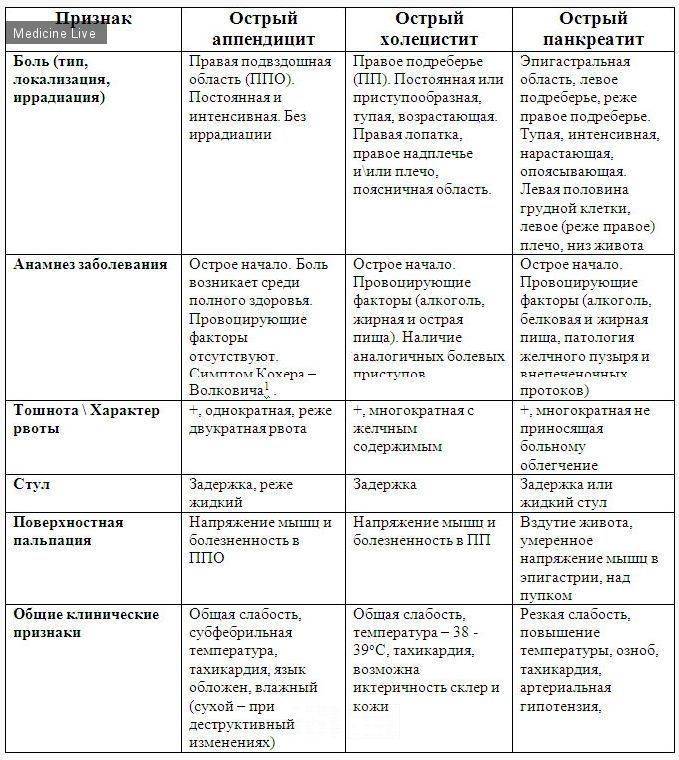
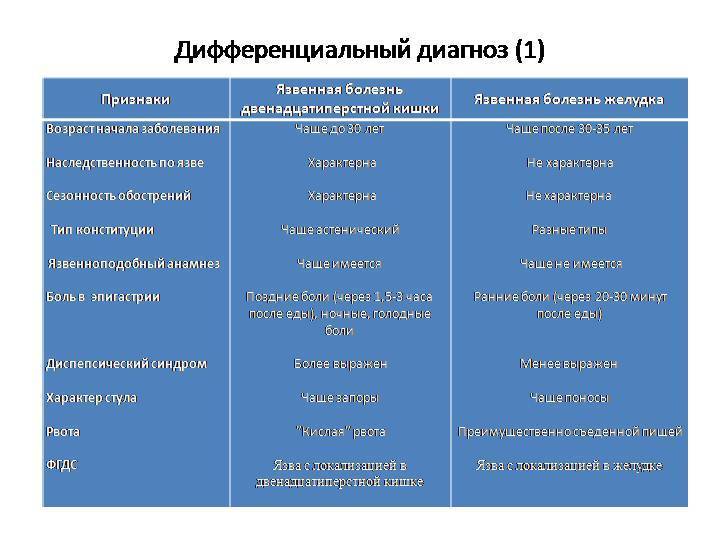
Как отличить гастрит от панкреатита по симптомам
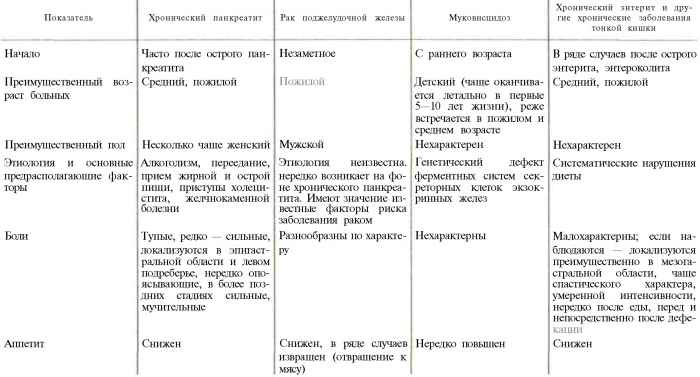
Гастрит и панкреатит не следует путать, особенно если собираетесь принять лекарство до обращения к специалисту. Симптоматика у них разная, в лечении и диетическом питании тоже есть свои особенности. Рассмотрим таблицу.
| Гастрит (воспалительное поражение слизистой оболочки желудка) | Панкреатит поджелудочной железы |
| Болит периодически в подложечной области. После еды, иногда и ночью боль сильнее. Бывают голодные боли в желудке. | Боль тянущая или острая. Формируется в левом подреберье и может переходить в опоясывающую. |
| Слева в животе – дискомфорт и боль. | Выматывающие рвота, тошнота. |
| Присутствует отрыжка: кислая или же с неприятным запахом. | Диарея с кусочками непереваренной пищи, иногда видны вкрапления жировых капель (стеаторея). |
| Хронические запоры, чередующиеся с диареей. | Пропадает аппетит. |
| Частично или полностью исчезает аппетит. | При хроническом течении болезни поджелудочная железа перестаёт вырабатывать достаточное количество пищеварительных ферментов. Это называется диспепсия. Нарушается весь процесс переваривания пищи. |
| Метеоризм. | |
| Человек чувствует слабость, бледен. Работоспособность снижается. | |
| Осложнения | |
| При воспалительном поражении слизистой оболочки желудка различают гастрит с повышенной или пониженной кислотностью. Для первого типа основным осложнением является язвенная болезнь желудка и двенадцатиперстной кишки, которая может привести к перфорации и кровотечению. Второй тип чреват развитием онкологии. | Воспалительные процессы в поджелудке при полном игнорировании неизбежно доведут до острого панкреатита. Ещё более страшное осложнение здесь – панкреонекроз. Это тяжелое состояние: отмирают ткани железы, и в таком случае при отсутствии помощи специалиста в 90% случаев наступает летальный исход. |
Особенности диагностики
Лечить панкреатит и гастрит требуется лишь после постановки точного диагноза. При болях в животе и других патологических проявлениях обращаются к гастроэнтерологу. Доктор проводит анализ жалоб и назначает лабораторные и инструментальные обследования, определяющие локализацию воспаления:
- анализ крови на выявление воспаления в организме;
- биохимическое исследование, обнаруживающее печеночные ферменты, липазу, амилазу;
- обследование органов брюшной полости посредством ультразвука;
- эндоскопия с последующей биопсией, оценивающей состояние слизистой поджелудочной и желудка;
- лапароскопия в качестве дополнительной диагностической меры.
Метеоризм
Метеоризм — это один из характерных симптомов обострения хронического панкреатита. Он проявляется в избыточном накоплении газов в кишечнике, сопровождающемся отрыжкой, расстройством желудка и болевыми ощущениями в животе.
Метеоризм является результатом нарушения процессов переваривания пищи в кишечнике, вызванных дисфункцией поджелудочной железы. При хроническом панкреатите уменьшается количество ферментов, которые необходимы для расщепления пищевых компонентов, повышая вероятность образования газов.
Для снятия симптомов метеоризма необходимо урегулировать питание, исключить продукты, которые могут способствовать накоплению газов и увеличению скрытых воспалительных процессов в кишечнике
Важно также выполнять регулярные упражнения, которые помогают ускорить процессы переваривания пищи и избавиться от газов
- Рекомендуется употреблять меньшие порции пищи, но чаще;
- Нужно исключать из рациона жирные и жареные продукты, которые медленно перевариваются и усиливают процессы гниения и брожения в желудке;
- Нельзя пропускать приемы пищи и ложиться спать сразу после еды;
- Рекомендуется употреблять большое количество воды, что способствует снижению скрытых воспалительных процессов в организме.
При сильном метеоризме могут назначаться лекарственные препараты, такие как ферментные средства, способные улучшить процессы переваривания пищи и снизить уровень газов в кишечнике.
Почему гастрит и панкреатит легко спутать
Гастрит – это заболевание, характеризующееся патогенными процессами в желудке, которые провоцируются неправильным питанием человека, перееданием, употреблением вредной продовольственной продукции. А также стимулировать развитие болезни могут пагубные привычки, стрессы или действие вредных для здоровья человека микроорганизмов.
Недуг имеет много разнообразных форм, которые различаются в зависимости от его происхождения и протекания. В общем, гастрит можно назвать болезнью, которая характеризуется воспалительными процессами на слизистом покрове стенок желудка, усложняющейся вследствие несвоевременного или неправильного лечения.
Если начальные формы гастритов лечатся не очень сложно, то последствием игнорирования недуга могут быть перерастание в хроническую форму, язву или даже рак желудка, которые излечить полностью очень сложно или даже невозможно.
Особенностью заболевания является абсолютная непроходимость главного панкреатического протока или стеноз каналов, забрасывание с двенадцатипёрстной кишки содержимого в кишечник. Как результат, вследствие неправильного функционирования поджелудочной железы наблюдаются искажения в процессах пищеварения, а также, что более опасно, переваривание поджелудочной железой самой себя.
Оба заболевания имеют необратимые последствия для здоровья и жизни человека при их игнорировании. Чаще всего панкреатит является последствием запущенного гастрита в хронической форме. Распознать самостоятельно эти болезни непросто, так как органы находятся близко друг к другу, и человек не всегда может определить, какой из них доставляет дискомфорт и требует лечения.
Желудок вместе с поджелудочной железой располагаются рядом, потому патологические болевые ощущения одного из органов можно спутать с болью другого.
Существуют определенные симптомы, которые свойственны заболеваниям.
- Рвота с тошнотой.
- Метеоризм.
- Головокружение.
- Увеличение отделения слюны.
- Пересыхание в полости рта.
- Изменение стула.
- Общая слабость.
- Нервозность.
- Отрыжка при панкреатите и гастрите.
Причины болезней желудочно-кишечного тракта следующие:
- неправильное питание – основная причина формирования болевых проявлений в районе ЖКТ;
- ускоренный ритмичный жизненный цикл не позволяет нормально питаться. Сюда относятся бесконечные перекусы на бегу, частое употребление продуктов с быстрыми углеводами, фаст — футовой еды;
- переживания;
- постоянные стрессы;
- переутомление организма.

стресс
Бесследно такая патология как гастрит не проходит. На первоначальной стадии вылечивается несложно. А вот последствием игнорирования патологии станет переход в хроническую форму, язву, рак, вылечить их в полном объеме нереально.
Частая ошибка пациентов в самостоятельном применении лечении при помощи лекарств, которые снижают концентрацию соляной кислоты в желудке. Такая терапия помогает устранить боль, но риск запущенности болезни сохраняется, также возможно превращение в серьезную форму. Когда снижается кислотность, происходит распространение бактерий по желудку и возникает воспаление его стенок.

опасные последствия патологий
Когда болит желудок запрещено устранять боль противовоспалительными медикаментами. Если возникает легкое недомогание, многие люди не имеют возможности сразу обратиться к врачу, тогда чтобы унять синдром советую пить антациды. Терапия подразумевает абсолютную гибель бактерии. Лечебный курс длится в10-14 суток. Лекарства определить от гастрита должен только врач.
Время начала патологии занимает до 10 лет, причем больной сталкивается лишь с болями через некоторое время после еды. Когда хроническая форма панкреатита протекает продолжительно, фиксируется:
- гибель клеток железы;
- изменяется пищеварение;
- может развиться диабет.

При первоначальных признаках дисбаланса в пищеварительной системе нужно посетить доктора.
Методы борьбы с заболеваниями
Подбор лекарств при гастрите и панкреатите осуществляет исключительно специалист, основываясь на данных диагностических исследований и тяжести заболевания. Также учитывается общее состояние организма, возраст пациента, противопоказания к приему препаратов и возможные осложнения. Успех в лечении болезней во многом зависит от добросовестного выполнения предписаний врача.
Особенности лечения гастрита и панкреатита заключают в том, что обе патологии, поражающие важные органы пищеварительной системы, связаны с неправильным питанием. Поэтому при обострении гастрита и панкреатита предписывается покой больным органам на 1-3 дня — лечебное голодание.
Больные должны пить много обыкновенной питьевой или минеральной воды, негазированной, позже — лечебные отвары.
Обязательной составляющей лечения является строгая диета. По мере выздоровления некоторые запреты снимаются, но человек, не желающий снова пережить воспаление слизистой желудка и поджелудочной железы, должен придерживаться основных рекомендаций до конца жизни.
голоса
Рейтинг статьи
Как отличить болезни?
Причины развития
Общим фактором при прогрессировании обоих заболеваний является неправильное питание, частое употребление алкоголя и наличие бактерии Helicobacter pylori. Есть несколько факторов, которые могут повлиять на воспалительную реакцию в желудке:

Длительное применение некоторых лекарств может вызвать проблемы с желудком.
- Дуодено-гастральный рефлюкс. При этом нарушении содержимое двенадцатиперстной кишки возвращается обратно в желудок из-за неисправности пилорического сфинктера. Это может привести к изменению уровня кислотности в желудке и вызвать колит и другие проблемы.
- Длительное лекарственное лечение. Многие препараты, принимаемые в течение длительного времени, могут негативно сказаться на слизистой оболочке желудка. Особенно часто гастрит развивается при применении препаратов из группы НПВС.
- Аутоиммунные заболевания. При таких заболеваниях иммунная система организма производит антитела, которые атакуют стенки желудка.
Панкреатит может быть вызван следующими факторами:
- Механические травмы. Нарушение может произойти при наличии желчнокаменной болезни, когда слизистая оболочка протоков поджелудочной железы повреждается образовавшимися камнями.
- Нарушения нервной и гормональной регуляции. При некоторых заболеваниях возникают проблемы с нервным и гормональным контролем, что может привести к нарушению выведения пищеварительных ферментов и гормонов поджелудочной железы.
- Токсическое воздействие. Воспаление может возникнуть, когда токсины воздействуют на поджелудочную железу. Токсины могут поступать извне или образовываться внутри организма. К последним относятся ферменты поджелудочной железы и токсины при нарушении работы почек.
- Инфекции. Панкреатит может развиться на фоне гепатитов, сальмонеллеза, бруцеллеза и других инфекционных заболеваний.
Характерные симптомы

При воспалении поджелудочной железы боль имеет интенсивный характер.
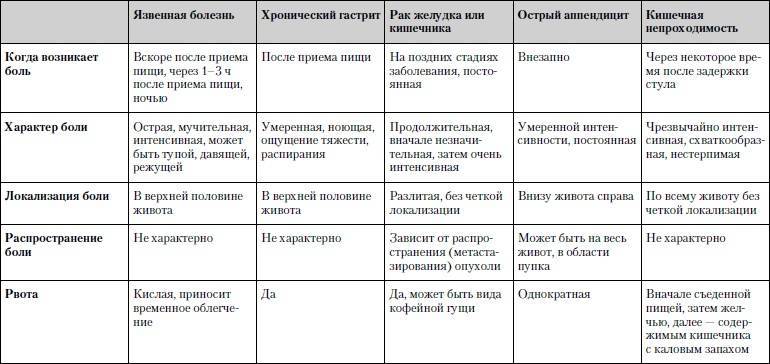
Доктор может определить наличие панкреатита и гастрита с помощью различных диагностических процедур. Хронический и острый воспалительный процесс в желудке и поджелудочной железе имеют различную симптоматику, которая представлена в таблице:
| Признак | Гастрит | Панкреатит |
|---|---|---|
| Боль | Резкая и интенсивная | Внезапная и резкая боль сильной интенсивности |
| Беспокоит в области эпигастрия | Проявляется в надчревной зоне либо ближе к пупку, в дальнейшем охватывает всю область живота | |
| Возникает либо становится сильнее после употребления еды | Часто распространяется на поясничный отдел | |
| Развивается спустя полчаса после приема пищи | ||
| Рвота | Нечастая | Отмечается сразу или спустя несколько часов после трапезы |
| Сперва содержит остатки пищи, затем желчь, слизистые вкрапления | ||
| После рвоты пациенту легчает | После нее человек не чувствует облегчения | |
| Стул | Диарея может чередоваться с запорами | Жидкий и пенистый |
| Нарушенный аппетит | Присутствует | |
| Вздутие и урчание |
На фоне гастрита может возникнуть неприятное ощущение во рту и отрыжка, что не всегда наблюдается при панкреатите.
Отличия в лечении
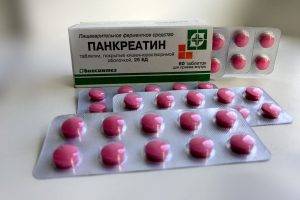
Панкреатин можно принимать, когда патология только начала развиваться.
Лечение панкреатита и гастрита включает коррекцию питания. При легкой стадии панкреатита достаточно принимать препарат “Панкреатин” и соблюдать диету в течение определенного времени. Воспалительный процесс в желудке сложнее поддается лечению. Часто требуется принимать несколько лекарственных препаратов одновременно, чтобы полностью излечить болезнь. Также возможно использование народных средств, основанных на природных ингредиентах.
Диета при панкреатите
Диета в случае с панкреатитом ограничивает следующие продукты:
- те, что увеличивают нагрузку на кишечник и поджелудочную железу;
- содержат много животных жиров;
- раздражают слизистую ЖКТ.
Для ежедневного употребления рекомендуются блюда на пару, варёные, запечённые, тушёные. Жареное исключают. Важен и температурный режим: нельзя ни слишком горячего, ни очень холодного.
| Можно | Нельзя |
| Картофель | Свинина, баранина, колбасы |
| Мясо птицы, кроме утки | Молочные продукты с высокой жирностью >5% |
| Из нежирной рыбы – камбалу и минтай | Консервы из рыбы и мяса, икра и копчености |
| Омлет | Соленые, маринованные овощи, грибы (в любом виде) |
| Пшеничные сухари и галеты | Блюда из бобовых |
| Каши | Фастфуд |
| Овощные супы без капусты | Кетчуп и острые специи |
| Нежирные молочные, кисломолочные продукты | Жирные соусы на майонезной основе |
| Макароны | Редька, редис |
| Минеральная негазированная вода | Капуста, чеснок и лук |
| Компот и кисель без сахара | Сладкая и несладкая сдоба |
| Зеленый чай | Сладкая газировка, бутилированный чай, соки в пакетах |
| Ягоды и фрукты, за исключением цитрусовых | Шоколад |