Спинальная анестезия (СА) в акушерской практике
В настоящее время метод СА очень часто применяется при родовспоможении. Местная анестезия при родах обладает рядом преимуществ, в сравнении с общим наркозом при операции кесарева сечения. Спинальная анестезия при кесаревом сечении лишена таких неприятных осложнений, как аспирация желудочного содержимого, интубационных трудностей в трахеи и т. д. Немаловажным показателем является то, что при спинальной анестезии при кесаревом сечении коэффициент риска летального исхода значительно снижет, чем при регионарном и/или общем наркозе. Кроме того, после операции кесарева сечения под СА, новорожденные (по шкале Апгара) менее подвержены депрессии дыхания.
У будущих мам может возникнуть вопрос, опасен ли наркоз в позвоночник при операции? Последствия, осложнения и дальнейшее послеоперационное лечение полностью зависят от индивидуальных физиологических особенностей роженицы и квалификации обслуживающего медперсонала. Какие же подводные камни можно ожидать в послеоперационный период? Прежде всего, не следует опасаться за здоровье ребенка. Любой квалифицированный специалист проведет оперативное вмешательство максимально качественно без угрозы здоровья малыша. Что касается женского организма, то медицинские работники готовы к «встрече» со следующими проблемами:
- Свести до минимума риск инфекционного заражения, соблюдая строгие правила асептики.
- Возникающие сильные головные боли после спинальной анестезии – это результат снижения тонуса гладкой мускулатуры в стенках кровеносных сосудов, ведущих к ухудшению кровоснабжения. В этом случае предусмотрено терапевтическое лечение, повышающее или понижающее артериальное давление. Сколько будет длиться постпункционная головная боль, зависит от физиологии и сопутствующих клинических состояний пациента.
- Поскольку вегетативные нервные волокна пояснично-крестцовой зоны восстанавливаются в последнюю очередь, пациенты жалуются на задержку мочеиспускания. Однако при переполненном и болезненно растянутом мочевом пузыре требуется соответствующее лечение – катетеризация.
Особую опасность представляет так называемый тотальный спинальный блок, лечение которого требует максимального внимания и собранности специалистов. Патология возникает в результате неправильного интератекального введения анестезирующего средства. У пациента возникает потеря чувствительности или слабость в руках и ногах, появляется затрудненность дыхания и даже возможна потеря сознания. Стоит хоть сколько-нибудь промедлить и вовремя не начать реанимационные мероприятия, человека ожидает летальный исход. Алгоритм медицинских действий неотложной помощи при тотальном спинальном блоке:
- Реанимационные мероприятия сердечно-лёгочной системы.
- Искусственная вентиляция лёгких 100% кислородом.
- Немедленное введение внутривенной инфузионной нагрузки, чтобы избежать остановки сердца.
- Искусственная вентиляция проводится до полного разрешения проблемы.
Таким образом, подводя итоги из повседневной клинической практики, можно констатировать, что спинальный наркоз, как вид регионарной анестезии, имеет как и безусловные преимущества, так и определенные недостатки перед общим обезболиванием при оперативном вмешательстве. Стоит отметить, что регионарное обезболивание – это вид медицинского искусства, который, к сожалению, не многим анестезиологам доступен. Поэтому свободный выбор анестезирующего средства должен оставаться за пациентом.
(4 оценок, среднее: 3,50 из 5)
Загрузка…
Каковы возможные осложнения?
Часто встречаются при использовании эпидуральной анестезии:
- неадекватное обезболивание: случаи с неудавшимся наркозом, при котором не происходит блокада нужных нервных окончаний из-за неправильно выбранной дозы и по ряду других причин; случается подобное в 5-17% процедур;
- повреждение сосудов;
- обрыв катетера;
- аллергические проявления;
- введение не предназначенных растворов;
- гематомы;
- токсическое заражение, проявляющееся воспалением либо в месте введения катетера, либо внутри эпидуральной области; часто присоединяется лихорадка и болевой синдром;
- необратимое нарушение чувствительности ниже области проведения процедуры по причине повреждения прикорневых волокон спинного мозга;
- упорная головная боль из-за непланируемой пункции спинномозговой оболочки.
При спинальной анестезии:
- тошнота, головные боли;
- гипотония, особенно у людей, страдающих сосудистыми нарушениями;
- боли в месте проведения процедуры;
- неврологические изменения (мышечная слабость, покалывания, нарушения чувствительности);
- спинальный блок, произошедший от введения чрезмерной дозы препарата, может привести к прекращению сердечной деятельности и требует реанимационных мероприятий;
- попадание анестетика в кровь, что может привести к судорогам;
- менингит, вследствие заражения спинномозговой жидкости не стерильными инструментами.
Но при соблюдении медперсоналом необходимых правил проведения операции и абсолютной стерильности вероятность развития тяжелых осложнений сводится на нет, а легкие – проходят в течение 24 часов после манипуляции.
Эпидуральная анестезия: плюсы и минусы
Конечно же, первый волнующий вопрос для матери – это безопасность для малыша. Плюсы и минусы эпидуральной обезболивающей анестезии при родах зависят в большинстве случаев от профессионализма анестезиолога и самого препарата, который может оказывать побочные действия после родов и в процессе введения анестетика.
Если врач квалифицированный, роженица не почувствует никаких тревожных симптомов: онемение кончика языка, горечь во рту, боль в пояснице, тошнота, головная боль (в виде спазмов), головокружение, резкие скачки давления. Все вышеуказанные симптомы – проявление несоблюдения правил, в частности – введение препарата в вену.
Самым лучшим препаратом для пудендальной блокады считаются такие препараты, как Упивакаин, Бупивакаин, тот же Лидокаин или его аналоги. Цена таких медикаментов приемлема, а действие достаточно продолжительное. При этом может использоваться порционная или одноразовая процедура введение анальгетика.
Плюсы
Рассматривая преимущества обезболивания, стоит, конечно же отметить полное устранение болезненности. Некоторые женщины стойко переносят боли, поскольку болевой порог у них высокий, а вот для других роды – настоящее испытание. Среди преимуществ стоит отметить:
- снятие боли, снижение чувствительности ниже пояса;
- роженица может ходить, контролировать свои движения;
- обезболивание достаточно длительное (от часа до 8);
- облегчают протекание родовой деятельности для людей с сахарным диабетом, гипертоникам;
- расслабление мышц, увеличение эластичности шейки матки, что ускоряет процесс родов, снижает вероятность разрывов.
Минусы
Среди недостатков эпидуралки стоит указать такие индивидуальные особенности организма, как частая смена артериального давления, скачки. Могут наблюдаться боли и спазмы головы, резкие показатели АД на правой и левой руке, схваткообразные боли в области плеча и шеи. Однако такие побочные показатели являются скорее исключением, нежели правилом.
Такие сложные состояния, как эндометриоз послеродовой многие врачи не связывают с проведением данной процедуры. Однако многие отзывы самих рожениц свидетельствую об обратном. Сегодня не до конца изучен механизм возникновения такого состояния, а потому с точностью утверждать такою связь нельзя.
Преимущества и недостатки анестезий
К преимуществам эпидуралки относят:
- Разрешено проведение пациентам, страдающим от сердечно-сосудистых заболеваний.
- Пациент сохраняет способность двигаться, что в большинстве случаев приводит к тому, что такие больные раньше начинают ходить после оперативных вмешательств.
- Редко бывают головные боли после процедуры. Только в 1% случаев.
- Есть возможность обезболить только конкретный участок, который нужно.
К преимуществам спиналки относят:
- Очень быстрое действие препаратов.
- Анестезиологу намного проще определить место, куда проводить укол.
- Быстрое восстановление после вмешательства.
- Не бывает токсического действия препаратов на организм.
Оба вида имеют и свои недостатки.
Недостатки эпидуралки включают в себя:
- Возможны судороги при операции.
- Случается, растяжение сосудов, которые снабжают кровью спинной мозг.
- Тяжело определить место для введения иглы.
- Лекарство действует только через 20 минут.
Недостатки спиналки такие:
- Обезболивание быстро перестает действовать.
- Возможно падение давления в период операции.
- Возможна брадикардия.
Частые осложнения при эпидуралке:
- Аллергия на препараты.
- Эпидуральный абсцесс.
- Эпидуральная гематома.
Частые осложнения при спиналке:
- Длительная головная боль.
- Аллергия на препараты.
- Блокада спинного мозга.
- Менингит.
- Тошнота до рвоты.
И при спинномозговой, при и эпидуральной анестезии возможны последствия, и к этому нужно быть готовым. Но если операция жизненно необходима, то анестезия, какой бы она не была, это меньшее из зол.
Особенности эпидуральной анестезии
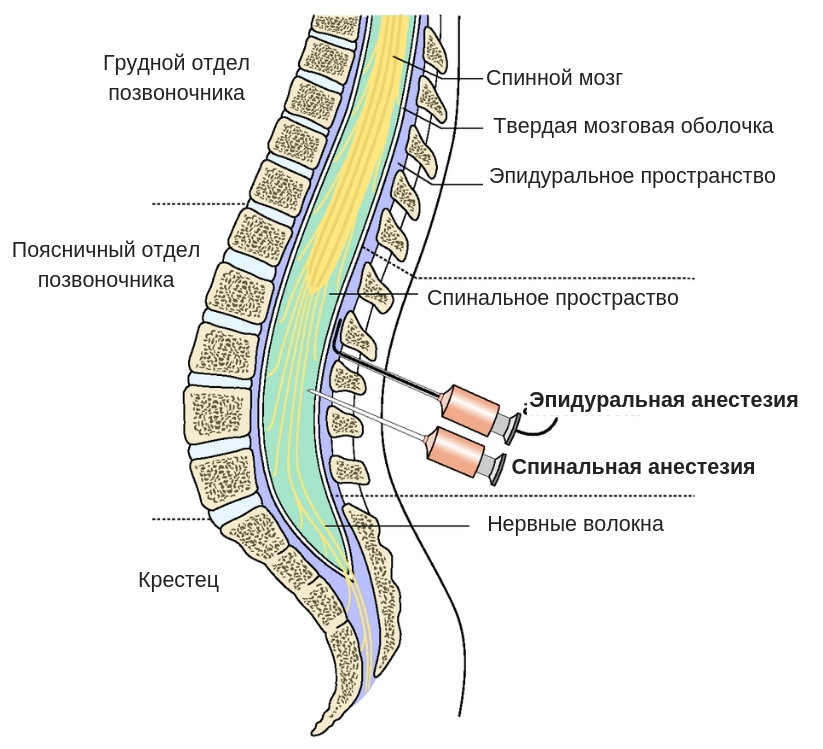
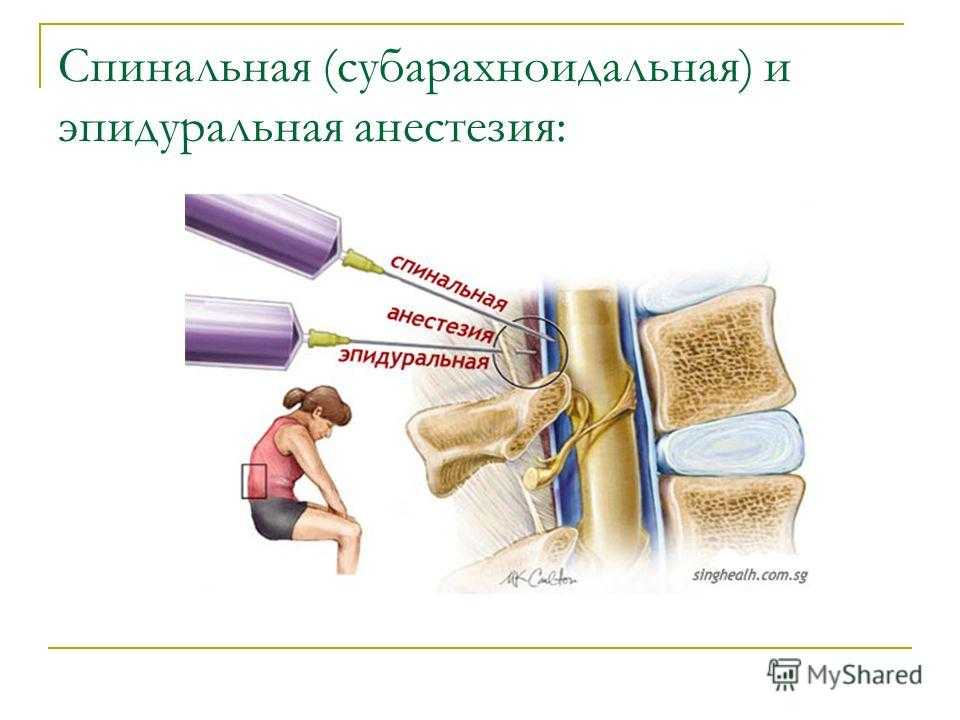
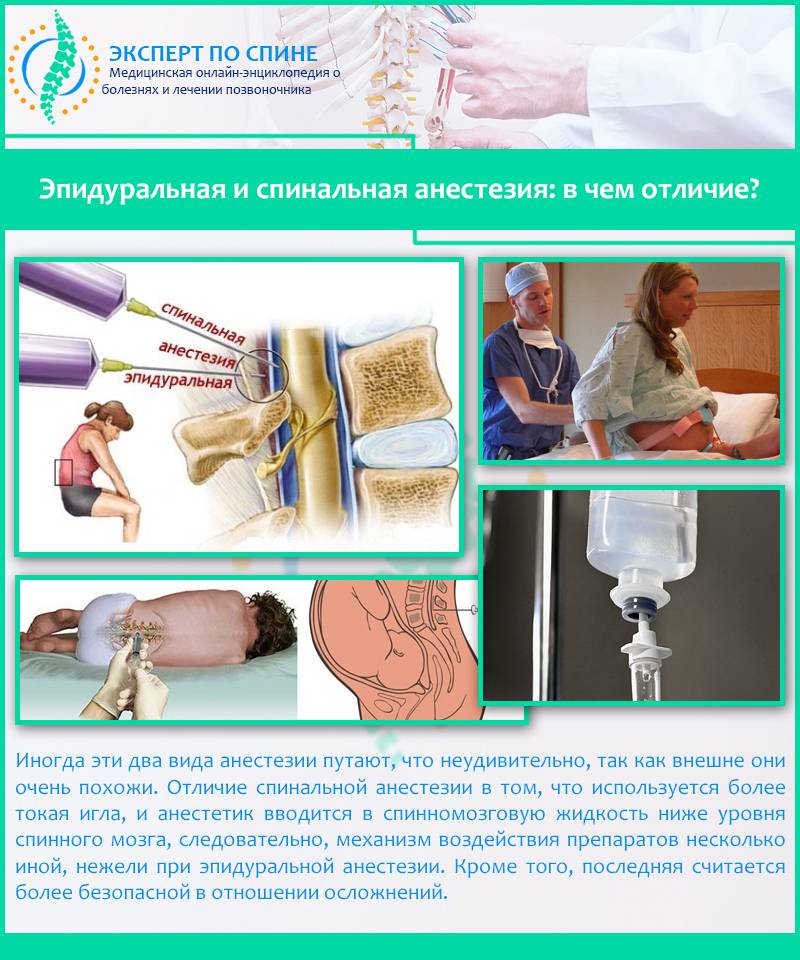
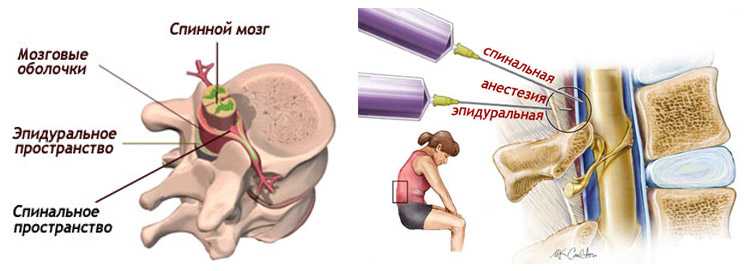
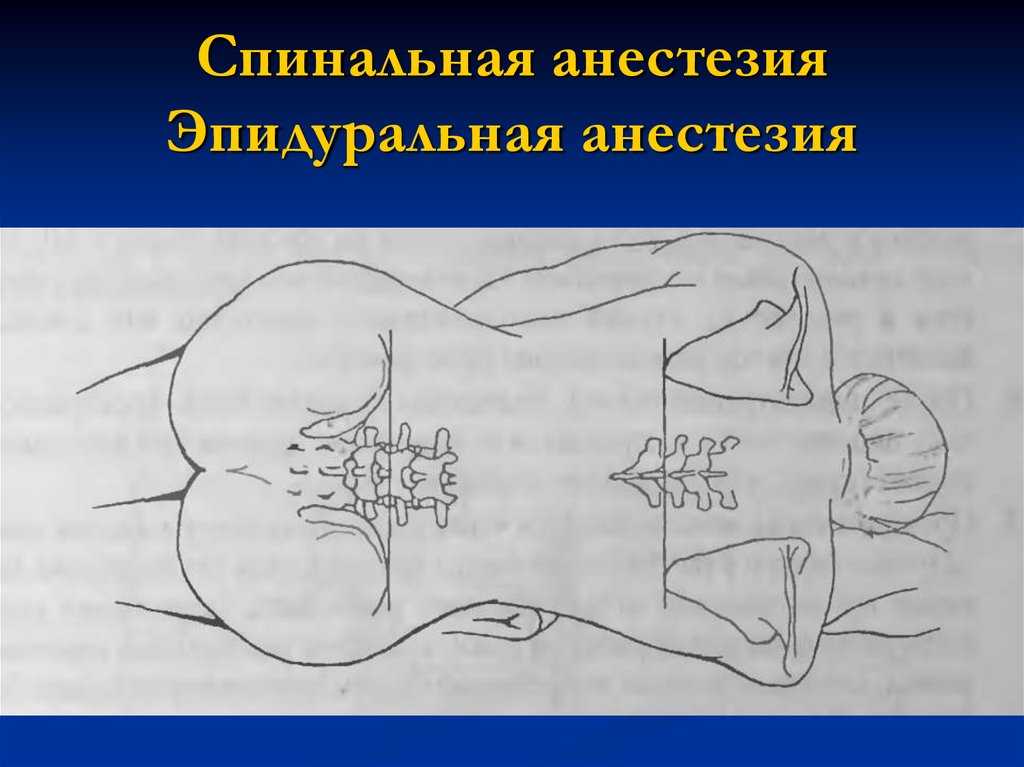
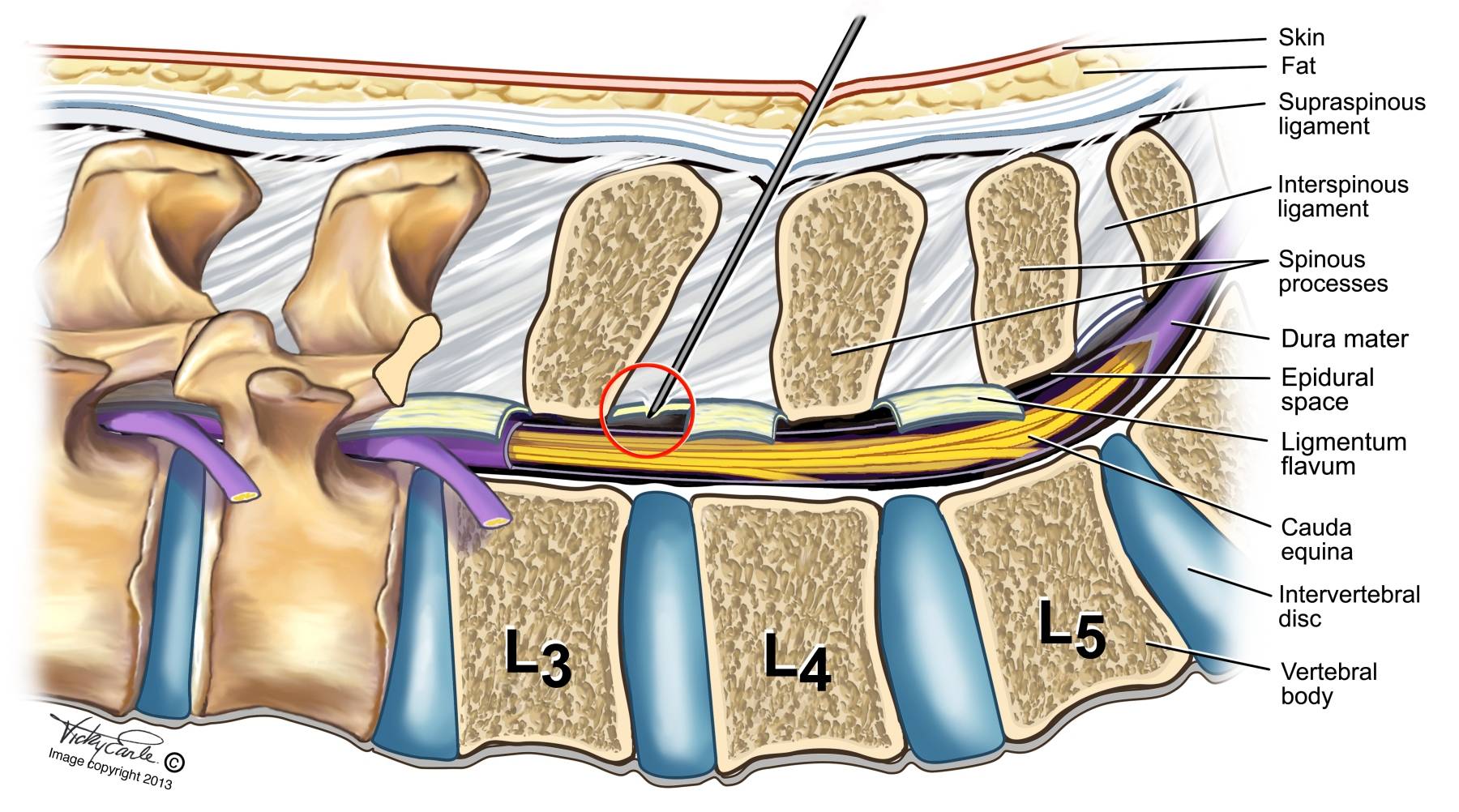
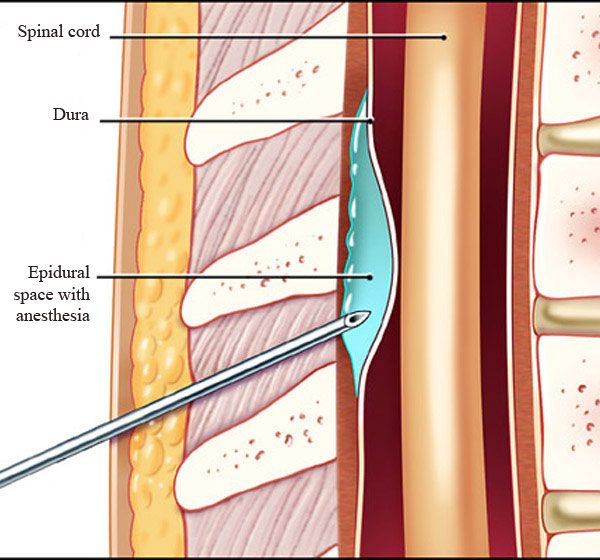
Эпидуральная анестезия подразумевает введение препарата в так называемое эпидуральное пространство – небольшую область, заполненную жировой тканью, окружающую твердую мозговую оболочку. А она, в свою очередь окружает сам мозг.Через это самое эпидуральное пространство проходит множество нервных окончаний. Поэтому, вводя анестетик в эпидуральную область, осуществляется блокада нервных окончаний, а не участка мозга, как в первом случае.Этот нюанс и является главным отличием спинальной анестезии от эпидуральной.Итак, если рассматривать наш позвоночный отдел как некий слоеный пирог, то получается следующий порядок:
- эпидуральное пространство;
- спинальное пространство;
- спинной мозг.
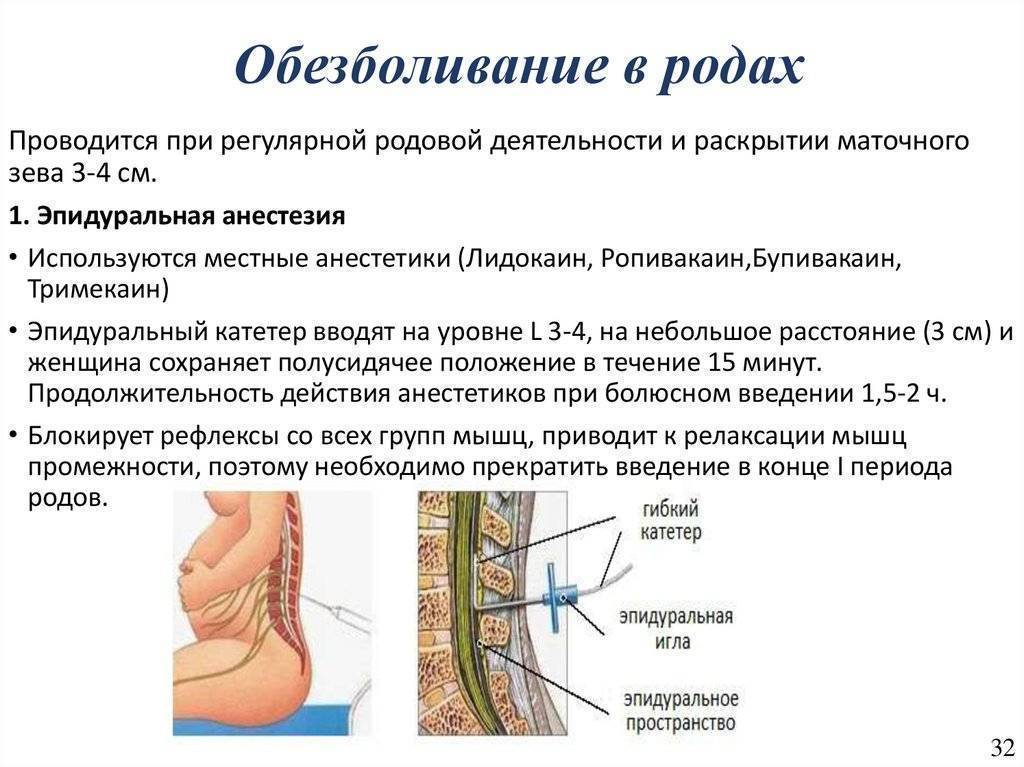
Эпидуральная анестезия действует на проходящие сквозь одноименную анатомическую область нервные окончания, а спинальная блокирует именно определенный участок спинного мозга.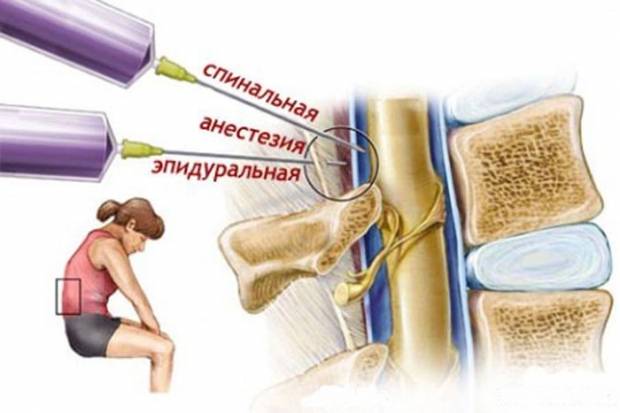 Данный вид обезболивания, в отличие от сравниваемого, может использоваться не только в области поясничного отдела, но и «отключать» грудь, живот, нижние конечности и область малого таза, и являться основным или дополнительным методом обезболивания при проведении операций или облегчения состояния пациента в постоперационный период.Прокол осуществляется в области грудного отдела позвоночника, а в случае блокады во время родовой деятельности – в области поясницы. При этом женщина должна сидеть, прижав как можно сильнее (в меру ее возможностей) подбородок к коленям, или лежа, в позе эмбриона, подобрав бедра к животу.
Данный вид обезболивания, в отличие от сравниваемого, может использоваться не только в области поясничного отдела, но и «отключать» грудь, живот, нижние конечности и область малого таза, и являться основным или дополнительным методом обезболивания при проведении операций или облегчения состояния пациента в постоперационный период.Прокол осуществляется в области грудного отдела позвоночника, а в случае блокады во время родовой деятельности – в области поясницы. При этом женщина должна сидеть, прижав как можно сильнее (в меру ее возможностей) подбородок к коленям, или лежа, в позе эмбриона, подобрав бедра к животу.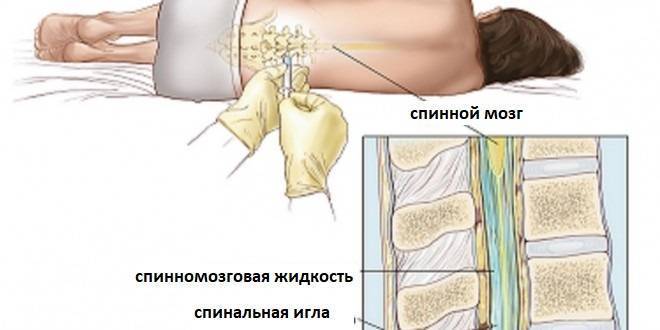 Игла в данном случае будет толще, а эффект от поступающего лекарства будет проявляться медленнее, чем при введении препарата в субарахноидальное пространство. Однако эффект от такой процедуры может быть очень долгим: все зависит от того, как долго будет поступать препарат через установленный катетер. Доза препарата существенно выше, чем таковая при проведении спинального обезболивания.Как только подача лекарства прекращается, эффект обезболивания сводится на «нет».Такая особенность сделала возможным регулировку поступления анестетика самим больным в послеоперационный период. Т.е. пациент без вмешательства медицинского персонала может самостоятельно контролировать степень обезболивания, а при необходимости отключить его полностью.Кстати, иногда можно встретить понятие «перидуральная анестезия». Некоторые впадают в ступор, считая, что это какой-то особый метод, однако это название – синоним общепринятого названия метода введения обезболивающего в эпидуральное пространство.
Игла в данном случае будет толще, а эффект от поступающего лекарства будет проявляться медленнее, чем при введении препарата в субарахноидальное пространство. Однако эффект от такой процедуры может быть очень долгим: все зависит от того, как долго будет поступать препарат через установленный катетер. Доза препарата существенно выше, чем таковая при проведении спинального обезболивания.Как только подача лекарства прекращается, эффект обезболивания сводится на «нет».Такая особенность сделала возможным регулировку поступления анестетика самим больным в послеоперационный период. Т.е. пациент без вмешательства медицинского персонала может самостоятельно контролировать степень обезболивания, а при необходимости отключить его полностью.Кстати, иногда можно встретить понятие «перидуральная анестезия». Некоторые впадают в ступор, считая, что это какой-то особый метод, однако это название – синоним общепринятого названия метода введения обезболивающего в эпидуральное пространство.
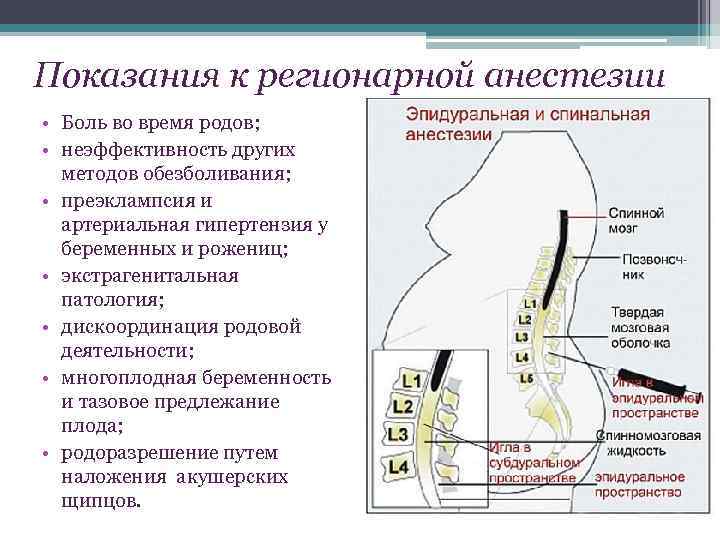
Показания и противопоказания к применению спинномозговой и перидуральной анестезии
Поскольку действие спинномозговой анестезии довольно мощное, применять ее следует только по определенным показаниям. К таким показаниям относится необходимость проведения операции:
- на органах брюшной полости;
- гинекологического и урологического характера;
- на нижних конечностях (варикоз, тромбофлебит);
- кесарева сечения;
- проктологического типа;
- в области грудной клетки.

Противопоказаниями к введению спинномозговой анестезии является отказ пациента от такой манипуляции и отсутствие специального мониторингового оборудования, позволяющего следить за состоянием пациентки (роженицы). Абсолютными противопоказаниями являются:
- предварительное лечение антикоагулянтами;
- высокое внутричерепное давление;
- аллергия на медикаменты;
- гиповолемический шок;
- заболевания сердечно-сосудистой системы;
- инфекционные процессы в зоне предполагаемого оперативного вмешательства.
Такой вид регионарной анестезии, как перидуральная, считается одним из самых щадящих в медицине. Несмотря на это, перидуральный вид обезболивания также применяют по показаниям:
- обезболивание процесса родов;
- оперирование сосудов и суставов на ногах;
- дополнительная анестезии при сложных операциях на брюшине или в области грудной клетки.
Кроме абсолютных противопоказаний к использованию анестезии существуют также и относительные. В качестве последних выделяют:
- психические нарушения;
- прием гепарина;
- потеря сознания;
- заболевания нервной системы.
Противопоказания

Для проведения обеих этих манипуляций существуют противопоказания. Они подразделяются на две группы – абсолютные и относительные.
Абсолютные противопоказания означают, что этот метод обезболивания для пациента неприемлем:
- бактериемия или сепсис;
- инфицированные процессы на коже в месте вкола;
- гиповолемический шок;
- нарушение свертываемости крови, прием антикоагулянтов;
- высокое внутричерепное давление;
- известная аллергия на лекарственные препараты для регионарной анестезии;
- категорический отказ пациента.
К относительным противопоказаниям относятся те, которые не учитываются, если польза от осуществления процедуры выше, чем риск:
- полинейропатия;
- прием минимальных доз гепарина;
- психические нарушения;
- заболевания нервной системы демиелинизирующего характера;
- патология сердца;
- потеря сознания.
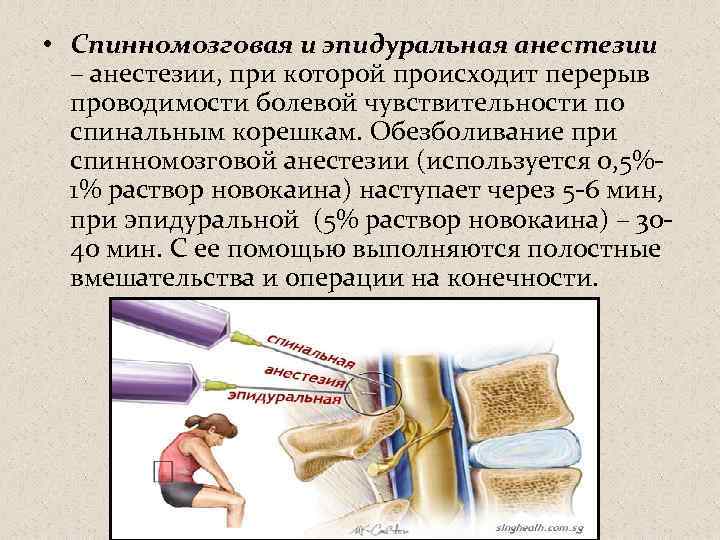
Что представляет спинальная анестезия?
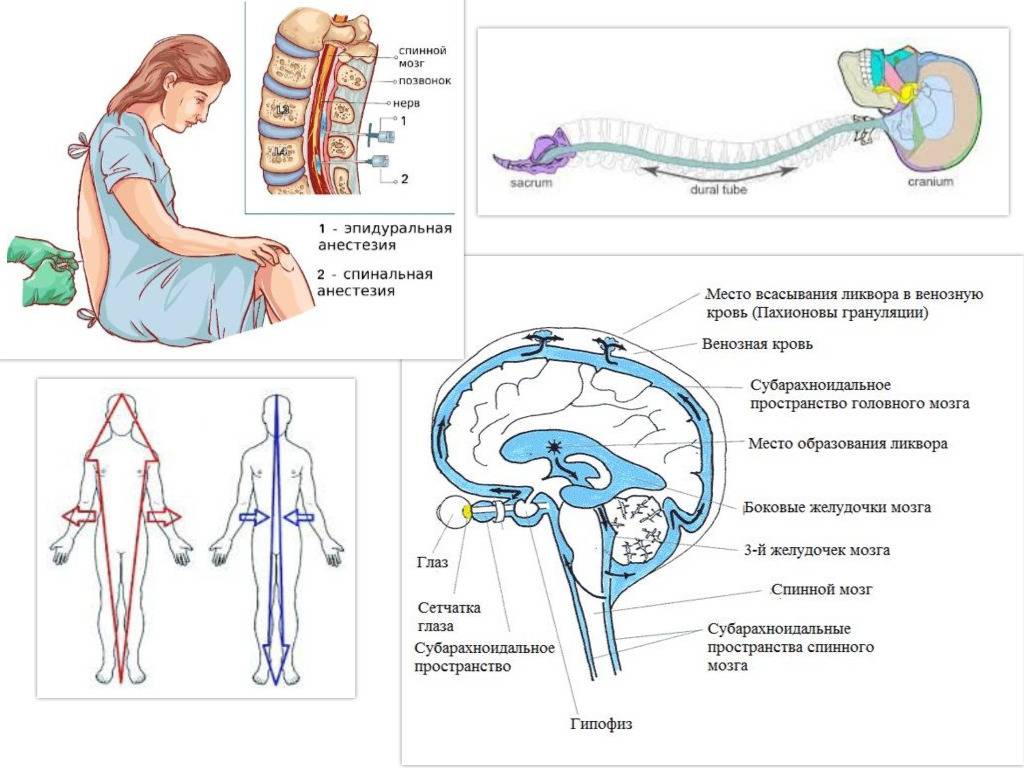
В случае применения этого вида анестезии иглу подбирают длиннее и тоньше и вводят ее на большую глубину. Происходит подобное потому, что спинальная (субарахноидальная) область позвоночника находится за эпидуральной, в непосредственной близости к стволу спинного мозга, т.е. дальше от поверхности. Заполнено это узкое пространство ликвором. Обезболивание наступает гораздо быстрее, как правило, на 10-минутном отрезке времени.
При данных видах обезболивающего воздействия механизм обусловлен разностью анатомических особенностей этих зон позвоночника. Дело в том, что спинной мозг – это букет из нервных волокон, пронизывающих сам позвоночник. В каждом его отделе находятся нервы, отвечающие за определенную область: грудную, шейную или поясничную. На этом и построен принцип обезболивания.
Первой анатомической зоной, через которую проходят нервы прежде, чем войти в спинной мозг, является эпидуральная. Это узкое пространство, заполненное не только нервными окончаниями и жиром, но и кровеносными сосудами. Когда в это место вводится анестетик, то происходит блокада именно нервных групп, а не спинного мозга.
Далее следует спинномозговое пространство, заполненное ликвором, находящееся в непосредственной близости к стволу головного мозга. Поэтому при спинальной анестезии блокируются нужные нервы на выбранном участке спинного мозга. При этом он полностью отключается в обезболенной области. Чаще всего этот вид наркоза производится в поясничных отделах.
Если судить о схожести процедур, то в обоих случаях:
- расслабляются мышцы, исчезают болевые симптомы и дискомфорт;
- сходные ощущения во время проведения процедуры;
- сидячее положение тела или лежа на боку.
Но имеются и различия. Это:
- области введения препаратов, соответственно, и пути воздействия на организм;
- глубина прокола: эпидуральная зона – неглубоко, спинальная – наоборот;
- толщина инъекционной иглы: в первом случае – гораздо толще;
- место введения медикамента: эпидуральное воздействие – на любом участке, нужном для проведения операции; спинальное – предпочтительно поясничный отдел;
- время ожидания эффекта: до получаса – эпидуральная, около 10 минут – спинальный наркоз;
- побочные реакции.
В остальных случаях можно применять эпидуральный наркоз. Так как значительное снижение артериальное давления во время этих манипуляций является частым побочным эффектом, то пациентам с нарушением в работе сердечно-сосудистой системы лучше постепенно привыкать к анестезии, дав возможность медработникам в случае надобности стабилизировать его состояние. Поэтому для таких групп больных лучше применить более медленную эпидуральную анестезию.
Дозы опиоидов для собак и кошек
| Препарат | Доза | Объем физиологического раствора (мл/кг) | Начало действия (мин) | Продолжительность действия (часы) |
| Морфин | 0,1мг/кг | 0,13-0,26 | 30-60 | 10-24 |
| Фентанил | 1,0-5,0мкг/кг | 0,26 | 15-20 | 3-5 |
| Буторфанол | 0,25мг/кг | 0,26 | 10-20 | 3-4 |
| Морфин + Бупивакаин 0,5% | 0,1 мг/кг 1,0 мг/кг | Объем местного анестетика | 10-15 | 16-24 |
В эпидуральной анальгезии морфин является препаратом выбора. Опиоиды можно вводить эпидурально без местных анестетиков, при этом хорошо воздействуя на волокна типа С (чувствительные) и плохо – на волокна типа А (двигательные), они не вызывают моторного блока. При такой ЭА животные могут ходить, но может присутствовать небольшая атаксия тазовых конечностей. Иногда местные анестетики в позвоночном канале распространяются более краниально, чем это ожидается.
Факторы, влияющие на краниальное распространение:
- размер, возраст, телосложение пациента (включая ожирение);
- увеличение внутрибрюшного давления (беременность, расширение желудка);
- объем вводимых препаратов;
- доза вводимых препаратов; скорость введения препарата; направление среза иглы;
- положения пациента.
У возрастных животных объем и растяжимость ЭП уменьшаются, поэтому при введении одинаковой дозы у пожилых пациентов анестетик распространяется более краниально, чем у молодых. Чтобы предотвратить слишком высокую блокаду, возрастным пациентам вводят меньшую дозу анестетика.
Пациенты с ожирением имеют больше жировой клетчатки в ЭП, что приводит к снижению объема ЭП. Снижение объема пространства требует уменьшение дозы анестетика.
Вследствие увеличения внутрибрюшного давления возрастает объем эпидурального венозного сплетения, что приводит к снижению объема и растяжимости ЭП и, соответственно, к более высокому уровню блокады по сравнению с ожидаемым.
Следует избегать положения пациента вниз головой. Блок местными анестетиками до уровня Т1 приводит к параличу межреберных мышц, а до С5-С7 – параличу диафрагмы.
Возможные осложнения эпидуральной анестезии:
- Кровотечение и образование гематомы в позвоночном канале. Травма эпидуральных вен иглой часто вызывает небольшое кровотечение в позвоночном канале; обычно оно носит доброкачественный характер и разрешается без лечения. Клинически значимая гематома может возникать после ЭА при нарушениях свертываемости крови.
- Неправильное положение иглы в позвоночном канале может привести:
- а) к неадекватной анестезии или анальгезии (отсутствию блокады, односторонней или мозаичной блокадам);
- б) к внутрисосудистому введению местного анестетика (осложнения со стороны ЦНС – судороги, утрата сознания; со стороны сердечно-сосудистой системы – артериальная гипотония, аритмия, шок);
- в) к непреднамеренной субарахноидальной блокаде (в таком случае необходимо снижать дозу анестетика на 50-75% от исходной).
- Проникновение инфекции в позвоночный канал. Менингит и эпидуральные абсцессы – крайне редкие осложнения. Необходимо соблюдать правила асептики при выполнении блокады.
- Высокая блокада. Причины: чрезмерная доза анестетика; применение стандартной дозы анестетика у тех пациентов, которым она должна быть снижена; необычно высокая чувствительность к анестетику; чрезмерное распространение препарата в краниальном направлении. Высокая блокада может стать причиной гипотензии и гиповентиляции вследствие висцеральной симпатической блокады и паралича межреберных мышц. Пациентам с этим осложнением, вероятнее всего, потребуется вентиляционная и гемодинамическая поддержки, которые включают в себя оксигенотерапию, искусственную вентиляцию легких, инфузионную терапию, введение вазопрессоров.
- Задержка мочеиспускания. Эпидуральная блокада на пояснично-крестцовом уровне снижает тонус мочевого пузыря и угнетает рефлекторное мочеиспускание. Необходимо наблюдать в послеоперационный период за наличием акта мочеиспускания. В случае отсутствия последнего рекомендовано отводить мочу отдавливанием или катетеризацией мочевого пузыря.
Противопоказания к проведению эпидуральной анестезии:
- Коагулопатия и лечение антикоагулянтами.
- Выраженная гиповолемия.
- Наличие инфекции (сепсис, инфекция кожи в месте пункции).
- Неврологические дисфункции.
- Заболевания ЦНС.
- Анатомические нарушения, усложняющие технику выполнения пункции.
Ощущения
После непосредственного введения лекарственного препарата человек плавно начинает чувствовать тяжесть в ногах или легкое покалывание. Это говорит о том, что начинает действовать введенный препарат. Через несколько минут чувствительность полностью пропадает. Перед операцией врач должен произвести пробу на предмет потери чувствительности. Если вдруг при этом человек ощутил неприятное ощущение, больше похожее на удар током, стоит немедленно сказать об этом медику.
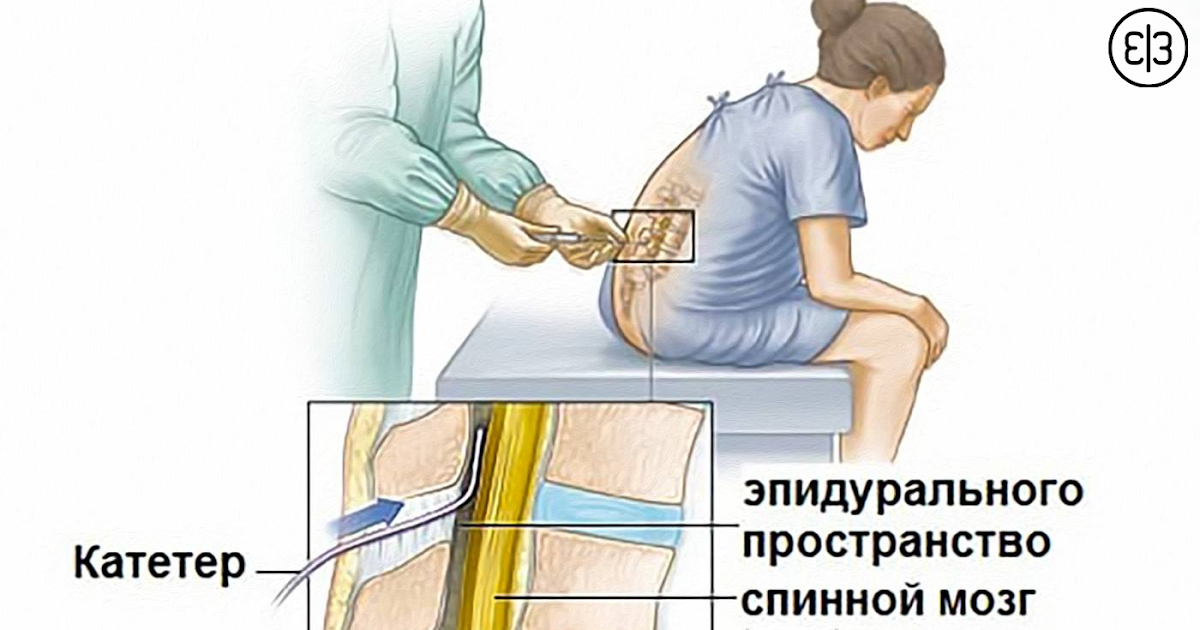
В отдельных ситуациях может потребоваться более долгая спинальная анестезия. В данном случае на место предыдущего прокола ставится специальный инструмент – катетер, для дополнительного введения лекарства.
2 Как делается спинальная анестезия?
Как долго и как делают спинальную анестезию? Начать нужно с того, куда именно вводят лекарственные препараты. Вводит их врач в субарахноидальное пространство спинного мозга, так как именно здесь локализуются нервные ответвления, блокировка которых предотвращает болевые ощущения.
В большинстве случаев пункционный прокол делают между 2 и 5 поясничными позвонками. Предпочтительным местом является пространство между 2 и 3 позвонками. На итоговый выбор места прокола влияет анамнез пациента, в частности наличие болезней позвоночника, предыдущих операций на нем или травм.
Сколько по времени длится проведение спинального обезболивания? Обычно эта процедура занимает не более 15 минут.
2.1
Что чувствует пациент?
Больно ли во время проведения спинальной анестезии? Частый вопрос пациентов, которым предстоит данная процедура. На самом деле в большинстве случаев особо болезненных ощущений во время процедуры пациент не испытывает
.
Возможен легкий дискомфорт, который достаточно быстро (в течение нескольких минут) полностью проходит. После проведения спинального обезболивания ощущается покалывание в ногах.
Несмотря на то, что это вполне обычное состояние, расскажите о своих ощущениях анестезиологу, даже в том случае, если с легкостью можете их терпеть. Обращаясь к специалисту, не меняйте положения тела и не поворачивайте голову: во время манипуляции вы должны оставаться неподвижными.
2.2
После спинальной анестезии: самочувствие, ощущения
После процедуры возможны различные дискомфортные ощущения. Большое количество пациентов жалуется на то, что первое время болит голова или спина. Как правило, боли умеренные, и не требуют принятия медикаментозных средств.
Когда можно вставать пациенту – решает наблюдающий врач. Самостоятельные попытки встать чреваты последствиями, поэтому принимая такое решение пациент должен предварительно спросить разрешения у врача.
2.3
Проведение спинальной анестезии (видео)
2.4
Возможные последствия
Обычно спинальная анестезия проходит достаточно гладко и без каких-либо осложнений. Тем не менее, риск развития побочных эффектов все же есть.
Чаще всего наблюдаются следующие нежелательные явления:
- Головные и спинные боли, боли в нижних конечностях (шанс развития – около 1%). Проходят обычно самостоятельно, без необходимости в приеме медикаментов.
- Падение артериального давления (шанс развития – около 1%). Эффект устраняют с помощью введения специальных препаратов внутривенно и обильным питьем.
- Задержка мочеиспускания (шанс развития – менее 1%). Не требует никакого лечения, проходит в течении суток самостоятельно.
- Неврологические расстройства (нарушения чувствительности, онемение, мышечные слабости или судороги). Возникают очень редкое (примерно в 0,01% случаев). Тактика их лечения зависит от тяжести и определенных нюансов, поэтому заблаговременно расписать тактику действий не представляется возможным.
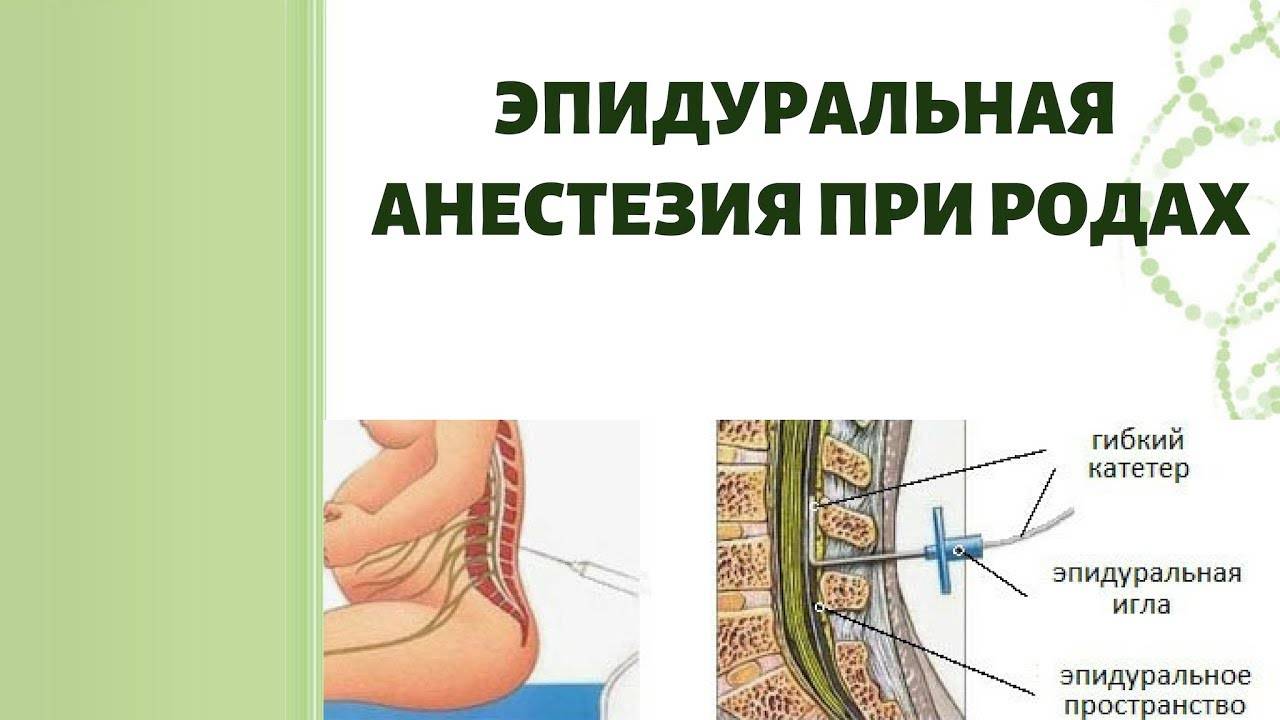
Рождение ребенка – сложный процесс, который не всегда проходит так, как запланировано. При затяжных родах, а также по ряду показаний со стороны здоровья матери и младенца, требуется хирургическое вмешательство.
Эпидуральная анестезия при кесаревом сечении – частичное обезболивание, наиболее часто применяющееся в этой ситуации.
При проведении операции женщина пребывает в сознании и может увидеть своего ребенка с первых минут его жизни. Альтернативой эпидуральной является спинальная анестезия. Оба вида наркоза схожи по своему воздействию, но все же имеют некоторые отличия.
Попробуем разобраться, в чем разница между ними, какое обезболивание лучше, а также остановимся на возможных осложнениях процедуры и восстановлении после нее.
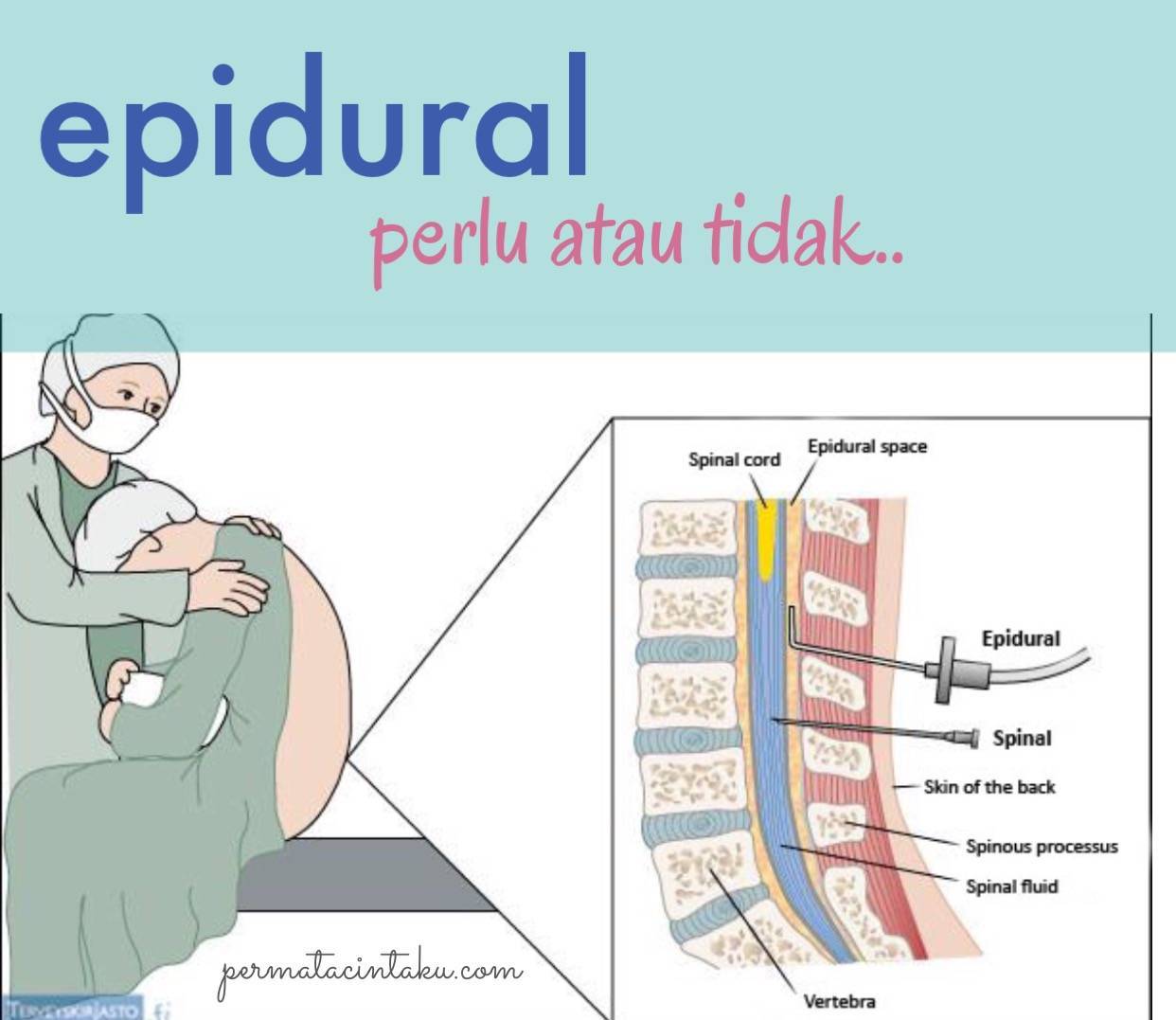
Во время процедуры в поясничный отдел позвоночника, предварительно обработав кожу в месте инъекции антисептиком, вводят препарат с анестезирующим действием. Игла проникает в эпидуральную область, находящуюся перед субарахноидальным слоем, состоящую из жировой ткани и нервных окончаний.
Она расположена близко к поверхности, поэтому выполняется относительно неглубокая инъекция. Пациентка в момент введения анестезии, должна лежать на боку, подведя колени к животу или сидеть, округлив спину.
После укола нервные окончания блокируются, из-за чего женщина временно перестает ощущать боль в нижней половине тела. Анестезия действует не сразу, ожидаемый эффект наступает в течение получаса после инъекции.
Что такое нерабочие праздничные дни
Но почему мы говорим только об обычных выходных, которые большинство из нас ожидают в субботу и воскресенье? Мы уточнили у нашего юриста, что же такое нерабочие праздничные дни и чем они отличаются от обычных выходных в современных реалиях.
фото из личного архива Юлии Холодионовой  / 
Специалист нам рассказала, что к нерабочим праздничным дням относятся всем хорошо известные праздники:
- Новогодние каникулы;
- Рождество Христово;
- День защитника Отечества;
- Международный женский день;
- Праздник Весны и Труда;
- День Победы;
- День России;
- День народного единства.
Причем каждый год дни отдыха могут переноситься. Но почему это происходит? Как оказалось, делается это специально, чтобы нерабочие праздничные дни не совпадали с выходными. Обычно даты праздничного отдыха переносят на следующий рабочий день после того, как отмечается торжественная дата. Именно поэтому количество дней отдыха у россиян меняется.
Но иногда жизнь вносит свои коррективы. Давайте вспомним прошлый год. Для всех он выдался очень сложным, поскольку в мире бушевала пандемия коронавируса. В России был объявлен карантин, из-за которого президент издал указ и объявил несколько нерабочих дней. Точнее, это были целые периоды. Но что же было с зарплатой у россиян, которые не работали в это время? Она сохранилась! А те, кто продолжал исправно выполнять свои обязанности, получили заработную плату в одинарном размере.
В этом году президент издал новый указ, согласно которому в перечень нерабочих дней с сохранением заработка теперь входят дни с 4 по 7 мая. В этом случае в приказе о направлении на нерабочие дни с сохранением заработка целесообразно указать, что такие дни являются нерабочими на основании указа президента России, работников нужно уведомить.
Если потребуется, чтобы работники выполняли трудовые обязанности в период с 4 по 7 мая, то нужно получить от них согласие на привлечение к работе. Не допускается привлекать к такой работе беременных женщин и несовершеннолетних работников даже при наличии их согласия. Женщин, имеющих детей в возрасте до 3 лет и/или детей-инвалидов, можно привлекать при условии, что они будут письменно ознакомлены со своим правом отказаться от ее выполнения.
Если имеются дистанционные работники, то им можно предложить вариант выполнения трудовых обязанностей в период с 4 по 7 мая, но с оплатой в обычном размере.