Как лечат гастрит и гастродуоденит?
Лечение этих заболеваний требует от пациента соблюдения специальной диеты, приема лекарственных препаратов и терпения, так как курс терапии будет длительным. При гастродуодените надо организовать правильный режим дня. Необходимо отказаться от больших физических нагрузок и стрессов
При гастрите особое внимание следует уделять правильному питанию. Отказаться нужно от продуктов, обладающих раздражающим действием на слизистые оболочки: крепкого чая, кофе, кислых фруктов, жареной и жирной пищи, шоколада, цельного молока
Такую диету соблюдают в течение недели, после чего начинают вводить в рацион новые продукты.

Так как гастродуоденит чаще всего имеет инфекционное происхождение, врач назначает курс антибактериальной терапии. Существует несколько эффективных схем лечения, применение которых позволяет избавиться от хеликобактер пилори. Терапевтический курс включает прием препаратов, направленных на подавление активности желез, вырабатывающих соляную кислоту. Существует несколько групп таких средств, необходимость применения препаратов оценивается лечащим врачом. Ориентироваться необходимо на выраженность симптомов, реакцию организма на лечение.
Антациды , нейтрализующие уже имеющуюся в желудке кислоту, их прием способствует более быстрому заживлению эрозий. Препараты устраняют изжогу и боли в эпигастральной области. Принимают их до употребления пищи и основных лекарств, так как антациды способны воздействовать на процесс всасывания активных веществ. Восстановлению функций пищеварительной системы способствует применение лекарственных средств на основе домперидона. Таблетки принимают за 30 минут до еды, инъекции делают 3-4 раза в день. Действующее вещество улучшает перистальтику кишечника, благодаря чему усвоение пищи происходит быстрее.
https://youtube.com/watch?v=RyGln1s-6II
Лечение гастродуоденита включает применение пребиотиков и пробиотиков, способствующих восстановлению нормальной микрофлоры. Симптоматическая терапия подразумевает прием сорбентов, анальгетиков, ферментов и обволакивающих средств. В период ремиссии для предотвращения повторного возникновения заболевания используется физиотерапевтическое лечение и фитотерапия. Любое заболевание проще предотвратить, чем лечить. Профилактика гастрита и гастродуоденита основывается на общих принципах. Это правильное питание, отказ от вредных привычек, соблюдение режима дня, своевременное обращение к врачу.
Что это такое
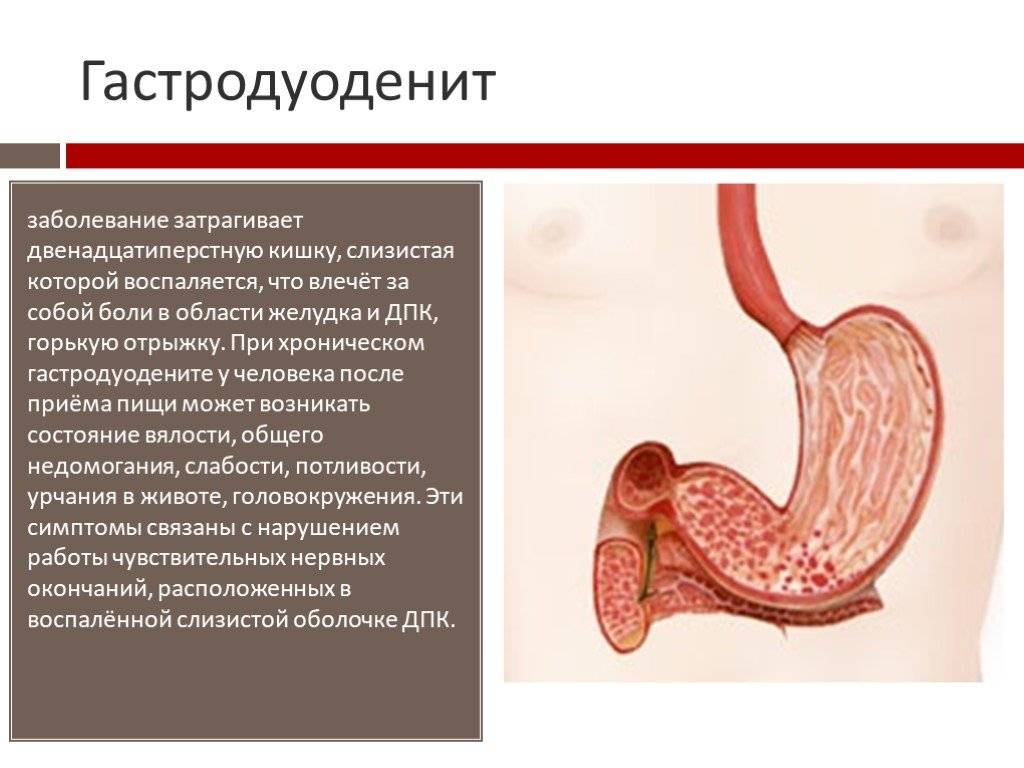
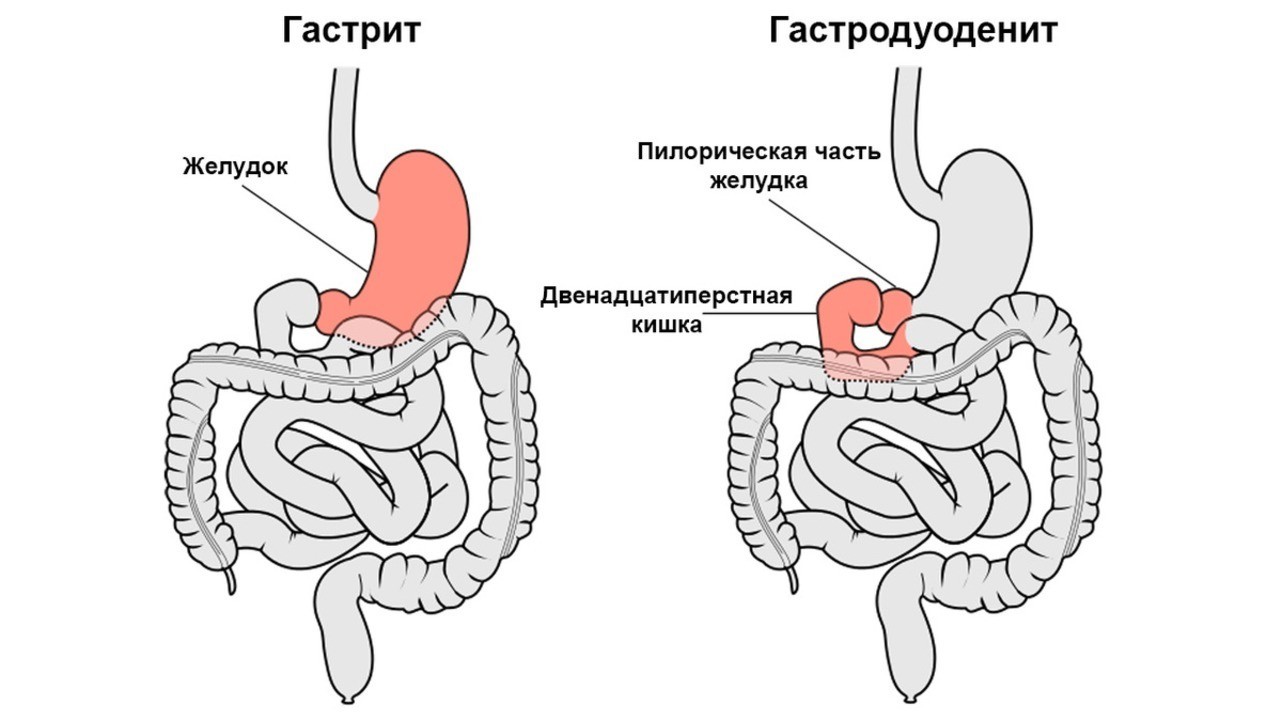
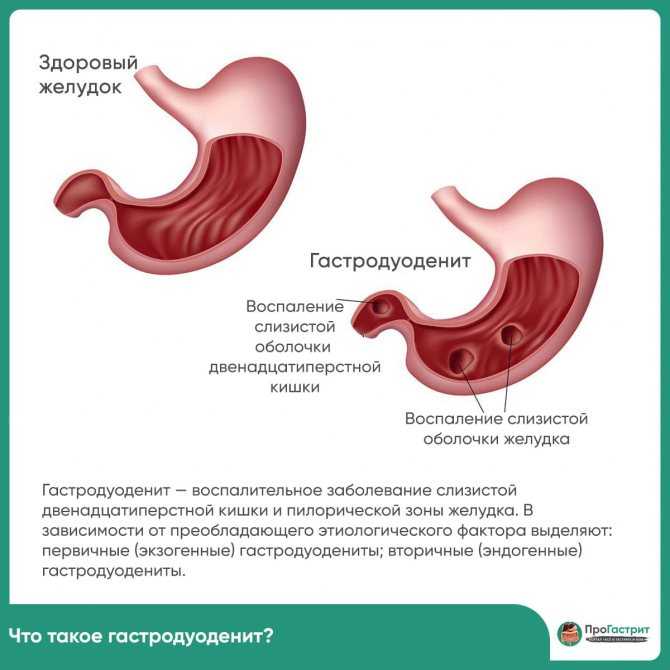
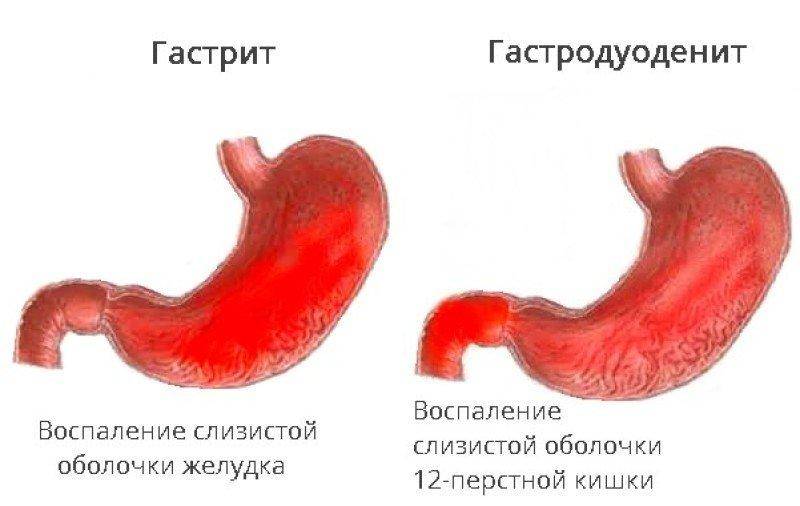
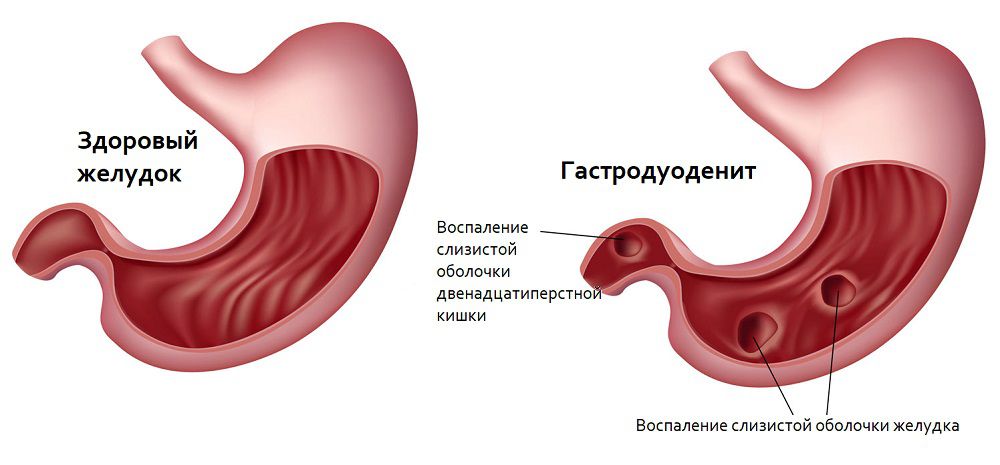
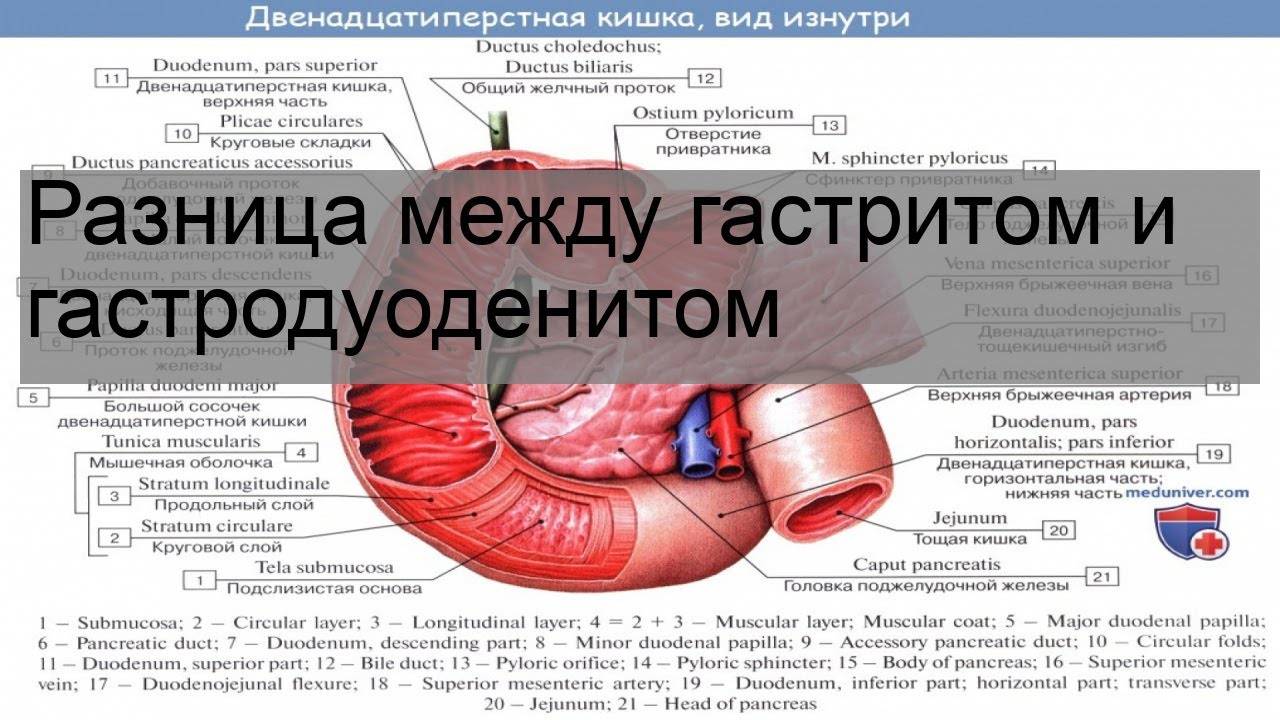
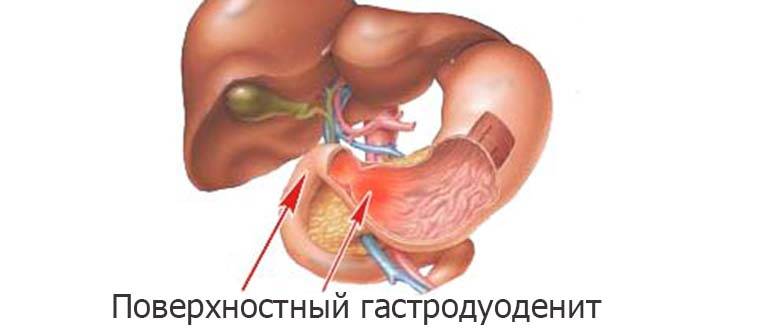
Гастродуоденитом называют воспаление пилорической части желудка (та, что выходит в кишечник) и двенадцатиперстной кишки (ДПК). Другими словами, это сочетание гастрита и дуоденита. Протекает эта болезнь тяжелее, чем упомянутые патологи в отдельности. Соответственно, гастродуоденит и хуже поддается лечению. Если форма заболевания хроническая, периоды ремиссии (затихания) сменяются обострениями.
Для хронического гастродуоденита характерна постепенная утрата клетками регенеративных функций. Со временем они отмирают, что приводит к нарушению секреторных, моторных и эвакуаторных функций пилорического отдела желудка и ДПК¹.
Точных статистических данных относительно хронического гастродуоденита нет. По некоторым источникам, болезнью страдают до 30% людей². При этом патология часто встречается и среди детей — нередко воспалительные процессы в желудке и ДПК начинаются еще в детском и подростковом возрасте. Как правило, виной тому бактерия Helicobacter pylori.
Воспаление обычно начинается в желудке и распространяется ниже, в ткани ДПК. Со временем развивается метаплазия — замещение одних функциональных клеток слизистой другими. Затем уже измененные части тканей ДПК подвергаются воздействию кисломого содержимого желудка (при гастродуодените обычно повышается кислотность желудка), что только усугубляет воспалительный процесс.
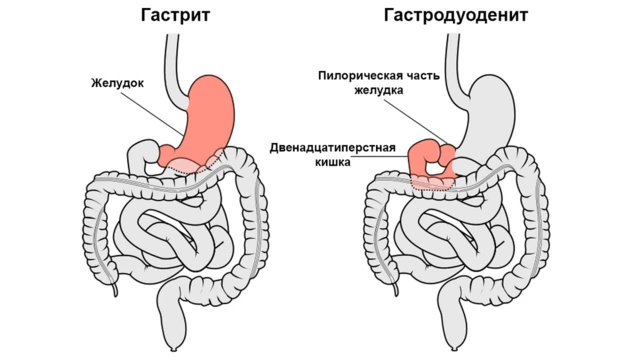 Рисунок 1. Гастрит и гастродуоденит. Изображение: Olek Remesz (wiki-pl: Orem, commons: Orem) / Wikipedia (CC BY-SA 2.5)
Рисунок 1. Гастрит и гастродуоденит. Изображение: Olek Remesz (wiki-pl: Orem, commons: Orem) / Wikipedia (CC BY-SA 2.5)
Лечение
При назначении лекарственной терапии врач учитывает состояние пациента, степень поражения, кислотность. Помимо основной болезни, могут быть выявлены и другие патологии или инфекции, и это нужно учитывать. Соблюдение режима питания и приема лекарств под наблюдением гастроэнтеролога гарантирует благоприятный исход болезни. Тем более поверхностный гастродуоденит – самая начальная стадия, которая легко поддается лечению.
Медикаменты
Цель назначения лекарственных препаратов – восстановление нормальной кислотности, улучшение регенерации клеток в местах поражения, восстановление слизистой. При обнаружении бактериальной инфекции назначаются противомикробные препараты. Для купирования боли применяются обезболивающие и спазмолитики. Также в лечении поверхностного гастродуоденита врач назначает средства для защиты слизистой. Это альгинаты, антациды, витамины А, Е, B. Для нормализации сна используются седативные средства.
Питание
Роль питания чрезвычайно важна. Вместе с налаженной диетой повысится эффективность лекарств. Пациенту назначается щадящая диета, особенно во время обострения (острой фазы): разваренные каши, кисель, перетертая еда без приправ. Поверхностный гастродуоденит исключает из рациона любую еду, раздражающую кишечник: острое, кислое, жирное. Есть нужно до 4–6 раз в сутки, небольшими порциями, без переедания. При хронической болезни достаточно соблюдать общие правила здорового питания. Если какая-то пища вызывает плохое самочувствие, нужно ее исключить из рациона.
Эзофагогастродуоденоскопия
Минздрав прописал в 2010-м, что исследовательский кабинет (отделение) гастроэнтеролога должен содержать минимум два эндоскопа (рабочий и запасной) с набором взятия биопсии (проба тканей организма).
История
Впервые метод применил Адольф Кусмаул (Германская империя) в 1868-м. Технология совершенствовалась: к середине XX века появились первые гастроскопы на основе волоконной оптики. Уменьшились размеры проглатываемой части. Современные модели в поперечнике размером с мизинец, а панораму эпителия желудка записывают на видео.
Прибором определяется эзофагит, иногда бульбит. При дуодените используется для уточнения диагноза.
Противопоказания
У 1% пациентов возникают кровотечения или прободение внутренних органов
Известны случаи, когда дети после процедуры сходили с ума, несмотря на меры предосторожности
Медикаментозное лечение острого гастрита и дуоденита

При возникновении таких заболеваний пациентам приходится пройти длительное лекарственное лечение, которое дополняется специальной диетой и комплексом физиотерапевтических процедур:
- Прежде всего, пациенту необходимо перейти на диетическое питание. Врач подбирает индивидуальный рацион для него.
- Регулярный режим дня. Пациенту следует придерживаться графика, в котором есть время для полноценного отдыха.
- Исключение физической активности. Больные должны избегать стрессовых ситуаций.
- Если причиной развития патологии является бактерия, врач назначает курс антибиотиков. Также обязательно прописываются препараты, которые нормализуют выработку соляной кислоты.
- В лечебный курс включаются антациды. Эти лекарства помогают справиться с болевым синдромом и устранить неприятные симптомы, такие как изжога.
- Для восстановления нормальной работы желудка специалисты прописывают препараты с домперидоном. Их прием позволяет устранить ощущение тяжести в желудке и ускорить процесс пищеварения.
- Для восстановления нормальной микрофлоры в кишечнике больным назначают пребиотики и пробиотики.
- В лечебный курс включаются обволакивающие препараты и спазмолитики.
- В процессе выздоровления пациенты могут употреблять фиточаи и пройти курс физиотерапевтических процедур.
Как отличаются проявления болезней?
Признаки гастрита и гастродуоденита могут разниться лишь несущественно. Их разделяют на две обширные группы: болевой синдром и симптомы расстройства пищеварения.
Болевой синдром отличается появлением постоянных болей в эпигастральной области.
При гастрите они очень часто появляются после еды, при гастродуодените — натощак. Боль часто отдает в спину, левый бок и лопатки, благодаря чему человек может спутать данное заболевание с острой сердечной недостаточностью.
Боль может быть настолько невыносимой, что человек не способен вести обычный жизненный образ. Больной становится нервозным, он остро откликается на небольшие раздражители.
Часто встречается нарушение сна. Эти признаки делают клиническую картину гастродуоденита намного выраженнее.
Собственно невыносимая боль становится основанием для обращения к доктору.
Диета при рефлюкс гастрите
Диспепсический синдром отличается возникновением нескольких признаков, которые связаны с воспалением слизистых оболочек и нарушением моторики желудка.
Отрыжка с кислым или тухлым запахом — нередкий спутник гастрита. При гастродуодените она комбинируется с ощущением тяжести в эпигастральной области, быстрым насыщением, отвращением к пище, потерей веса.
Боли при гастрите появляются после еды, благодаря этому больной пытается отказываться от перекусов. При гастродуодените аппетит, напротив, может усиливаться.
Заболевание отличается и нестабильным стулом.
Причины
Гастродуоденит бывает хроническим и острым. В зависимости от особенностей течения выделяют симптоматику, тактику лечения и способы инструментальной диагностики.
Причины острой формы
Гастродуоденит острый встречается намного реже из-за стертых клинических признаков. Патологию выявляют случайно при обследовании органов ЖКТ на предмет других заболеваний. Выделяют несколько основных причин появления острой формы гастродуоденита:
отравления (пищевые, бытовые, химические);
инфекционные заболевания органов ЖКТ;
хронические заболевания органов или систем;
стрессы, переутомление;
некоторые психические заболевания.
Эмоциональная нестабильность приводит к увеличению секреции соляной кислоты, снижает защитные функции желудка, кишечника, органов ЖКТ. Нелеченные острые формы часто приводят к быстрой хронизации процесса.
Причины хронической формы
Хронический гастродуоденит появляется из-за неадекватного лечения острого первичного процесса или при постоянно имеющих место провоцирующих факторов. Для гастродуоденита больше характерно хроническое течение с цикличными эпизодами обострения под воздействием различных провоцирующих факторов.
Основными причинами являются следующие:
хеликобактерная инфекция;
генетические факторы;
острый гастродуоденит в анамнезе пациента;
постоянные стрессы, переутомление;
отсутствие режима питания, сна, бодрствования;
хронические заболевания кишечника, желудка, желчного пузыря;
стойкие нарушения функции почек, печени, сердца и легких;
заболевания крови:
длительное медикаментозное лечение;
химиотерапия;
вредные привычки.
Частой причиной появления гастродуоденита является бактерия Хеликобактер пилори. Бактерия есть в микрофлоре желудка у любого человека, но под воздействием некоторых пусковых механизмов начинается ее патогенное воздействие:
расстройство гормональной регуляции;
расстройства нервной системы;
нарушение регенеративных функций слизистых тканей:
разбалансированность системы определенных клеток.
Выделить какую-то одну причину довольно сложно. Часто патология носит многофакторный характер. Учитывая полиэтиологичность заболевания, следует учитывать множество факторов при проведении дифференциальной диагностики.
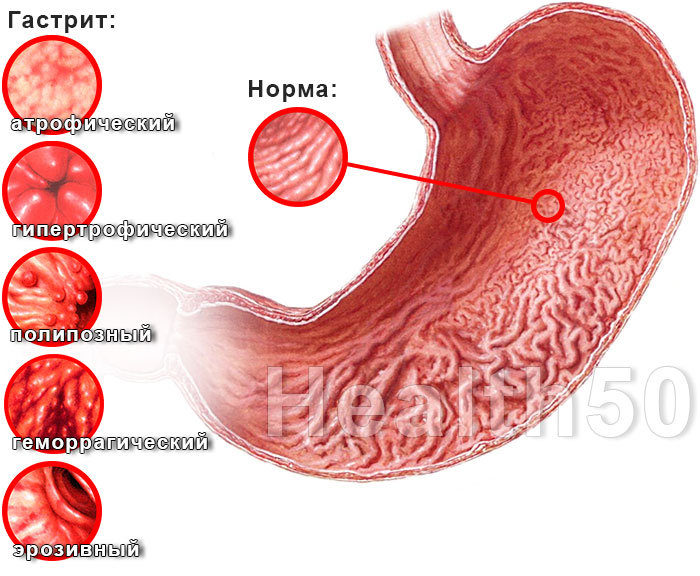
Эндоскопическая характеристика гастрита
Классификация гастродуоденита не проведена. Используется деление, применяемое при гастрите. По эндоскопической картине выделяют:
- поверхностный гастрит;
- эрозивный гастрит;
- атрофический гастрит;
- геморрагический гастрит;
- гиперпластический гастрит.
Атрофический гастрит — следствие аутоиммунных нарушений или хронического заражения микробом хеликобактером. На ранних стадиях вызывает поверхностный гастрит (также называемый неатрофическим).
Неатрофический гастродуоденит
Выше приведена классификация внешнего вида, без учёта причин возникновения заболевания. Поверхностный гастродуоденит выявляется по результатам исследования, описанного ниже.
Диагностика
Верификацию диагноза хронического гастродуоденита осуществляют на основании определённого диагностического алгоритма, включающего гастродуоденоскопию с прицельной биопсией слизистой оболочки, определение НР, уровня кислотной продукции, моторных нарушений двенадцатиперстной кишки. Диагноз должен включать тип гастрита, дуоденита, локализацию и активность воспалительного процесса, характер кислотообразующей функции и фазу болезни.
Прогресс в гастроэнтерологии связан с внедрением (1973 г.) в практику нового метода диагностики – эндоскопии, который позволил пересмотреть многие аспекты гастродуоденальных заболеваний у детей. Далеко вперёд шагнуло развитие эндоскопической техники. Использование аппаратов с двумя плоскостями свободы (вместо первых японских эндоскопов типа Р «Olympus»), имеющими различные диаметры рабочей части (5-13 мм), позволяет осуществлять исследования у детей различного возраста, начиная с рождения. На смену осмотру слизистых оболочек через окуляр эндоскопа в условиях монокулярного интенсивно освещённого поля зрения пришла видеоэндоскопия. Видеокамеры передают изображение слизистой оболочки на телеэкран, повышая тем самым качество изображения (стало возможным фиксировать изменения различных отделов органов пищеварения не только статическими фотографиями или слайдами, но и в виде динамических видеофильмов). В последнее время появились системы, позволяющие получать и хранить высококачественное цифровое изображение с помощью компьютера.
Эзофагогастродуоденоскопия – критерий диагностики гастродуоденитов и язвенной болезни у детей.
Гастродуоденофиброскопия позволяет определить локализацию воспалительного процесса, провести прицельную аспирационную биопсию гастродуоденальной слизистой оболочки для уточнения характера и выраженности патоморфологических изменений. кишки отмечают у 34% больных, в желудке – у 12%.
Цитологический метод помимо уровня плотности колонизации НР позволяет определить наличие и степень выраженности пролиферативных процессов и тем самым диагностировать форму и активность течения гастродуоденита. Характерная особенность таких тестов – высокая точность результатов и возможность своевременно корректировать терапию для предупреждения рецидивов болезни. Рентгенологическое исследование у больных с хроническим гастродуоденитом проводят при осложнённых состояниях (пенетрация, перфорация язвенных дефектов) и при постоянных болях в животе, несмотря на адекватную терапию, а также у больных с частыми рецидивами заболевания.
Для изучения моторной функции желудка используют наружную электрогастрографию, позволяющую записывать биотоки желудка с поверхности тела: у 70% больных детей школьного возраста отмечен гипокинетический тип моторики.
Показатели крови, мочи и другие инструментальные методы обследования не содержат специфических диагностических признаков гастродуоденита, их проводят для диагностики сопутствующих заболеваний и при развитии осложнений.
Хронический гастродуоденит следует дифференцировать с язвенной болезнью, панкреатитом, холепатиями, острым аппендицитом, колитами.
Абдоминальный синдром также возможен при геморрагическом васкулите, узелковом полиартериите, ревматизме, сахарном диабете, пиелонефрите. Основные дифференциально-диагностические критерии – эндоскопические и морфоцитологические признаки гастродуоденита, а также отсутствие специфических симптомов, характеризующих заболевания, с которыми проводят дифферен-циальную диагностику. Оставайтесь рядом с нами на facebook:
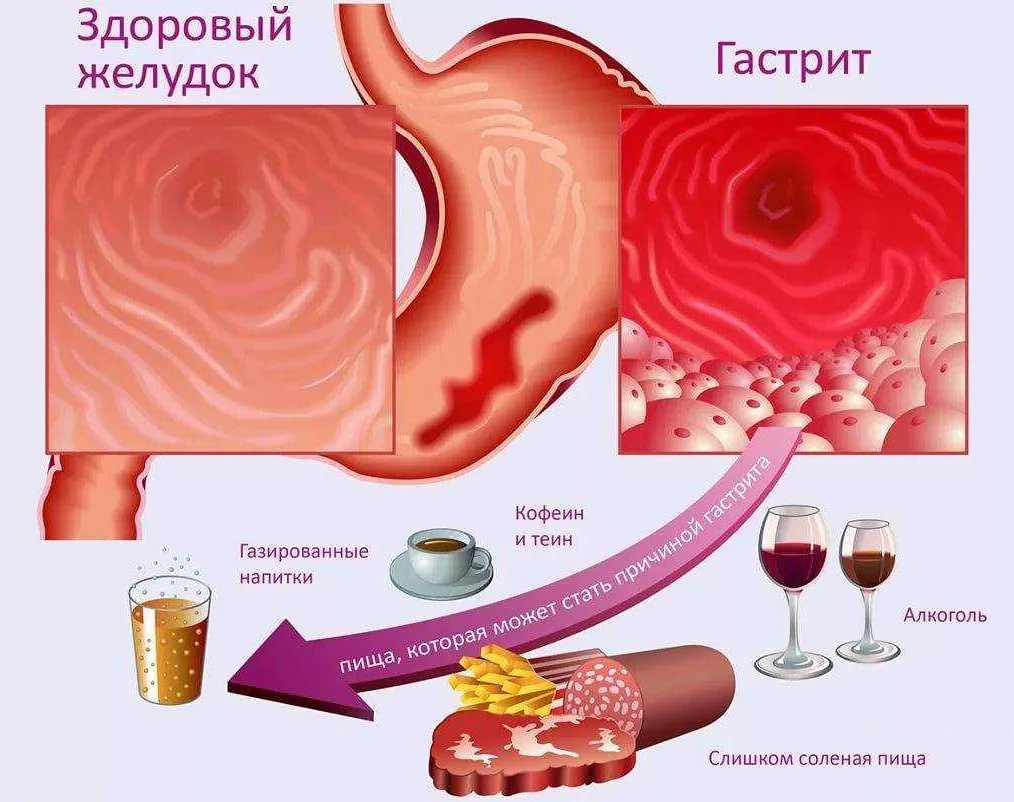
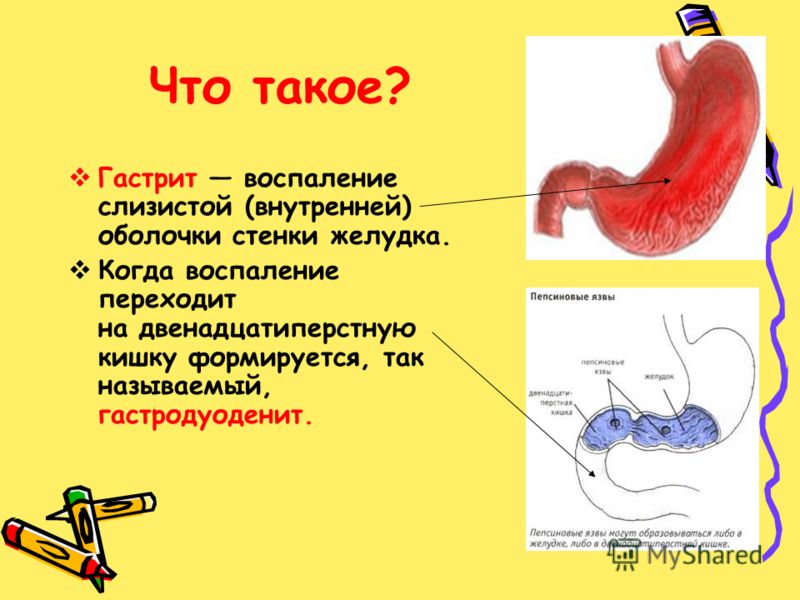
Гастрит
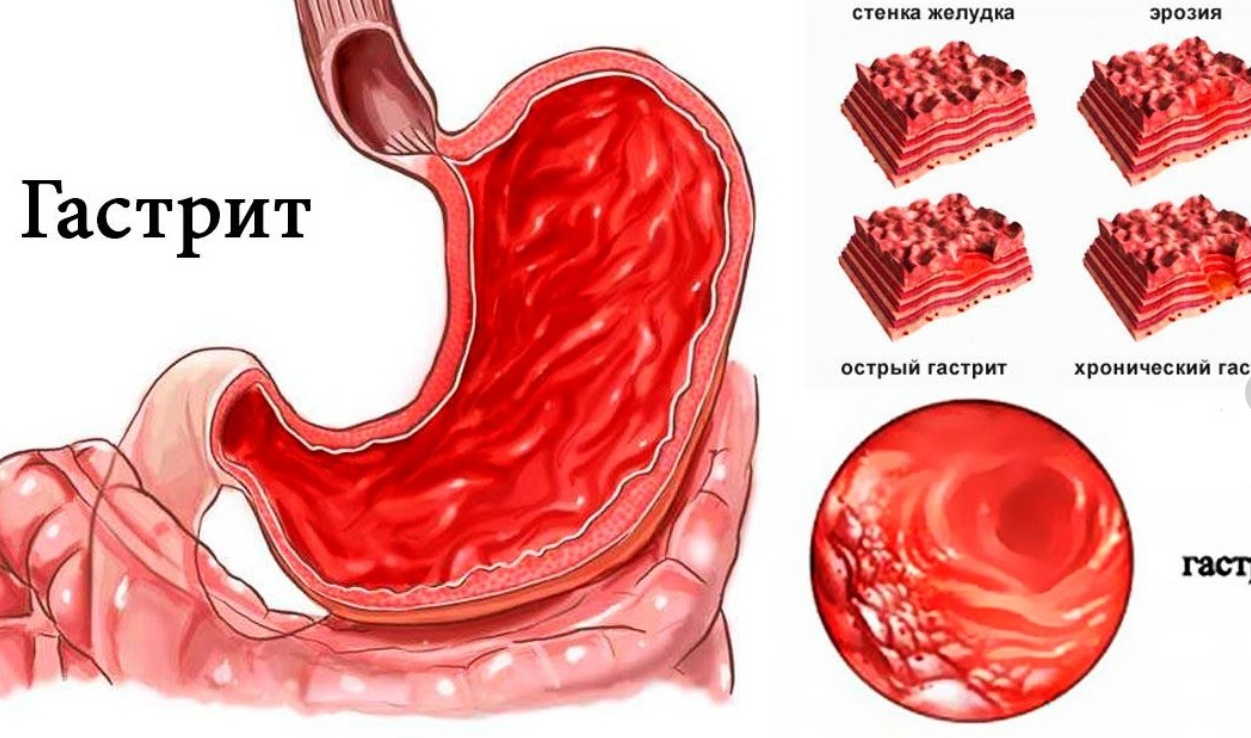
Речь идет о воспалительном процессе слизистой оболочки желудка. Гастрит может быть острым и хроническим. Острое повреждение слизистой оболочки желудка может появиться при действии экзогенных факторов. К ним можно отнести следующие:
- алкоголь;
- курение;
- очень острая пища;
- использование по ошибке или умышленно сильных кислот и щелочей, других токсических соединений;
- лекарственные препараты с ульцерогенным эффектом (большей частью речь идет о нестероидных противовоспалительных средствах);
- производственные яды.
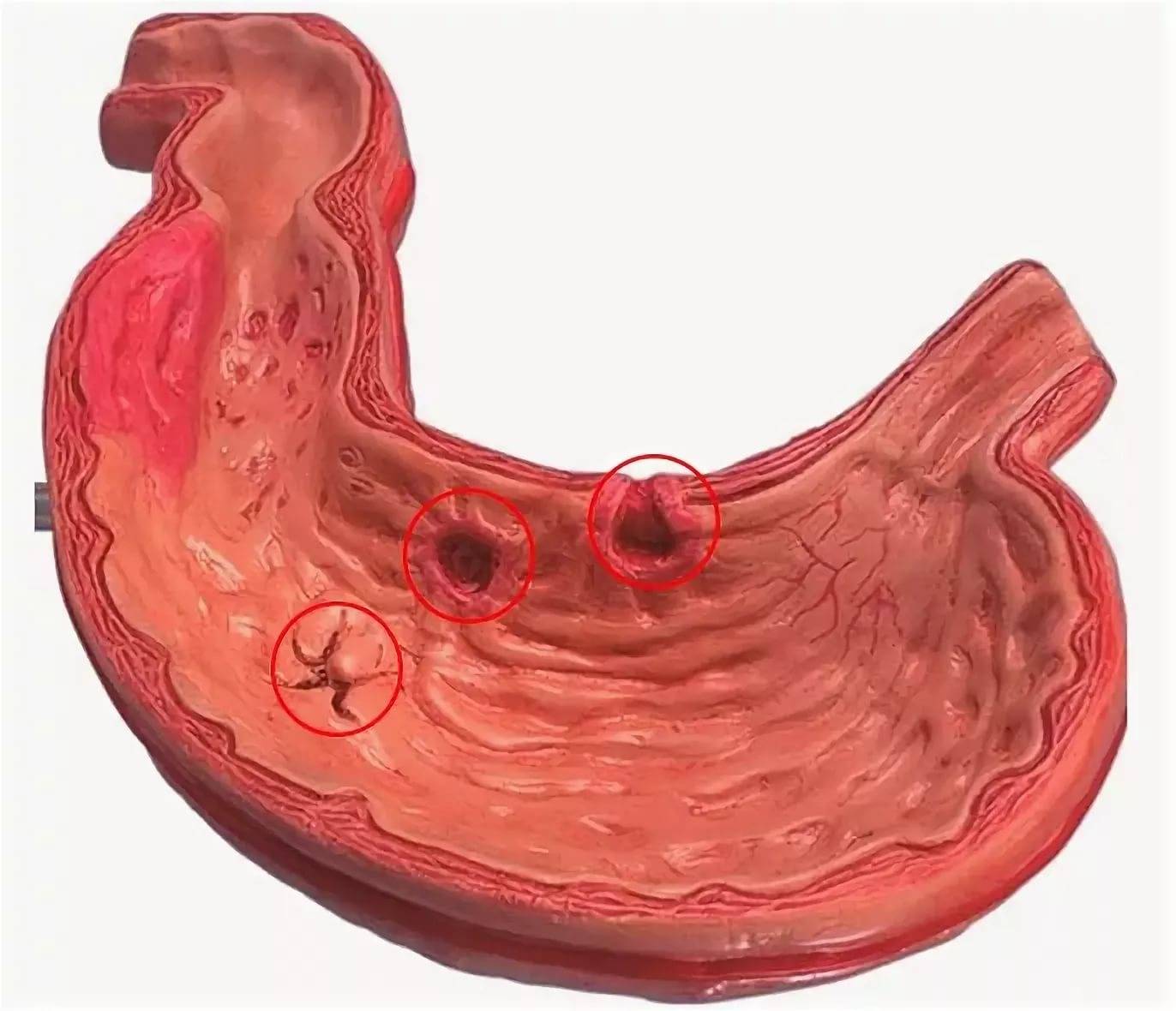
Морфологический субстрат заболевания — эритема, отечность или наличие эрозий. Если появляется язва, то говорят о язвенной болезни желудка. Эрозия — дефект слизистой оболочки желудка, при котором глубже мышечной пластинки целостность не нарушается.
Хроническое воспаление слизистой желудка
Хронический гастрит, как и дуоденит, — кислотозависимое заболевание. При этом нарушен баланс между факторами защиты (это слизь, простагландины, бикарбонаты) и кислотной агрессией.
Гастрит возникает при наличии таких предрасполагающих факторах, как неправильное, нерациональное питание, злоупотребление солёной, жирной, копчёной, острой пищей. Курение с алкоголем также относятся к факторам риска развития хронического воспаления желудка.
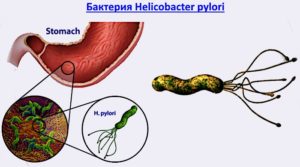 Чаще всего это заболевание бывает вызвано инфекционным возбудителем — Helicobacter pylori. Бактерия передается от человека к человеку бытовым, пищевым, контактным, а также водным путём. Инфекционисты считают, что заразиться можно через совместное пользование предметами гигиены, поцелуи. Этот инфекционный агент очень хорошо приспособлен к условиям кислой агрессии желудка, поэтому вылечить хеликобактериоз не так просто. Необходимы антибиотики.
Чаще всего это заболевание бывает вызвано инфекционным возбудителем — Helicobacter pylori. Бактерия передается от человека к человеку бытовым, пищевым, контактным, а также водным путём. Инфекционисты считают, что заразиться можно через совместное пользование предметами гигиены, поцелуи. Этот инфекционный агент очень хорошо приспособлен к условиям кислой агрессии желудка, поэтому вылечить хеликобактериоз не так просто. Необходимы антибиотики.
Гастрит типа С развивается по иному механизму. В его основе лежит рефлюкс — заброс содержимого кишечника в желудок. Двенадцатиперстный рефлюктат попадает при наличии дуоденогастрального рефлюкса в привратниковый отдел желудка, вызывая там воспаление по асептическому типу.
Гастрит может протекать совсем бессимптомно и не беспокоить человека довольно длительное время. Но рано или поздно воспалительное заболевание слизистой стенки желудка проявляется клинически. Начинает беспокоить боль, дискомфорт в области эпигастрия или мезогастрия. Нередко снижается аппетит, потому что именно прием пищи провоцирует эти симптомы.
При дуоденогастральном рефлюксе во рту будет горечь, обусловленная желчью и желчными кислотами. Появляется навязчивая изжога, которую пациенты пытаются купировать антацидами или содой.
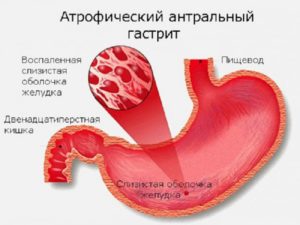 Атрофический гастрит типа А носит аутоиммунный характер. К указанным выше симптомам присоединяется клиническая картина гиповитаминоза В12, анемии. Может возникать тошнота, рвота. Нередко доктора выявляют смешанный гастрит — ситуацию, когда клинико-эндоскопическая картина сочетает в себе симптомы нескольких вариантов воспаления.
Атрофический гастрит типа А носит аутоиммунный характер. К указанным выше симптомам присоединяется клиническая картина гиповитаминоза В12, анемии. Может возникать тошнота, рвота. Нередко доктора выявляют смешанный гастрит — ситуацию, когда клинико-эндоскопическая картина сочетает в себе симптомы нескольких вариантов воспаления.
Гастриты сопровождаются как повышением, так и понижением кислотности. Гиперацидное состояние вызывает эрозии. При длительном существовании этого состояния без лечения хронический гастрит может трансформироваться в язвенную болезнь желудка. Сниженная кислотность свидетельствует о том, что имеется атрофия слизистой, а это предиктор метаплазии, рака.
Диагностика
Дифференциальная диагностика при гастродуоденитах любой формы и происхождения является основным этапом перед началом полноценного лечения. Методы диагностики позволяют отделить гастродуоденит от прочих заболеваний органов эпигастрального пространства. Выделяют следующие методы диагностики:
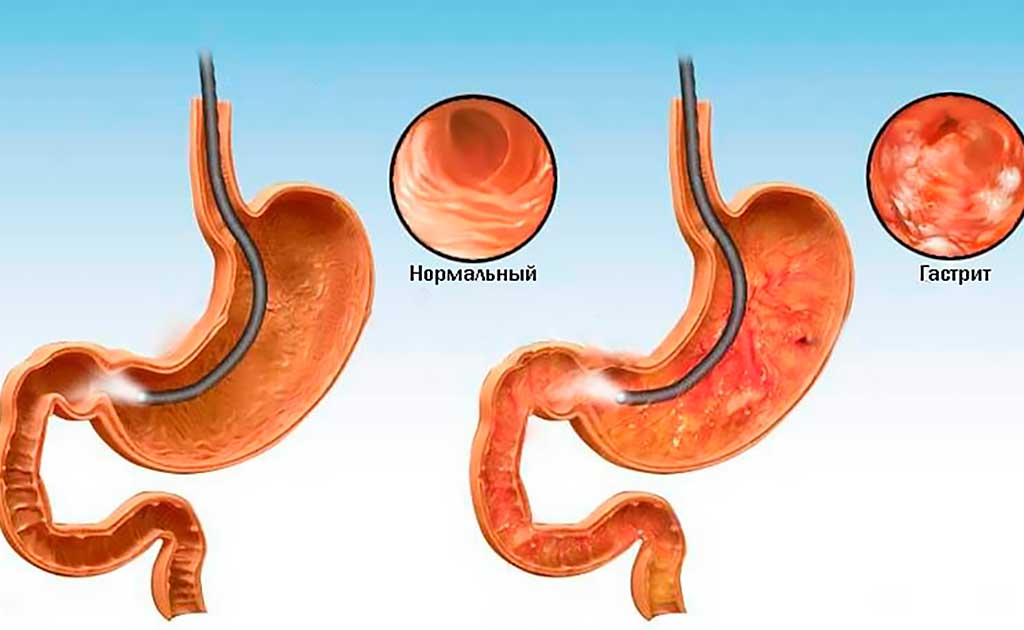
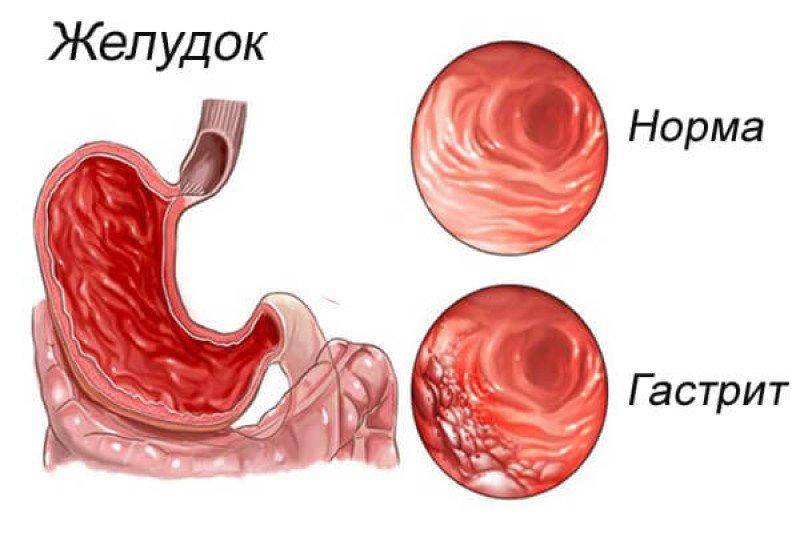
Эндоскопия. Эндоскопическое исследование позволяет выявить диффузное или очаговое покраснение слизистых тканей, отечность, гипертрофические изменения в складках. Слизистая может представляться бледной, тонкой, ее складки сглажены. Такие изменения характеризуют атрофические процессы.
Гистология. Гистологическое исследование позволяет изучить степень поражения слизистых оболочек, характер эрозивных фрагментов при язвенной или эрозивной форме гастродуоденита. Метод относится к обязательным манипуляциям при диагностике заболевания.
Оценка секреции. Секреторная функция при гастродуодените – серьезный критерий оценки функциональности желудка. Внутрижелудочное измерение кислотности (pH-метрия) позволяет выявить степень секреции желудочного сока, соляной кислоты. Процедура проводится методом зондирования. При хроническом гастродуодените у детей секреторная функция нормальная или немного повышена. Понижение кислотности характерно для тяжелых форм гастродуоденита, что не свойственно течению у ребенка.
Оценка моторной функции. Процедура носит название антродуоденальная манометрия. Оценку моторики можно провести методом узи-исследования или электрогастрографии.
Рентген-исследование. Рентген больше используется для оценки эвакуаторной функции желудка и полостей органов эпигастрии. Рекомендуется для диагностики врожденных пороков, стенозов привратника, хронической дуоденальной непроходимости и других патологий.
Определение Hp-инфицирования. Метод исследования является обязательным для всех форм гастродуоденита, позволяет определить дальнейшую тактику лечения. Выделяют два основных метода определения хеликобактериоза: гистологический и бактериальный.
Учитывая высокую частоту появления гастродуоденита, обусловленного бактериями хеликобактер пилори, то проведение Hp-инфекции является ключевым в дифференциальной диагностике. Дополнительно пациенты сдают анализы крови, мочи, рвотные испражнения для лабораторного исследования.
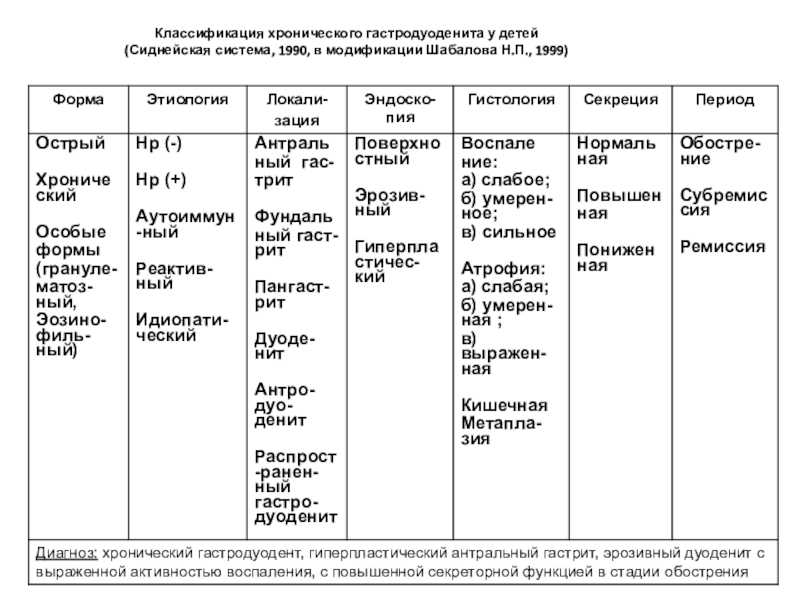
Классификация хронического гастродуоденита у детей
В 1990 г. на IX Международном конгрессе гастроэнтерологов в Австралии была предложена классификация, основанная на систематизации морфологических характеристик и этиологии. Это так называемая Сиднейская классификация, или «Сиднейская система», которая была модифицирована в 1994 г. (Хьюстон) (табл. 21-1).
В практической гастроэнтерологии используют материалы, разработанные ведущими педиатрическими клиниками (A.B. Мазурин, А.И. Волков 1984 г.). Прежде всего, гастродуодениты распределяют на первичный – самостоятельное заболевание, обусловленное многими этиопатогенетическими факторами, и вторичный – встречается на фоне других заболеваний органов пищеварения, обусловлен тесной анатомической и физиологической взаимосвязью между ними (болезнь Крона, системные заболевания, гранулёматоз, целиакия, аллергические заболевания, саркоидоз).
[], [], [], []
Этиологические признаки
Хронический гастрит по этиологическим факторам классифицируют на:
- аутоиммунный – тип А – воспаление связано с наличием АТ к париетальным клеткам слизистой оболочки тела и дна желудка (ахлоргидрия, гипергастринемия);
- хеликобактерный (пилорический хеликобактериоз – тип В);
- химический – тип С – рефлюкс-гастрит, когда патологический процесс связан с длительным воздействием веществ (желчные кислоты и др.), обладающих раздражающим действием на слизистую оболочку;
- радиационный (с учётом наличия экологических факторов);
- лекарственный;
- стрессовые состояния;
- специфический гастрит: лимфоцитарный, эозинофильный, гранулёматозный (туберкулёз, сифилис, болезнь Крона);
- гипертрофические гастропатии (гигантский гастрит Менетрие).
[], [], [], [], [], [], [], [], [], []
Топографические признаки
- Гастрит: антральный, фундальный, пангастрит.
- Дуоденит: бульбит, постбульбарный, пандуоденит.
- Гастродуоденит.
Эндоскопические признаки указывают на стадию патологического процесса: эритематозный, экссудативный, эрозивный, геморрагический, атрофический, гиперпластический, нодулярный.
Морфологические признаки отражают степень и глубину воспаления, процессы атрофии, метаплазии, обсеменённость бактериями, а также степень инфильтрации, дистрофические изменения в энтероцитах ворсинок, крипт, очаги разрастания соединительной ткани, наличие эрозий (полные, неполные, промежуточные, геморрагические).
Согласно этим признакам выделяют:
- поверхностный гастрит – начальные проявления;
- диффузный – значительно выраженные проявления;
- атрофический – с парциальной атрофией ворсинок и крипт;
- зернистый;
- полипозный (участки выступающих над поверхностью образований типа «манной крупы» диаметром до 1 мм, лимфоцитарно-гистиоцитарной инфильтрации);
- эрозивный – наличие эрозий разного типа.
Гистологические признаки отражают активность гастрита
- 1 степень – умеренная лейкоцитарная инфильтрация собственной пластинки слизистой оболочки.
- 2 степень – выражена лейкоцитарная инфильтрация в поверхностном и ямочном эпителии слизистой оболочки.
- 3 степень – развитие внутриямочных абсцессов, эрозивные и язвенные дефекты слизистой (чаще при колонизации НР). Степень гистологических изменений соответствует тяжести воспаления: лёгкая, средней тяжести, тяжёлая степень. Кроме того, степень тяжести по наличию морфологических признаков и степени лейкоцитарной и лимфоцитарной инфильтрации оценивают символами: норма – 0, слабая – 1 + , средняя – 2+, сильная – 3+. Морфологические изменения приводят к функциональной перестройке слизистой оболочки желудка и двенадцатиперстной кишки, к нарушению секреторных процессов (кишечные гидролазы, пепсин, соляная кислота). Известно, что уровень свободной соляной кислоты и общей кислотности увеличивается к 8-10 годам как у мальчиков, так и у девочек и резко возрастает в подростковом возрасте (связано с процессами полового созревания). Из них 40,4% имеют повышенную кислотность, 23,3% – сниженную и 36,3% – нормальную. Поэтому необходимо отражать характер кислотной продукции желудка: повышенная, неизменённая, пониженная.